PERKUTAN AOTAKLAFFIMPLANTASJON
|
|
|
- Christine Austad
- 10 år siden
- Visninger:
Transkript
1 PERKUTAN AOTAKLAFFIMPLANTASJON Behandling av pasienter med alvorlig aortastenose som er ekskludert fra tradisjonell ventilkirurgi. 5. årsoppgave i stadium IV - profesjonsstudie i medisin ved Universitetet i Tromsø Johanne Marie Amundsen Med. Stud UiT Kull 2005 Tromsø, September 2010 Det medisinske fakultet, universitetet i Tromsø Veiledere: Terje K. Steigen Knut Rasmussen Hjertemedisinsk avdeling Universitetssykehuset Nord- Norge NØKKELORD: Kirurgi, hjerte, prognose, risiko, livskvalitet. 1
2 INNHOLDSFORTEGNELSE Resymé Innledning Material og metode Teoridel Aortastenose Tradisjonell åpen klaffekirurgi 7 4. Den nye perkutane prosedyren Tilgang Klaffetyper Implantasjonen pacing Pasientutvalg Utvikling Internasjonal erfaring Erfaringer fra UNN Tromsø Preoperativ karakteristikk Mortalitet Variablene EF og middelgradient Diskusjon Diskusjon ved innføring av ny metode Innføring av nye metoder Læringskurve Nasjonal vurdering og erfaring Resultater Samfunnsøkonomisk vurdering Indikasjonsendringer og pasientgruppe Konklusjon Ordforklaringer Figurer Referanser
3 Resymé Bakgrunn: Aortastenose er den vanligste av klaffelidelsene og rammer oftest eldre med økende insidens med alderen. Ved utvikling av alvorlig og symptomgivende aortastenose er utfallet dårlig med en 3 års overlevelse på 30-35%. De som rammes får oftest betydelige plager som dyspnoe, angina og synkopetendens. Tradisjonell behandling er kirurgisk implantasjon av ny aortaklaff, men for mange vil ikke det være mulig grunnet komorbiditet. Disse blir ekskludert fra åpen kirurgi på grunn av høy risiko og tilbys kun konservativ behandling med medikamenter. For disse pasientene har det nå blitt utviklet en ny metode med perkutan implantasjon av aortaklaff. Metode: Jeg har gjort et litteraturstudie på prosedyren og sett på internasjonale erfaringer og har i studien inkludert de 22 første pasientene som har blitt operert i Tromsø hvor jeg har sett på utfallet etter ett år. For statistiske beregninger har jeg brukt programmet SPSS. Resultat: Det er en 30 dagers mortalitet på 4,55 % (1 av 22) og en 1 års mortalitet på 9,1% (2 av 22). Det ses en signifikant bedring i middelgradient med p< 0,001, mens ingen signifikant bedring i EF(venstre ventrikkel ejeksjonsfraksjon) med p= 0.08, men det var en positiv trend. Konklusjon: Dette er en nøye utviklet metode basert på langtidserfaringer fra flere spesialistgrupper. Cirka 30% av pasientene blir ekskludert fra den tradisjonelle metoden grunnet høy komorbiditet som gir økt risiko for død. Disse vurderes for den perkutane prosedyren gjennom en helhetsvurdering av pasienten. Pasienter uten behandlingstilbud har dårlig prognose, og den resterende tiden er preget av dårlig livskvalitet. Pasientgruppen jeg har sett på har en ett- års overlevelse med den perkutane metoden på 90.1%. Dette er bra sammenlignet med studier på symptomatisk ubehandlet aortastenose som viser 62 % overlevelse etter ett-år. I pasientgruppen studerte kan man se en signifikant bedring av middelgradient over aortaklaffen, men endring av EF var ikke signifikant. Til tross for at langtidsresultater ikke foreligger enda ser man at resultatet er lovende. 3
4 1. Innledning Aortastenose ar den vanligste av klaffesykdommene og hyppigheten av lidelsen øker med alderen [1]. Ved at befolkningen blir eldre og antall eldre øker vil stadig flere rammes. Tilstanden vil etter hvert utvikle seg og gi store plager hvor overlevelsen etter symptomdebut kun er noen få år. I dag behandles pasienter med symptomgivende aortastenose med åpen thoraxkirurgi hvor man setter inn en kunstig aortaklaff. Dette er et tilbud som av ulike årsaker ikke tilfaller alle pasienter. For disse pasientene har man ingen andre alternative tilbud enn medikamentell behandling. Det er vist at medikamentell behandling ikke gir noen stor bedring i overlevelse [2]. I de senere år er det utviklet en ny perkutan metode for å sette inn ny aortaklaff. I tillegg til interesse rundt nye metoder som utvikles, oppstår også problemer og spørsmål om kvaliteten og nytten av den. Jeg vil her se på den nye prosedyren for implantasjon av aortaklaff og belyse de tanker som oppstår ved innføring av en ny metode. I tillegg presenteres noe av resultatene fra de 22 første pasientene som ble operert ved UNN Tromsø. 4
5 2. Material og metode Prosedyren: Jeg har gjort et litteraturstudium ved å se på artikler som har blitt gitt ut fra institusjoner som allerede har startet opp med den perkutane metoden. Artiklene er funnet på PubMed. Pasientene: Pasientene som er inkludert i studien er de 22 første som ble operert ved UNN Tromsø i tidsrommet september 2008 til mai Alle pasientene hadde alvorlig symptomatisk aortastenose og kunne ikke tilbys åpen klaffekirurgi grunnet alder og komorbiditet. Parametre: Dataen er hentet fra Dips ved gjennomgang av journaler. Variablene består av EF og middeltrykk som er målt ved ekkoundersøkelse, preoperativt og ved ett- års kontroll. I tillegg har man sett på alder, kjønn og euroscore. For de to pasientene som ikke var i live ved 1- års kontroll har jeg ikke tatt med preoperative verdiene i beregning av signifikant endring av EF og middelgradient over klaffen. I tilfeller hvor man kun kunne fastslå en minimumsverdi av EF og middelgradient, ble beregningen basert på denne verdien. Hvis data var registrert med ord og ikke tall ble de ekskludert. En verdi av middelgradient ble ekskludert fordi jeg antok at verdien var feilregistrert. Alle preoperative data er fra undersøkelser gjort ved UNN. Ett årskontrollene er enten utført ved UNN eller pasientens lokalsykehus hvor resultatene ble sendt til UNN. Hver pasient har fått et referansenummer, personlige opplysninger blir oppbevart separat og makulert når oppgaven er ferdig. Statistikk: Alle data er registrert i Excel og Word 2008 (microsoftcorp, Redmond, WA, USA). For vurdering av generell fordeling brukes gjennomsnitt og medianverdi med variasjonsbredde [minimums- og maksimumsverdi]. For de statistiske beregninger og sammenligninger har man brukt programmet SPSW 18.0 (SPSS inc., Chicago, IL, USA ) med parret T-test og benyttet konfidensintervall på 95%. 5
6 3. Teoridel Her beskrives patofysiologi og klinikk ved aortastenose, hvilke påvirkninger og konsekvenser dette får hos pasienten og den kirurgiske metoden som brukes i dag for innsettelse av ny klaff. 3.1 Aortastenose Aortastenose i Norge er den fjerde hyppigste sykdommen av hjertekarlidelsene, etter coronasykdom, hypertensjon og hjertesvikt. Klaffesykdom kan ramme alle de fire hjerteklaffene og kan føre til enten insuffisiens eller stenose. Den vanligste av klaffelidelsene er aortastenose [1, 3]. Aortastenose rammer i hovedsak de eldre, noe som betyr at frekvensen øker med alderen, spesielt etter 65 år (figur. 1). Ca 2-5 % av den eldre befolkningen har aortastenose [4, 5]. Fordi den gjennomsnittlige levealderen øker, vil et stadig større antall blir rammet. Aortastenose fører generelt til redusert levetid[6]. Moderat og alvorlig stenose gir symptomer i form av dyspnoe, synkopetendens og angina pektoris, som gir redusert livskvalitet og etter hvert død. Symptomgivende aortastenose indikerer dårlig prognose med en gjennomsnittlig levetid på 2-3 år. 1- og 5- års overlevelsen uten kirurgisk behandling er på henholdsvis 60% og 30-35% (figur 2) [7]. I dag er aortastenose hovedsaklig en degenerativ lidelse mens den før skyltes febris rheumatica. Dette er fortsatt hovedårsaken i utviklingsland [8]. Den patofysiologiske mekanismen bak aortastenose er makroskopisk fortykkelse, tilstivning og kalsifisering av klaffene. Dette fører til redusert klaffeåpning under ventrikulær tømming som gir økt intraventrikulært trykk og motstand for venstre ventrikkel. Økt trykk stimulerer til ventrikkelhypertrofi. Hypertrofi fører til økt oksygenbehov og gir økt risiko for ischemi og dermed infarkt. Høyt trykk og hypertrofi fører over tid til hjertesvikt, nedsatt EF og etter hvert lungeødem. Denne 6
7 mekanismen ligger til grunn for utviklingen av symptomene og plagene hos pasienten[9]. 44% av pasientene over 75 år med alvorlig aortastenose har minst en ikke- hjerterelatert komorbiditet [10], ofte relatert til kar, nyrer og lunger. Hos eldre med betydelig komorbiditet vil en åpen kirurgisk behandling være forbundet med høy risiko. Disse pasientene vil ikke bli godkjent for åpen kirurgisk behandling etter standard prosedyre og vil dag kun få tilbud om konservativ medikamentell behandling. Dette innebærer gradvis økende plager med død innen få år. Den nye transkutane metoden som er under utvikling, kan være et mulig alternativ for disse pasienten. 3.2 Tradisjonell åpen klaffekirurgi Tilgangen ved tradisjonell klaffekirurgi gjøres via sternotomi og åpning av aorta. Under inngrepet opprettholdes sirkulasjonen av en hjertelunge-maskin og det sys inn en ny klaff. Det brukes to ulike klaffer, mekanisk og biologisk, hvor en mekanisk klaff krever livslang antikoagulasjonsbehandling. I Norge ble det i 2008 gjennomført 1254 aortaklaffeoperasjoner [11]. Denne metoden er gull- standard og har svært lav risiko hos relativt friske pasienter, med gode langtidsresultater [12]. For pasienter med høy komorbiditet er situasjonen helt annerledes. I denne pasientgruppen har en mortalitet ved åpen kirurgi på over 10%, hvor OR (sannsynlighet mellom to utfall) øker ut fra type risikofaktor. Dette er årsaken til at 33% av pasientene med alvorlig aortastenose ikke får tilbud om operativ behandling [1, 2, 10, 13, 14]. De vanligste årsakene til eksklusjon fra operasjon er neurologisk dysfunksjon, hjertesvikt, dårlig venstreventikkelfunksjon, atrieflimmer og alder, da ved at økt alder oftest betyr økt komorbiditet og ikke er et eksklusjonskriterium i seg selv. 7
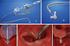
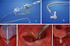
8 4. Den nye perkutane prosedyren Det er to tilganger for implantasjon av ny klaff, transapikalt og transarterielt [1, 4, 15, 16, 17, 18]. Begge tilgangene er tatt i bruk i Tromsø. Diameteren på utstyret er større enn det som brukes ved coronar angiografi og PCI som er på 6 French. Én French tilsvarer ca. 1/3 mm. 4.1 Tilgang Transarteriel/ transfemoral tilgang Ved transfemoral tilgang går man inn via arteria femoralis, enten kutant eller ved kirurgisk blottlegging av arterien. Med denne tilgangen går man retrograd via aortabuen for å komme til klaffen (fig 3). Tilgangen ligner metoden for coronarangiografi, men dimensjonene på utstyret er mye større. Størrelsen på utstyret er på 18 French og krever en kardiameter på minimum 7 mm. Hvis arteria femoralis er arterosklerotisk kan man få arteriell tilgang ved å gå via arteria iliaca eller subclavia, disse karene blir ikke brukt i Tromsø. Transapikal tilgang Ved transapikal tilgang blottlegges apexcordis ved å gjøre en minithorakotomi med et snitt intercostalt. For å komme inn i ventrikkelen setter man en nål gjennom apex og får en antegrad tilgang til aortaklaffen (figur 4). Etter prosedyren lukkes myocard med 8 filtforsterkede suturer. Denne prosedyren foretrekkes i de tilfellene hvor en perifer tilgang vanskeliggjøres av uttalt aterosklerose eller andre forhold, for eksempel at karene har for liten diameter. Størrelsen på utstyret for transapikal tilgang er 24 French. 8
9 4.2 Klaffetyper Det finnes to kommersielt tilgjengelige modeller for perkutane klaffer, Edwards Sapien og CoreValve [1, 4, 15, 16, 17, 18]. Begge klaffetypene består av perikard og har 3 semilunære kusper. I Tromsø er det brukt begge klaffetypene. Edwards Sapien (figur 5) Klaffen består av kalveperikard og er festet i en metallstent som blir krympet over ballongen på innføringsvaieren. Den finnes i to størrelser, 23mm og 26mm i diameter. Klaffene kan brukes når aortaanulus er mellom 18 24mm. Ved større annulus vil ikke klaffen passe, dette kan bla. være tilfelle ved alvorlig hjertesvik hvor annulus er kraftig dilatert. CoreValve (figur 6) Klaffen består av griseperikard og er sydd på en selvekspanderende ramme av nitinol. Rammen har en timeglassfasong slik at nedre del blir plassert i øvre del av utløpstraktus og i annulus aortae. Den øvre delen ligger over koronarostiene, men pga utformingen tillater det normal flow til koronarkarene(figur 7). Under innføring ligger en hylse rundt klaffen som fjernes for ekspandering. Kateterstørrelsen er på18f, noe som er en fordel ved at innførselsdimensjon blir mindre. Annulus må være <27mm for at klaffen kan brukes. Etter at klaffen er plassert fortsetter rammen fortsetter å ekspandere i opp til 60 minutter, dette er med på å redusere paravalulær insuffisiens. 9
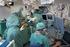
10 4.3 Implantasjonen pacing Selve implantasjonen av klaffen utføres på lik måte ved arteriell og apikal tilgang, begge gjøres under generell lett anestesi og ved intubering uten hjerte-lunge-maskin. Man begynner først med å føre inne en guidewire gjennom klaffen, og fører deretter et ballongkateter inn og presser pasientens egen klaff til siden. Så føres et kateter inn med en ballong på enden som klaffen er krympet over. Under ballongutvidelsen og implantasjonen vil flow fra hjertet hindres og det medfører høyt trykk i venstre ventrikkel. Dette trykket kan påvirke plasseringen av klaffen under dilatasjon. For å unngå dette pacer man hjertet med en frekvens på ca 200 slag i minuttet, slik at trykket i ventrikkel reduseres (figur 8). Trykket skal være på MAP mmhg under implantasjonen og pacingen bør begrenses til maks 20 sekunder [15, 17]. Svikt i pacingen under dilatasjonen, vil gi økt trykk og fare for embolisering av klaffen. Dislokasjon av klaffen kan føre til okklusjon av koronarkar eller halskar ved embolisering lengre ut i aorta. I noen tilfeller er det nødvendig med etter- dilatasjon med litt større ballong for å minske eventuell paravalvulær lekkasje. Peroperativt gjøres kontroll av klaffens plassering og funksjon ved bruk av røntgen og ekko. Prosedyren gjøres på spesialtilpassede hybrid angiografilaboratorier (fullverdig operasjonsstue med angiorøntgen) med hjerte- lunge- maskin i beredskap. Det brukes et fast operasjonsteam som består av fagfolk fra flere ulike spesialiteter: hjerte- karkirurg, anestesiolog, invasiv kardiolog, ekkokyndig kardiolog og 3 spesialsykepleiere. 10
11 5. Pasientutvalg Det som ligger til grunn er at pasienten har fått diagnosen symptomatisk aortastenose. Gjennom samtale med pasienten og en generell klinisk vurdering, vurderes det om det foreligger indikasjon for kirurgi, da konvensjonell åpen kirurgi. Videre gjøres forundersøkelser for å vurdere pasientens status. Dette inkluderer undersøkelser som EKG, ekko (trans-thorakal og transøsofagal) og koronar angiografi, hvor en eventuell stenose i koronarkar må korrigeres før eller under operasjonen. Baserende på disse funn gjøres en bedømming om operabilitet av kardiologisk og hjertekirurgisk team sammen med pasienten. Som hjelpemiddel i denne prosessen brukes euroscore. Verdier over 20% er en relativ kontraindikasjon for åpen kirurgi, da det betyr antatt 20% risiko før død ved åpen kirurgi [15]. Pasienter som ikke kan tilbys konvensjonell kirurgi går deretter videre til vurdering for perkutan aortaklaffkirurgi. Det gjøres da ytterligere undersøkelser med spirometri og CT totalaorta med fremstilling av iliacakar, arteria femoralis og aortabuen. Etter undersøkelsene vurder man om pasienten er kandidat for den perkutane metoden eller om man kun kan behandle pasienten konservativt med medisiner. I forbindelse med vurdering av operasjon vurderer man også tilgangsmetode, transfemoral eller apikal. Funnene på CT er avgjørende for tilgangsmetode, pasienter med trange, betydelig forkalkede og slyngede kar kan ikke opereres med transfemoral tilgang. Disse opereres med apikal tilgang. 11
12 6. Utvikling Utviklingen av percutan implantasjon av ny hjerteklaff startet på 1980-tallet. I 1992 ble den første aortaklaffen implantert i levende gris [19]. I 2000 ble den første stentklaffen implantert i menneske, det var da en pulmonalklaff [20], mens den første aortaklaffen ble implantert i 2002 [21]. Den første aortaklaff ble implantert med retrograd tilnærming og det ble brukt en Cribier Edwards klaff. Pasienten hadde alvorlig aortastenose, kardiogent sjokk, multippel komorbiditet og var ikke egnet for en kirurgisk metode. Umiddelbart etter implantasjonen så man en ekstrem hemodynamisk forbedring, men pasienten døde 17 uker etter av komplikasjoner etter en annen operasjon. Klaffene besto i begynnelsen av heste- og svineperikard. Etter hvert som metoden har utviklet seg gikk man over til perikard fra kalv. Svin brukes fortsatt. Utviklingen har også ført til at størrelsen på utstyret har blitt mindre i tillegg til at flere klaffestørrelse har blitt tilgjengelig. Nye klaffetyper og størrelser er under utvikling og snart klare på markedet [15, 18, 22]. De første klaffene som ble perkutant implantert i Norge, var ved Feiringklinikken, hvor det ble operert 10 pasienter i januar/februar 2008, men ble deretter stoppet av daværende direktør [23]. Tromsø UNN startet opp i september 2008 og per september 2010 utføres denne metoden også ved Rikshospitalet i Oslo, St. Olav s hospital i Trondheim og Haukeland sykehus i Bergen. 12
13 7. Internasjonal erfaring Det ble i 2007 publisert en artikkel av en gruppe leger fra st. Paul s hospital i Vancouver på 50 pasienter som hadde gjennomgått transfemoral aortaklaffimplantasjon [16]. Disse hadde EuroScore på gjennomsnitt 28%. I 86% av tilfellene var det vellykket implantasjon. Årsakene til ikke vellykket implantasjon var at man ikke kom inn i femoralis eller at man ikke kom over aortaklaffen. I ett av tilfellene var det feil med utstyret og i to tilfeller var det feilplassering av klaffen. Feilplasseringene var tidlig i prosessen, det var på to pasienter og begge var i live ved 12- måneders oppfølging. 30 dagers mortalitet var på 12%. Tre pasienter døde etter 30- dagers oppfølgingen. Ett- års overlevelsen i den første halvdelen av gruppen var på 70%, mens den var på 88% i den sistehalvdelen. Hos de 25 første pasientene var prosedyren vellykket i 76% av tilfellene mens dette økte til 96% hos de 25 siste. Feilplasseringen av klaffen falt fra 8% til 0% i siste gruppen. Dette tyder på at årsaken til komplikasjonene kunne tilskrives problemer med teknikken, noe som ble bedre etter hvert. Samme gruppe publiserte også en artikkel på syv pasienter som hadde gjennomgått transapikal implantasjon av aortaklaffen [17]. De hadde en 30 dagers mortalitet på 14% hvor da EuroScore preoperativt predikerte en risiko på 31. Det var tre pasienter som var døde ved 3 måneders kontroll, en av pneumoni og to av andre ikke-kardielle årsaker. Ved 6 mnd kontroll var de resterende fire fortsatt i live og klaffene ble undersøkt og vurdert som normale, ingen komplikasjoner. I en artikkel publisert 2006 av en gruppe leger fra University of Rouen i Frankrike ble det presentert resultater av 36 pasienter operert med perkutan metode [24]. En døde i påvente av operasjon og en døde under dilatasjonen. Totalt hadde 27 pasienter (75%) en vellykket implantasjon, men seks av disse døde postoperativt. Av de syv som ble operert med femoral tilgang oppstod det problemer i tre av tilfellene. En pasient kunne ikke bli operert fordi kateteret med stentklaffen var for kort og rakk ikke frem til aorta. I de to andre tilfellene klarte man ikke å krysse klaffen grunnet kalsifiseringen. Av de som ble operert med femoral tilgang oppstod det komplikasjoner i fire av tilfellene. Hos to klarte man ikke å føre 13
14 guide-wiren over klaffen uten at pasientene ble hemodynamisk utsabil og prosedyren ble avbrutt. De to andre pasientene fikk embolisering av klaffen rett etter implantasjon. Det var en signifikant bedring i EF og middelgradient ved 1 ukers kontroll. 30- dagers mortalitet var på 26% (7 pasienter) og 6 måneders mortalitet var på 37% (10 pasienter). Ingen av dødsfallene var relatert til klaffen. I dag gjøres perkutan klaffekirurgi på mange sykehus i hele verden og antallet øker ukentlig. I USA blir metoden brukt i studier og er enda ikke tilbudt som behandling. I slutten av 2009 var ca pasienter blitt operert med innsettelse av perkutan klaff. Det opereres daglig inn nye klaffer og antallet stiger kraftig. 14
15 8. Erfaringer fra UNN Tromsø Ved UNN Tromsø ble den første pasienten operert september 2008 og det ble fram til mai 2009 operert 22 pasienter (figur 9). Dette er pasienter med alvorlig aortastenose som av ulike årsaker ikke har blitt godkjent for operasjon med den tradisjonelle metoden. Frem til september 2010 har det totalt blitt operert nesten 60 pasienter ved UNN, med generelt gode resultater. Det opereres to pasienter hver måned og det ser ut til å dekke behovet i Nord Norge. 8.1 Preoperativ karakteristikk Medianalder var 83.6 ± 1.7 år (76-90). 86,4% av pasientene var over 80 år hvor 45,5% var over 85 år. 27.8% var menn. Preoperativ MedianEuroScore var 26.1 ± 5% (11-54). 8.2 Mortalitet Det var ingen pasienter som døde peroperativt. 30 dagers mortaliteten var 4,6%. Dette var en pasient som postoperativt fikk atrieflimmer med plager og under elektrokonvertering gikk pasienten i stans, fikk hjertesvikt og døde. For denne pasienten var det predikert en operativ risiko for vanlig kirurgi med EuroScore på 52%. Etter utskrivelse og frem til 1-års kontroll var det ytterligere en pasient som døde. Pasienten døde etter fire måneder og det var ingen kjent klaffeproblematikk relatert til dødsfallet. Dette tilsvarer en 1 års overlevelse på 90.9%. Ved oppfølging etter 1 år hadde man oppfølgingsdata på 18 pasienter. Av de fire som ikke var registrert var de to døde, en hadde ikke gjennomført kontroll og en ble ekskludert fordi han hadde en middelgradient som vi antok var feilnotert. Det var ingen intensivdøgn hos disse pasientene. Postoperativ var det ingen tilfeller av slag og ingen pasienter hadde behov for permanent pacemaker. En pasient ble reoperert grunnet blødning fra apex. Jeg har i denne studien ikke sett på 15
16 livskvalitet, men det foregår for tiden en studie på livskvalitet med bruk av skjema SF 36 og klinisk undersøkelse. 8.3 Variablene EF og middelgradient Verdiene av ejeksjonsfraksjon og middelgradient som ble målt før operasjon og ved 1 år kontroll er satt opp i en frekvenstabell (figur 9). Alle målingene som er gjort og registrert med tallverdi er tatt med. For å se på forandring har man kun brukt data fra de pasientene som hadde registrert data før operasjon og ved ett-års kontroll. Dette inkluderer 18 pasientmålinger for EF og middelgradient. Oppfølgingskontrollene etter ett år varierte fra 9.1 måned til 14.2 måned med gjennomsnitt på 11.9 måneder. Målingene for EF og middelgradient før og etter operasjon er normalfordelt, det samme gjelder endringene. EF verdiene før operasjon hadde en middelverdi på 52,5 ± 13,2% og ved ett-års kontroll på 58,6 ± 11,8% (fugur 10). Dette tilsvarer en endring av EF med middelverdi på 6.1 ± 12.1%. Endringen i EF var ikke signifikant med p= (KI: ). Selv om det ikke er en signifikant bedring, ser man at de fleste øker eller har samme verdi ved ett-års kontroll (figur 10). Det er en tendens til at de med lav preoperativ EF normaliserer seg etter inngrepet. Middelgradientverdiene før operasjon hadde en middelverdi på 73 ± 17,9 mmhg og falt til 12,4 ± 4,3 mmhg ved ett- års kontroll (figur 11). Dette tilsvarer en middelendring på 60.5 ±15.4 mmhg. Det er en signifikant forskjell på middelgradient før og etter med p<0.001 (KI: ). 16
17 8.4 Diskusjon Resultatene av endring i EF og middelgradient var noe en kunne forvente. Dette fordi at EF er et uttrykk for ventrikkelfunksjon, noe som ikke vil endre seg i stor grad til tross for bedring av klaffefunksjon og fordi EF i utgangspunktet var nærmest normal. Minskning av middelgradienten viser at motstand over klaffen har forbedret seg betraktelig etter at det er innsatt ny klaff, noe som er forventet ved at den kalsifiserte klaffen er åpnet. Endringen i middelgradient gir en signifikant reduksjon i trykkbelastningen og vil redusere utviklingen av hjertesvikt og stabilisere tilstanden (figur 2). Måling av EF og middelgradient gjøres ved ekkokardiografi, verdiene vil derfor være beheftet med en viss feilmargin. Noen av kontrollene er gjort ved lokalsykehus. Det vil si at oppfølgingsdata kan variere noe ut fra metoden til legen som utfører ekkoundersøkelsen. En ny metode må vurderes ved bruk av korttids og langtidsresultater. Korttidsresultater ved kirurgi har som regel høyere mortalitet sammenlignet med konservativ behandling. Dette fordi man som oftest har en viss peroperativ mortalitet ved invasiv behandling. Langtidsresultatene er derfor avgjørende for om den nye metoden har en reell forbedring. Samtidig er det viktig at man har kortidsdata for å vurdere selve prosedyren. 17
18 9. Diskusjon ved innføring av ny metode Ved utvikling av nye metoder oppstår det alltid en rekke spørsmål. Spørsmål om prosedyren, bivirkninger, komplikasjoner og langtidsprognosen. Dette er også spørsmål som oppstår ved innføring av denne metoden. 9.1 Innføring av nye metoder Målet med innføring av nye metoder er å forbedre helsen til pasienten, men noen gang er nytten marginal eller behandlingen kan til og med være til ulempe. I starten har man liten eller ingen dokumentasjon om nytten, komplikasjoner og langtidseffekt av behandlingen. Metodene utvikles basert på allerede tilegnet kunnskap og erfaring, ikke sjelden fra forskjellige medisinske disipliner. Prosedyrene testes først på dyr og overføres senere til menneske. Dette skrittet innebærer selvfølgelig en risiko, noe som er uunngåelig skal man komme videre i medisinsk utvikling. For å minimere risiko er det viktig at utprøving gjøres under strenge kontrollerte forhold for å detektere problemer og negative tendenser tidligst mulig. Fra en liten pasientgruppe kan man etter hvert gå over til større studier, hvis man er sikkert at det er etisk og medisinsk forsvarlig å forsette studiene. Senere må målet være å gjennomføre randomiserte kontrollerte studier av metoden for å se hvordan den er sammenlignet med allerede etablerte metoder eller utfall av sykdommen uten behandling. Her må det inkluderes korttids- og langtidsresultater. 18
19 9.2 Læringskurve Ved innføring av nye metoder vil det alltid være en læringskurve. Derfor er det vanlig at komplikasjonsraten er høyere i begynnelsen og vil falle når utførende lege forbedrer sine ferdighetene. Dette naturlige forløpet kan ikke være grunn til å forkaste nye metoder i starten. Allikevel må utfallet fortløpende vurderes og studien avbrytes hvis den ikke er etisk forsvarlig. Når det gjelder den enkelte pasient som inkluderes i studien er det obligatorisk at pasienten får en grundig og ærlig informasjon hva behandlingen innebærer og opplyses om at metoden er utprøvende. Pasienten må være kjent med risiko og forventning til behandling. Informerende lege må gi opplysningene basert på de aktuelle kunnskaper og være mest mulig nøytral. Er metoden under utvikling i forskjellige sentre er det viktig at erfaringer og resultater utveksles for å bedre læringskurven. Er pasienttallet veldig lite må det vurderes om man skal sentralisere utprøving til et sted. Uansett må pasienten være i fokus, konkurranse blant forskjellige senter eller egeninteresse i forskermiljøet må være underordnet. 9.3 Nasjonal vurdering og erfaring Den her beskrevne metoden var til vurdering i nasjonalt råd for kvalitet og prioritering i 2008 [25]. Det ble konkludert med at metoden ansees som å være eksperimentell på det stadium man var da og det ble anbefalt at dette var en metode man ikke skulle tilby norske pasienter. Det ble blant annet etterlyst flere kliniske studier. Siden det i dag er behandlet flere tusen pasienter med denne metoden og stadig flere behandles, synes det ikke korrekt å kalle den eksprimentell. 19
20 9.4 Resultater Selv om den her beskrevne studie har få pasienter og enda ingen langtidsresultater tyder den allikevel på at de fleste pasienter får god nytte av behandlingen. Ideelt sett skulle man etter hvert starte en randomisert studie for å sammenligne behandlede med ikke behandlete pasienter. Dette forutsetter at noen pasienter ikke vil få tilbud om denne metoden og man kan spørre seg om det er etisk. Forløpet av sykdommen uten kirurgisk behandlingen er velkjent og tragisk med 5 års overlevelse på 30-35%. Basert på erfaringer både internasjonal og i Norge må man derfor stille spørsmålet om det er etisk å nekte pasienter med alvorlig aortastenose kateterbasert klaffebehandling. Det blir derfor et etisk spørsmål uansett hvordan man ser på det. På den andre siden mangler langtidsresultater av metoden og antall opererte pasienter er få. Det er derfor for tidlig å anbefale metoden som standardbehandling. Desto viktigere er det å fortsette studiene, helst multisenterstudier, slik som det er i dag hvor man har etablert registre. På grunn av at pasientgruppen har en betydelig komorbiditet og høy alder, vil gevinsten i langtidsoverlevelse antagelig ikke bli veldig stor. Derfor er det viktig å skille i studien mellom klafferelatert mortalitet og død av andre årsaker, blant annet for å vurdere klaffens varighet. Videre er det meningsfullt å se på gevinsten angående livskvalitet av de opererte pasientene. Selv om økning i antall leveår er få, sammenlignet med alternativet, vil en betraktelig forbedring i pasientens livskvailtet kunne forsvare inngrepet. 9.5 Samfunnsøkonomisk vurdering Kostnader på prosedyren ligger på ca til kroner. Dette er i første øyekast en høy pris. Sammenligner man med for eksempel med samfunnskostnader av en dialysepasient i Norge som ligger på kroner per år,kan det i midlertidig synes at investeringen er forsvarlig. Ved at prosedyren blir brukt mer og mer vil også prisen på utstyret sannsynlig bli lavere i framtiden. 20
21 9.6 Indikasjonsendringer og pasientgruppe I framtiden kan eventuell metoden forbedres slik at indikasjonen kan utvides og tilbys de dårligste pasientene som i dag blir operert åpent. Lignende utvikling har man tidligere sett i behandling av aortaaneurismer og koronarkaroperasjoner. Men for at dette skal være mulig må man sammenligne resultatene til den operative åpne behandlingen med den perkutane. 10. Konklusjon Ett- års overlevelsen hos pasientgruppen i denne studien var på 90.9%. Sammenlignet med 1- års overlevelse ved alvorlig aortastenose som ifølge litteraturen er på ca 62% er det tendenser til økt overlevelse med perkutan operasjon. For å undersøke dette videre vil det være behov før en større pasientgruppe og en studie for å se om det er signifikante forskjeller. Det er derfor viktig at man fortsetter denne studien og andre, over lengre tid og øker antall pasienter. På denne måten får man nok materiale og langtidsresultater. Det man kan konkludere ut fra studien så langt er at det i alle fall ikke viser noen negativ effekt. Det kan derfor forsvares å fortsette denne behandling under kontrollerte forhold. Alt i alt må man vurdere fordeler og ulemper med den nye perkutane metoden opp mot alternativet for ellers inoperable pasienter med alvorlig aortastenose. Ut fra dagens erfaringer ser prosedyren lovende ut og sannsynligvis er den et tilbud til pasientene som er kommet for å bli. 21
22 11. Ordforklaringer Euroscore: Er en forkortelse for European System for Cardiac Operative Risk Evaluation. Det er en metode for å predikere en operativ mortalitet hos pasienter som gjennomgår hjertekirurgi, som uttrykk risiko for å dø under inngrepet i %. Den Inkluderer en rekke faktorer og jo lavere scoren er jo lavere er risikoen. Disse kriteriene er: alder, kjønn, kronisk lungesykdom, ekstarkardial arteriopati, neurologisk dysfunksjon, tidligere kardial operasjon, kreatinin over 200mikromol/L, aktiv endokarditt, ustabil angina, grad av VV funksjon (EF), nylig MI, pulmonal hypertensjon, emergency(opr) ikke planlagt/elektiv, andre operasjoner enn ACB, operasjon på aorta thoracalis, septal ruptur etter infarkt. Retrograd tilgang: Det betyr at man går motsatt vei i blodkaret i forhold til blodstrømmen. Altså fra en perifer arterie, for eksempel arteria femoralis, til hjertet/aortaklaffen. Antegrad tilgang: Det betyr at man følger karene i samme retning som blodstrømmen. Her: gjennom apex cordis videre gjennom aortaklaffen. Stent: Det er et metallnett som er formet som en sylinder. Sylinderen kan ekspanderes med en ballong eller ekspanderer av seg selv. Etter ekspanering hoder stenten seg i samme form. Brukes blant annet i dag ved utblokking av koronarkar, andre blodårer og i spiserøret. 22
23 Apex cordis: Spissen/tuppen av hjertet. Komorbiditet: Tilleggssykdommer hos pasienten utenom primærsykdommen. OR: Odds ratio. [26]. Pacing: Stimulering av hjertefrekvensen ved hjelp av elektrisk stimulering. 23
24 12. Figurer Figur 1 Figuren viser prevalensen av moderat og alvorlig aortastenose i forhold til alder. A) Frekvens i et populasjonsbasert studie B) Frekvens i populasjonen i Olmsted. Figuren er hentet fra referanse 6 Figur 2 Figuren viser overlevelse i antall år med aortastenose og ved utvikling av symptomer. Det er en forverret prognose om angina, syncope og hjertesvikt opptrer Figuren er hentet fra S.J. Lester et al., The Natural History and Rate of Progression of Aortic Stenosis, Chest C.M. Otto, Valve Disease: Timing of Aortic Valve Surgery, Heart Chart:: Ross J Jr, Braunwald E. Aortic stenosis. Circulation. 1968;38 (Suppl 1):
25 Figur 3 Figuren viser retrograd tilgang ved implantasjon av perkutan klaff. Figur 4 Figuren viser antegrad tilgang ved implantasjon av perkutan klaff. Figur 5 Figuren viser en Edwards Sapien klaff. 25
26 Figur 6 Figuren viser en CoreValve Figur 7 Figuren viser plaseringen av CoreValve i aorta. Figur 8 Figuren viser et EKG og trykkbølgene i aorta. En kan se at aortatrykket faller som effekt av den raske stimuleringen av ventriklene. Figuren er hentet fra referanse
27 Figur 9 Tabellen viser en oversikt over resultatene for de 22 pasientene operert i Tromsø. PASIENTRESULTATER Mean KI (95%) Max Min Alder (år) Euroscore kjønn(menn) % (n) 27.8 (6) Kontrolltidspunkt, mnd (n) Overlevelse Døde Overlevende Peroperativt % (n) 0 (0) 100 (22) 30 dager: % (n) 4.6 (1) 95,5 (21) 1 år: % (n) 9.1 (2) 90.9 (20) PARAMETRE EF (%) Før operasjon 1 år etter operasjon Antall(%) Antall(%) <25 1 (4,8) (5,3) (9,5) (9,5) 1 (5,3) (19,1) 2 (10,5) (9,5) 7 (36,8) (23,8) 1 (5,3) (9,5) 1 (5,3) (9,5) 4 (21,1) >71 1 (4,8) 2 (10,5) Antall (%) 21 (100) 19 (100) Endringer(18 pasienter) Max Min Mean (KI) P (KI) Før operasjon (±13.2) Etter operasjon (±11.8) Før-Etter 6,1 (±14,1) P=0.085 ( ) Middelgradient (mmhg) Før operasjon 1 år etter operasjon Antall (%) Antall (%) <40 0 < (4.6) (27.8) (27.3) (50.0) (27.3) (16.7) (18.2) <20 1 (5.5) (9.1) (9.1) (4.6) <120 0 Antall (%) 22 (100) 18 (100) Endringer (18 pasienter) Max Min Mean (KI P (KI) Før operasjon (± 17.9) Etter operasjon (± 4.3) Før-Etter (1*) 60 (±15.3) *1: Positivt tall indikerer hvor mye middelgradienten har bitt redusert. P<0.001 ( ) 27
28 Figur 10 Figuren viser endringene av EF hos hver enkelt av de 18 pasientene, med verdier før operasjon og ved ett- års kontroll. Verdi av EF % Preoperativt og 1-års kontroll Figur 11 Figuren viser endringene av middelgradient hos hver enkelt av de 18 pasientene, med verdier før operasjon og ved ett- års kontroll. Verdi av middelgradient (mmhg) Poperativt og 1- års kontroll 28
29 13. Referanser 1. Bernard Iung, Gabriel Baron, Eric G. Butchart, François Delahaye, Christa Gohlke-Bärwolf, Olaf W. Levang, Pilar Tornos, Jean-Louis Vanoverschelde, Frank Vermeer, Eric Boersma, Philippe Ravaud and Alec Vahanian A prospective survey of patients with valvular heart disease in Europe: The Euro Heart Survey on Valvular Heart Disease European Heart Journal (2003) 24, Y Logeais, T Langanay, R Roussin, A Leguerrier, C Rioux, J Chaperon, C de Place, P Mabo, JC Pony and JC Daubert Surgery for aortic stenosis in elderly patients. A study of surgical risk and predictive factors. Circulation Dec;90(6): Bernard Iung, Alec Vahanian Valvular heart diseases in elderly people The Lancet Volume 368, Issue 9540, September 2006, Pages Eduardo Keller SAADI1 Percutaneous aortic valve replacement myth or reality Rev Bras Cir Cardiovasc 2008; 23(1): M Lindroos, M Kupari, J Heikkila, and R Tilvis Prevalence of aortic valve abnormalities in the elderly: an echocardiographic study of a random population sample. J Am Coll Cardiol Apr;21(5): Vuyisile T Nkomo MD, Prof Julius M Gardin MD, Prof Thomas N Skelton MD, Prof John S Gottdiener MD, Christopher G Scott MS and Prof Maurice Enriquez-Sarano MD. Burden of valvular heart diseases: a population-based study The Lancet, Volume 368, Issue 9540, Pages , 16. September
30 7. Padmini Varadarajan, MD, Nikhil Kapoor, MD, Ramesh C. Bansal, MD, Ramdas G. Pai, MD * Clinical profile and natural history of 453 nonsurgically managed patients with severe aortic stenosis. Ann Thorac Surg 2006;82: The Society of Thoracic Surgeons 8. Jordi Soler-Soler, Enrique Galve Valve disease. Worldwide perspective of valve disease Heart 2000;83: Textbook of Medical Physiology. Arthur C. Guyton / John E. Hall. Elevent edition. ISBN Bernard Iung, Agnès Cachier, Gabriel Baron, David Messika-Zeitoun, François Delahaye, Pilar Tornos, Christa Gohlke-Bärwolf, Eric Boersma, Philippe Ravaud and Alec Vahanian Decision-making in elderly patients with severe aortic stenosis: why are so many denied surgery? Eur Heart J (December 2005) 26 (24): Norsk thoraxkirurgisk forening. Hjerteregisteret Nalini M. Rajamannan, MD Calcific Aortic Stenosis A Disease Ready for Prime Time Circulation. 2006;114: F. Roques*, S.A.M. Nashef, P. Michel, E. Gauducheau, C. de Vincentiis, E. Baudet, J. Cortina, M. David, A. Faichney, F. Gabrielle, E. Gams, A. Harjula, M.T. Jones, P. Pinna Pintor, R. Salamon, L. Thulin Risk factors and outcome in European cardiac surgery: analysis of the EuroSCORE multinational database of patients European Journal of Cardio-thoracic Surgery 15 (1999) 816±823 30
31 14. AT Culliford, MD, Aubrey C. Galloway, MD, Stephen B. Cplvin, MD, Eugene A. Grossi, MD, F. Georgory Baumann, PhD, Rick Esposito, MD, Greg H. Ribakove, MD, And Frank C. Spencer, MD. Aortic Valve Replacement for Aortic Stenosis in Persons Aged 80 Years and Over The American Journal of Cardiology. Volume 67, Issue 15, 1 June 1991, Pages Ted Feldman, MD; Martin B. Leon, MD Prospects for percutaneous valve therapies Circulation. 2007;116: American Heart Association, Inc. 16. Webb JG, Pasupati S, Humphries K, Thompson C, Altwegg L, Moss R, Sinhal A, Carere RG, Munt B, Ricci D, Ye J, Cheung A, Lichtenstein SV. Percutaneous transarterial aortic valve repalacement in selected highrisk patients with aortic stenosis Circulation Aug 14;116(7): Epub 2007 Jul Jian Ye *, Anson Cheung, Samuel V. Lichtenstein *, Sanjeevan Pasupati, Ronald G. Carere, Christopher R. Thompson, Ajay Sinhal, John G. Webb Six-month outcome of transapical trancatheter aortic valve implantation in the initial seven patients Eur J Cardiothorac Surg 2007;31: Webb JG Percutaneous aortic valve replacemet CURRENT CARDIOLOGY REPORTS, Volume 10, Number 2, H. R. Andersen, L. L. Knudsen and J. M. Hasenkam. Transluminal implantation of artificial heart valves. Description of a new expandable aortic valve and initial results with implantation by catheter technique in closed chest pigs. Eur Heart J (1992) 13 (5):
32 20. Philipp Bonhoeffer Dr, MD, Younes Boudjemline MD a, Zakhia Saliba MD, Jacques Merckx MD, Yacine Aggoun MD a, Damien Bonnet MD, Philippe Acar MD, Jérôme Le Bidois MD, ProfDaniel Sidi MD and ProfJean Kachaner MD. Percutaneous replacement of pulmonary valve in a right-ventricle to pulmonary-artery prosthetic conduit with valve dysfunction. The lancet, Volume 356, Issue 9239, 21 October 2000, Pages Alain Cribier, MD; Helene Eltchaninoff, MD; Assaf Bash, PhD; Nicolas Borenstein, MD; Christophe Tron, MD; Fabrice Bauer, MD; Genevieve Derumeaux, MD; Frederic Anselme, MD; François Laborde, MD; Martin B. Leon, MD Percutaneous Transcatheter Implantation of an Aortic Valve Prosthesis for Calcific Aortic Stenosis. First human case description. Circulation. 2002;106: Alan Zajarias, MD and Alain G. Cribier, MD Outcomes and Safety of Percutaneous Aortic Valve Replacement Journal of the American College of CardiologVol. 53, No. 20, 2009 ISSN Alain Cribier, MD, FAC *, Helene Eltchaninoff, M *, Christophe Tron, M D*, Fabrice Bauer, M, Carla Agatiello, M *, Deborah Nercolini, M *, Sydney Tapiero, M *, Pierre-Yves Litzler, MD, Jean-Paul Bessou, MD and Vasilis Babaliaros, M * Treatment of Calcific Aortic Stenosis With the Percutaneous Heart Valve. J Am Coll Cardiol, 2006; 47: , doi: /j.jacc Nasjonalt råd for kvalitet og prioritering. Kateterbasert implantasjon av hjerteklaffer Store Norske leksikon 32
TAVI utprøvende eller etablert behandling? Status og framtid for transarteriell implantasjon av hjerteklaffer. Bjørn Bendz OUS, Rikshospitalet
 TAVI utprøvende eller etablert behandling? Status og framtid for transarteriell implantasjon av hjerteklaffer Bjørn Bendz OUS, Rikshospitalet Aortastenose Oftest en degenerativ sykdom som fører til forsnevring
TAVI utprøvende eller etablert behandling? Status og framtid for transarteriell implantasjon av hjerteklaffer Bjørn Bendz OUS, Rikshospitalet Aortastenose Oftest en degenerativ sykdom som fører til forsnevring
Aortastenose og TAVI. Marit Aarønæs MD, PhD Allmennlegekurs
 Aortastenose og TAVI Marit Aarønæs MD, PhD Allmennlegekurs 14.03.17 Konvensjonell kirurgi Ca. 1500 opereres årlig for klaffsykdom i Norge Men mange har høy risiko ved konvensjonell kirurgi Aortastenose
Aortastenose og TAVI Marit Aarønæs MD, PhD Allmennlegekurs 14.03.17 Konvensjonell kirurgi Ca. 1500 opereres årlig for klaffsykdom i Norge Men mange har høy risiko ved konvensjonell kirurgi Aortastenose
Aortastenose. Eva Gerdts Professor dr. med. Klinisk institutt 2 Universitetet i Bergen
 Aortastenose Eva Gerdts Professor dr. med. Klinisk institutt 2 Universitetet i Bergen Medisinsk leder Noninvasiv billeddiagnostikk Haukeland Universitetssykehus Aortastenose - læringsmål Hva er AS og hva
Aortastenose Eva Gerdts Professor dr. med. Klinisk institutt 2 Universitetet i Bergen Medisinsk leder Noninvasiv billeddiagnostikk Haukeland Universitetssykehus Aortastenose - læringsmål Hva er AS og hva
Ballongvalvuloplastikk av aortaklaffen - bro til klaffekirurgi eller til. Transkateter-aortaventilimplantasjon
 Ballongvalvuloplastikk av aortaklaffen - bro til klaffekirurgi eller til transkateter-aortaventilimplantasjon Terje K. Steigen, Institutt for klinisk medisin, Universitetet i Tromsø og Hjertemedisinsk
Ballongvalvuloplastikk av aortaklaffen - bro til klaffekirurgi eller til transkateter-aortaventilimplantasjon Terje K. Steigen, Institutt for klinisk medisin, Universitetet i Tromsø og Hjertemedisinsk
Hjertekirurgisk behandling av aortaklaffefeil
 Perkutan behandling av aortaklaffefeil 57 Yngvar Myreng, Feiringklinikken Hjertekirurgisk behandling av aortaklaffefeil (stenose og insuffisiens) med innsetting av en mekanisk eller biologisk klaffeprotese
Perkutan behandling av aortaklaffefeil 57 Yngvar Myreng, Feiringklinikken Hjertekirurgisk behandling av aortaklaffefeil (stenose og insuffisiens) med innsetting av en mekanisk eller biologisk klaffeprotese
TAVI Transcatheter Aortic Valve Implantation. Rasmus Moer / Yngvar Myreng Feiringklinikken
 TAVI Transcatheter Aortic Valve Implantation Rasmus Moer / Yngvar Myreng Feiringklinikken Severe Aortic Stenosis Significant Unmet Clinical Need Severe Aortic Stenosis patients typically require open-heart
TAVI Transcatheter Aortic Valve Implantation Rasmus Moer / Yngvar Myreng Feiringklinikken Severe Aortic Stenosis Significant Unmet Clinical Need Severe Aortic Stenosis patients typically require open-heart
Ergometrisk stressekkokardiografi
 Ergometrisk stressekkokardiografi Videregående kurs i ekkokardiografi 22.04.2010 Helge Skulstad Kardiologisk avdeling Rikshospitalet Ergo - ekko Vurdere de patologiske forholds betydning for pasientens
Ergometrisk stressekkokardiografi Videregående kurs i ekkokardiografi 22.04.2010 Helge Skulstad Kardiologisk avdeling Rikshospitalet Ergo - ekko Vurdere de patologiske forholds betydning for pasientens
Aortastenose og Mitralstenose. Assami RösnerR Januar 2013
 Aortastenose og Mitralstenose Assami RösnerR Januar 2013 Aortastenose Hyppigste klaffesykdommen Mistenkes ved systolisk bilyd Klassiske symptomer: Angina Funksjonsdyspnø Synkope Patofysiologi Normal aortaklaff
Aortastenose og Mitralstenose Assami RösnerR Januar 2013 Aortastenose Hyppigste klaffesykdommen Mistenkes ved systolisk bilyd Klassiske symptomer: Angina Funksjonsdyspnø Synkope Patofysiologi Normal aortaklaff
Hjertesvikt Hva kan hjertekirurgene bidra med? Alexander Wahba Overlege Klinikk for thoraxkirurgi Professor NTNU
 Hjertesvikt Hva kan hjertekirurgene bidra med? Alexander Wahba Overlege Klinikk for thoraxkirurgi Professor NTNU Årsaker til hjertesvikt tilgjengelig for kirurgi Koronar hjertesykdom Aortaklaffesykdom
Hjertesvikt Hva kan hjertekirurgene bidra med? Alexander Wahba Overlege Klinikk for thoraxkirurgi Professor NTNU Årsaker til hjertesvikt tilgjengelig for kirurgi Koronar hjertesykdom Aortaklaffesykdom
INNLANDSKONGRESSEN FOR HELSEFORSKNING. Hva kan behandles kirurgisk Overlege, Dr. med. Sven Ross Mathisen Karkirurgisk seksjon, kir avd.
 INNLANDSKONGRESSEN FOR HELSEFORSKNING Hva kan behandles kirurgisk Overlege, Dr. med. Sven Ross Mathisen Karkirurgisk seksjon, kir avd. Carotis stenose Hjerneslag Insidens: 13 000-15 000/år i Norge Prevalens
INNLANDSKONGRESSEN FOR HELSEFORSKNING Hva kan behandles kirurgisk Overlege, Dr. med. Sven Ross Mathisen Karkirurgisk seksjon, kir avd. Carotis stenose Hjerneslag Insidens: 13 000-15 000/år i Norge Prevalens
Nasjonalt register over hjerte og karlidelser HKR
 Nasjonalt register over hjerte og karlidelser HKR Marta Ebbing Prosjektleder, Hjerte og karregisteret Gardermoen, 30. november 2012 Hjerte og karregisteret HKR etableringen Politisk arbeid Lov 03/10 Forskrift
Nasjonalt register over hjerte og karlidelser HKR Marta Ebbing Prosjektleder, Hjerte og karregisteret Gardermoen, 30. november 2012 Hjerte og karregisteret HKR etableringen Politisk arbeid Lov 03/10 Forskrift
Fortolkning. Transkateter aortaventilimplantasjon
 Originalartikkel Transkateter aortaventilimplantasjon ved aortastenose343 8 Sammendrag Bakgrunn. Vi presenterer korttidsresultater fra det første året med transkateter aortaventilimplantasjon (TAVI) ved
Originalartikkel Transkateter aortaventilimplantasjon ved aortastenose343 8 Sammendrag Bakgrunn. Vi presenterer korttidsresultater fra det første året med transkateter aortaventilimplantasjon (TAVI) ved
Perkutan implantasjon av aortaklaff
 Perkutan implantasjon av aortaklaff Magne Brekke Karinvasivt senter Oslo universitetssykehus, Ullevål Aortastenose 2% over 65 år 3% over 75 år 4% over 85 år Stewart BF & al J Am Coll Cardiol. 1997 Perkutan
Perkutan implantasjon av aortaklaff Magne Brekke Karinvasivt senter Oslo universitetssykehus, Ullevål Aortastenose 2% over 65 år 3% over 75 år 4% over 85 år Stewart BF & al J Am Coll Cardiol. 1997 Perkutan
Aorta og mitralinsuffisiens
 Aorta og mitralinsuffisiens Ekkokardiografisk screening og tips Ekkogrunnkurs UNN januar 2014 Henrik Schirmer, Hjertemed.avd. Krav transthorakal ekkokardiografi: MÅ-krav: Standard innsyn (probeføring)
Aorta og mitralinsuffisiens Ekkokardiografisk screening og tips Ekkogrunnkurs UNN januar 2014 Henrik Schirmer, Hjertemed.avd. Krav transthorakal ekkokardiografi: MÅ-krav: Standard innsyn (probeføring)
10.12.2013. Klaffesykdom; Hjerteklaffer. Diagnostikk (og kontroll) Klaffesykdom (forekomst) Aortastenose. Aortastenose. andre
 Hjerteklaffer Klaffesykdom; Årsaker, behandling og rehabilitering 4 klaffer i hjertet Aortaklaffen Mitralklaffen Pulmonalklaffen Trikuspidalklaffen Ellen H. Julsrud, lege v/rehab.avd. Feiringklinikken
Hjerteklaffer Klaffesykdom; Årsaker, behandling og rehabilitering 4 klaffer i hjertet Aortaklaffen Mitralklaffen Pulmonalklaffen Trikuspidalklaffen Ellen H. Julsrud, lege v/rehab.avd. Feiringklinikken
Geronto-kardiologi eller Kardiologi hos eldre ( 65) Peter Scott Munk Overlege, PhD Kardiologisk seksjon 2012
 Geronto-kardiologi eller Kardiologi hos eldre ( 65) Peter Scott Munk Overlege, PhD Kardiologisk seksjon 2012 1 Befolkningsutvikling SUS 2 Befolkningsutvikling SUS Demografi hvor stor og aktuelt er utfordringen?
Geronto-kardiologi eller Kardiologi hos eldre ( 65) Peter Scott Munk Overlege, PhD Kardiologisk seksjon 2012 1 Befolkningsutvikling SUS 2 Befolkningsutvikling SUS Demografi hvor stor og aktuelt er utfordringen?
Hjertekirurgi Norge 2014
 Hjertekirurgi Norge 214 i samarbeid med Thoraxkirurgisk Forening Bakgrunn (NHKiR) er et nasjonalt kvalitetsregister hjemlet i «Hjerte- Kar forskriften» og finansiert av Helse og Omsorgsdept. via Helse
Hjertekirurgi Norge 214 i samarbeid med Thoraxkirurgisk Forening Bakgrunn (NHKiR) er et nasjonalt kvalitetsregister hjemlet i «Hjerte- Kar forskriften» og finansiert av Helse og Omsorgsdept. via Helse
Vurdering av global VV-funksjon etter hjerteinfarkt
 Vurdering av global VV-funksjon etter hjerteinfarkt -resultater fra NORDISTEMI Nisha, Sigrun Halvorsen, Pavel Hoffmann, Carl Müller, Ellen Bøhmer, Sverre E. Kjeldsen, Reidar Bjørnerheim Oslo Universitetssykehus,
Vurdering av global VV-funksjon etter hjerteinfarkt -resultater fra NORDISTEMI Nisha, Sigrun Halvorsen, Pavel Hoffmann, Carl Müller, Ellen Bøhmer, Sverre E. Kjeldsen, Reidar Bjørnerheim Oslo Universitetssykehus,
Stabil angina pectoris
 Stabil angina pectoris Indikasjon for revaskularisering Kurs i Koronarsykdom og hjertesvikt Trondheim 15/10-18 Rune Wiseth St. Olavs hospital/ntnu 1 Behandling ved stabil koronarsykdom Medisinsk behandling
Stabil angina pectoris Indikasjon for revaskularisering Kurs i Koronarsykdom og hjertesvikt Trondheim 15/10-18 Rune Wiseth St. Olavs hospital/ntnu 1 Behandling ved stabil koronarsykdom Medisinsk behandling
Analyse av troponin T, NT-proBNP og D-dimer Større trygghet rundt diagnostikk av hjerte- og karlidelser i primærhelsetjenesten
 Analyse av troponin T, NT-proBNP og D-dimer Større trygghet rundt diagnostikk av hjerte- og karlidelser i primærhelsetjenesten Viktig diagnostisk supplement i primærhelsetjenesten Bruk av troponin T,
Analyse av troponin T, NT-proBNP og D-dimer Større trygghet rundt diagnostikk av hjerte- og karlidelser i primærhelsetjenesten Viktig diagnostisk supplement i primærhelsetjenesten Bruk av troponin T,
Hjerteinfarkt med ST-elevasjon Logistikk og patofysiologi
 Hjerteinfarkt med ST-elevasjon Logistikk og patofysiologi Kurs i Koronarsykdom og hjertesvikt Trondheim, 17/10-17 Rune Wiseth Klinikk for hjertemedisin St. Olavs Hospital 1 Dagens tema 2 Nomenklatur STEMI
Hjerteinfarkt med ST-elevasjon Logistikk og patofysiologi Kurs i Koronarsykdom og hjertesvikt Trondheim, 17/10-17 Rune Wiseth Klinikk for hjertemedisin St. Olavs Hospital 1 Dagens tema 2 Nomenklatur STEMI
Kjønnsforskjeller etter hjertekirurgi. Kari Hanne Gjeilo, PhD, Forsker /1. amanuensis Klinikk for thoraxkirurgi, St. Olavs Hospital og HIST
 Kjønnsforskjeller etter hjertekirurgi Kari Hanne Gjeilo, PhD, Forsker /1. amanuensis Klinikk for thoraxkirurgi, St. Olavs Hospital og HIST Kjønnsforskjeller i befolkningen 2009: kvinner 83 år, menn 78,5
Kjønnsforskjeller etter hjertekirurgi Kari Hanne Gjeilo, PhD, Forsker /1. amanuensis Klinikk for thoraxkirurgi, St. Olavs Hospital og HIST Kjønnsforskjeller i befolkningen 2009: kvinner 83 år, menn 78,5
ICD- behandling. Erik Gjertsen Sykehuset Buskerud Vestre Viken HF
 ICD- behandling Erik Gjertsen Sykehuset Buskerud Vestre Viken HF ICD Implantable cardioverter- defibrillator Hjertestarter De første implantasjonene skjedde på slufen av 70- tallet Elektrodene ble sydd
ICD- behandling Erik Gjertsen Sykehuset Buskerud Vestre Viken HF ICD Implantable cardioverter- defibrillator Hjertestarter De første implantasjonene skjedde på slufen av 70- tallet Elektrodene ble sydd
Hjertesvikt Klinisk syndrom som karakteriseres av at hjertet ikke klarer å forsyne kroppen med nok blod Medfører redusert vevsperfusjon og etter hvert
 Moderne hjertesviktbehandling Erik Gjertsen Sykehuset Buskerud HF Medisinsk avdeling Hjertesvikt Klinisk syndrom som karakteriseres av at hjertet ikke klarer å forsyne kroppen med nok blod Medfører redusert
Moderne hjertesviktbehandling Erik Gjertsen Sykehuset Buskerud HF Medisinsk avdeling Hjertesvikt Klinisk syndrom som karakteriseres av at hjertet ikke klarer å forsyne kroppen med nok blod Medfører redusert
Kardial ultralyd bare for kardiologer?
 Kardial ultralyd bare for kardiologer? Takk for invitasjonen, en ære å få delta som eneste ikke-kardiolog. Spørsmålet arrangøren av symposiet har stilt er åpent og vidtfavnende. Som anesteesiolog er det
Kardial ultralyd bare for kardiologer? Takk for invitasjonen, en ære å få delta som eneste ikke-kardiolog. Spørsmålet arrangøren av symposiet har stilt er åpent og vidtfavnende. Som anesteesiolog er det
Hjertesvikt Klinikk for termin 1B 2006. Stein Samstad
 Hjertesvikt Klinikk for termin 1B 2006 Stein Samstad 1 Vår pasient Mann 58 år, tidligere røyker Familiær opphopning av hjerte-karsykdom 1986 Akutt hjerteinfarkt 1987 Operert med aortocoronar bypass og
Hjertesvikt Klinikk for termin 1B 2006 Stein Samstad 1 Vår pasient Mann 58 år, tidligere røyker Familiær opphopning av hjerte-karsykdom 1986 Akutt hjerteinfarkt 1987 Operert med aortocoronar bypass og
Hvem utfører perop. TEE? Hvilke pasienter skal ha perop. TEE? Preoperativ undersøkelse på operasjonsstuen
 Hvem utfører perop. TEE? Kardiologer og anestesiologer Egne anbefalinger og sertifiseringssystemer både i Europa (EACVI/ EACTA) og i USA Full kompetanse innen (diagnostisk) TEE + superviserte peroperative
Hvem utfører perop. TEE? Kardiologer og anestesiologer Egne anbefalinger og sertifiseringssystemer både i Europa (EACVI/ EACTA) og i USA Full kompetanse innen (diagnostisk) TEE + superviserte peroperative
CAROTIS I LOKAL. Seksjonsleder Trygve Braathen Tjugen Anestesiolgisk avdeling Sykehuset i Vestfold
 CAROTIS I LOKAL Seksjonsleder Trygve Braathen Tjugen Anestesiolgisk avdeling Sykehuset i Vestfold DISPOSISJON Historikk Bakgrunn Metode Resultater Litteraturoversikt HISTORIKK Mai 2009 ønske fra karkirurgisk
CAROTIS I LOKAL Seksjonsleder Trygve Braathen Tjugen Anestesiolgisk avdeling Sykehuset i Vestfold DISPOSISJON Historikk Bakgrunn Metode Resultater Litteraturoversikt HISTORIKK Mai 2009 ønske fra karkirurgisk
Kurs koronarsykdom og hjertesvikt Trondheim, 11. oktober 2016
 Kurs koronarsykdom og hjertesvikt Trondheim, 11. oktober 2016 Mekanisk sirkulasjonsstøtte - Impella Rune Fanebust Hjerteavdelingen Haukeland Universitetssykehus Oversikt Hva er en Impella og hvordan virker
Kurs koronarsykdom og hjertesvikt Trondheim, 11. oktober 2016 Mekanisk sirkulasjonsstøtte - Impella Rune Fanebust Hjerteavdelingen Haukeland Universitetssykehus Oversikt Hva er en Impella og hvordan virker
CT koronar angiografi - hvilken plass ved stabil og ustabil koronarsykdom? Stabil koronarsykdom 27.09.15. Terje Steigen, Hjertemedisinsk avdeling UNN
 CT koronar angiografi - hvilken plass ved stabil og ustabil koronarsykdom? Terje Steigen, Hjertemedisinsk avdeling UNN CT koronar angiografi- hvilken plass ved stabil og ustabil koronarsykdom? Kan lage
CT koronar angiografi - hvilken plass ved stabil og ustabil koronarsykdom? Terje Steigen, Hjertemedisinsk avdeling UNN CT koronar angiografi- hvilken plass ved stabil og ustabil koronarsykdom? Kan lage
KARKIRURGISK AVD. OVERLEGER 2009
 KARKIRURGISK AVD. OVERLEGER 2009 Karkirurgisk avdeling, SiV, Tønsberg 5 overleger (karkirurger) (2 intervensjonsradiologer) 3 assistentleger (hvorav 1 fra STHF) 14 sykepleiere 13 senger Ca. 450 operasjoner
KARKIRURGISK AVD. OVERLEGER 2009 Karkirurgisk avdeling, SiV, Tønsberg 5 overleger (karkirurger) (2 intervensjonsradiologer) 3 assistentleger (hvorav 1 fra STHF) 14 sykepleiere 13 senger Ca. 450 operasjoner
AAA og iliacaaneurismer resultater etter OP kvalitetskriterier. Martin Altreuther, karkirurgisk avdeling kirurgisk klinikk, St Olavs hospital
 AAA og iliacaaneurismer resultater etter OP kvalitetskriterier Martin Altreuther, karkirurgisk avdeling kirurgisk klinikk, St Olavs hospital 1 MORTALITET ETTER OP FOR AAA Kilde: ESVS FIRST VASCUNET DATABASE
AAA og iliacaaneurismer resultater etter OP kvalitetskriterier Martin Altreuther, karkirurgisk avdeling kirurgisk klinikk, St Olavs hospital 1 MORTALITET ETTER OP FOR AAA Kilde: ESVS FIRST VASCUNET DATABASE
TRANSKATETER AORTAVENTILIMPLANTASJON
 TRANSKATETER AORTAVENTILIMPLANTASJON FRA BANEBRYTENDE INTERVENSJON TIL STRØMLINJEFORMET PROSEDYRE Håkon Wilhelm Wilhelmsen 1, Rolf Busund 2 og Terje Steigen 3. 1 Universitetet i Tromsø, 2 Hjerte-, lunge-
TRANSKATETER AORTAVENTILIMPLANTASJON FRA BANEBRYTENDE INTERVENSJON TIL STRØMLINJEFORMET PROSEDYRE Håkon Wilhelm Wilhelmsen 1, Rolf Busund 2 og Terje Steigen 3. 1 Universitetet i Tromsø, 2 Hjerte-, lunge-
Har du blitt fortalt at du har en bilyd i hjertet? Informasjon om hjerteklaffsykdom
 Har du blitt fortalt at du har en bilyd i hjertet? Informasjon om hjerteklaffsykdom Hei, jeg er Jon For noen måneder siden følte jeg meg andpusten og svimmel, så jeg dro til fastlegen min. Han lyttet på
Har du blitt fortalt at du har en bilyd i hjertet? Informasjon om hjerteklaffsykdom Hei, jeg er Jon For noen måneder siden følte jeg meg andpusten og svimmel, så jeg dro til fastlegen min. Han lyttet på
Bariatrisk kirurgi i Helse-Nord Torunn K. Nestvold Overlege gastrokirurgisk seksjon/ Seksjonsoverlege Regionalt senter for behandling av sykelig
 Bariatrisk kirurgi i Helse-Nord Torunn K. Nestvold Overlege gastrokirurgisk seksjon/ Seksjonsoverlege Regionalt senter for behandling av sykelig overvekt Nordlandssykehuset Bodø HF Bakgrunn Høsten 2004
Bariatrisk kirurgi i Helse-Nord Torunn K. Nestvold Overlege gastrokirurgisk seksjon/ Seksjonsoverlege Regionalt senter for behandling av sykelig overvekt Nordlandssykehuset Bodø HF Bakgrunn Høsten 2004
Praktiske erfaringer med bruk av antidot mot Pradaxa i RE-VERSE AD studien. Kristoffer Andresen LIS indremedisin Drammen sykehus
 Praktiske erfaringer med bruk av antidot mot Pradaxa i RE-VERSE AD studien Kristoffer Andresen LIS indremedisin Drammen sykehus Generelt 4 pasienter inkludert ved Drammen sykehus Alle pasientene hadde
Praktiske erfaringer med bruk av antidot mot Pradaxa i RE-VERSE AD studien Kristoffer Andresen LIS indremedisin Drammen sykehus Generelt 4 pasienter inkludert ved Drammen sykehus Alle pasientene hadde
Livskvalitet hos RFA-pasientene
 Livskvalitet hos RFA-pasientene 1 INNLEDNING Hensikten med spørreundersøkelsen er å få mer kunnskap om hvilken grad av livskvalitet pasienter opplever seks måneder etter radiofrekvensablasjon, og hvor
Livskvalitet hos RFA-pasientene 1 INNLEDNING Hensikten med spørreundersøkelsen er å få mer kunnskap om hvilken grad av livskvalitet pasienter opplever seks måneder etter radiofrekvensablasjon, og hvor
Retningslinje for Thoraxanestesi, St Olavs Hospital. Gjelder fra utgår
 TAVI Thorax Anestesi Retningslinje for Thoraxanestesi, St Olavs Hospital. Gjelder fra 25.08.2017 utgår 25.08.2020 Forfatter: Overlege Stein-Vegar Johansen Retningslinjen er godkjent på medisinsk faglig
TAVI Thorax Anestesi Retningslinje for Thoraxanestesi, St Olavs Hospital. Gjelder fra 25.08.2017 utgår 25.08.2020 Forfatter: Overlege Stein-Vegar Johansen Retningslinjen er godkjent på medisinsk faglig
1. Sykdom og behandling
 Tittel: ISAK GRINDALEN Stikkord: CPAP APVS Kopi til: Fylkeslegen i Akershus Advokat Anders Flatabø Children's Hospital Boston's European Congenital Heart Surgeons Foundation Versjon: 01 Forfatter/dato
Tittel: ISAK GRINDALEN Stikkord: CPAP APVS Kopi til: Fylkeslegen i Akershus Advokat Anders Flatabø Children's Hospital Boston's European Congenital Heart Surgeons Foundation Versjon: 01 Forfatter/dato
Bruk av ultralyd som hjelpemiddel ved hjertesviktpoliklinikken
 Bruk av ultralyd som hjelpemiddel ved hjertesviktpoliklinikken Guri Holmen Gundersen Intensivsykepleier/spesialsykepleier i kardiologisk sykepleie Sykehuset Levanger Hjertesviktpoliklinikken Sykehuset
Bruk av ultralyd som hjelpemiddel ved hjertesviktpoliklinikken Guri Holmen Gundersen Intensivsykepleier/spesialsykepleier i kardiologisk sykepleie Sykehuset Levanger Hjertesviktpoliklinikken Sykehuset
Vurdering av aortainsuffisiens med ekkokardiografi. Johannes Soma Overlege dr. med. Klinikk for Hjertemedisin St Olavs Hospital
 Vurdering av aortainsuffisiens med ekkokardiografi Johannes Soma Overlege dr. med. Klinikk for Hjertemedisin St Olavs Hospital Aortainsuffisiens - etiologi Degenerasjon av klaffen Forkalkning Kongenitt
Vurdering av aortainsuffisiens med ekkokardiografi Johannes Soma Overlege dr. med. Klinikk for Hjertemedisin St Olavs Hospital Aortainsuffisiens - etiologi Degenerasjon av klaffen Forkalkning Kongenitt
Trygve Husebye Ekkolaboratoriet OUS, Ullevål. Diagnostikk og monitorering
 Trygve Husebye Ekkolaboratoriet OUS, Ullevål Diagnostikk og monitorering Disposisjon: Monitorering: Hva ønsker vi å bedømme? Venstre ventrikkel fylningstrykk Venstre atrium trykk (PCWP) Pulmonale trykk
Trygve Husebye Ekkolaboratoriet OUS, Ullevål Diagnostikk og monitorering Disposisjon: Monitorering: Hva ønsker vi å bedømme? Venstre ventrikkel fylningstrykk Venstre atrium trykk (PCWP) Pulmonale trykk
Mitralinsuffisiens. Disposisjon. üguidelines. ümekanisme ügradering übehandling. AF + holosystolisk bilyd + V-scan. Espen Holte Ekko II Trondheim 2019
 Mitralinsuffisiens Espen Holte Ekko II Trondheim 2019 Disposisjon üguidelines ütype ümekanisme ügradering übehandling AF + holosystolisk bilyd + V-scan AF + holosystolisk bilyd + V-scan AF + holosystolisk
Mitralinsuffisiens Espen Holte Ekko II Trondheim 2019 Disposisjon üguidelines ütype ümekanisme ügradering übehandling AF + holosystolisk bilyd + V-scan AF + holosystolisk bilyd + V-scan AF + holosystolisk
Stabil angina pectoris
 Stabil angina pectoris Medikamentell behandling. Indikasjoner for revaskularisering Kurs i Koronarsykdom og hjertesvikt Trondheim 10/10-16 Rune Wiseth St. Olavs hospital/ntnu 1 Angina pectoris - Trangt
Stabil angina pectoris Medikamentell behandling. Indikasjoner for revaskularisering Kurs i Koronarsykdom og hjertesvikt Trondheim 10/10-16 Rune Wiseth St. Olavs hospital/ntnu 1 Angina pectoris - Trangt
Hjerteinfarkt med ST-elevasjon
 Hjerteinfarkt med ST-elevasjon Kurs i Koronarsykdom og hjertesvikt Trondheim, 6/10-15 Rune Wiseth Klinikk for hjertemedisin St. Olavs Hospital 1 Nomenklatur STEMI NSTEMI 2 Data fra Norsk hjerteinfarktregister
Hjerteinfarkt med ST-elevasjon Kurs i Koronarsykdom og hjertesvikt Trondheim, 6/10-15 Rune Wiseth Klinikk for hjertemedisin St. Olavs Hospital 1 Nomenklatur STEMI NSTEMI 2 Data fra Norsk hjerteinfarktregister
Funksjonsfordeling og kvalitetsforbedring. Hvordan kan vi øke kvaliteten til beste for pasienten?
 Funksjonsfordeling og kvalitetsforbedring. Hvordan kan vi øke kvaliteten til beste for pasienten? Ellen Schlichting Gastrokirurgisk avdeling Ullevål universitetssykehus Er volum viktig for resultatet etter
Funksjonsfordeling og kvalitetsforbedring. Hvordan kan vi øke kvaliteten til beste for pasienten? Ellen Schlichting Gastrokirurgisk avdeling Ullevål universitetssykehus Er volum viktig for resultatet etter
Reservoarkirurgi Spesialisering?
 Reservoarkirurgi Spesialisering? Hans H. Wasmuth St Olavs Hospital Universitetssykehuset i Trondheim I Norge gjøres det nå omtrent 50 bekkenreservoar pr. år Volum - kvalitet Volum? Kvalitet? Overførings
Reservoarkirurgi Spesialisering? Hans H. Wasmuth St Olavs Hospital Universitetssykehuset i Trondheim I Norge gjøres det nå omtrent 50 bekkenreservoar pr. år Volum - kvalitet Volum? Kvalitet? Overførings
Kan data fra sentrale helseregistre bidra 0l utvikling av kvalitetsindikatorer i aku5medisin?
 Kan data fra sentrale helseregistre bidra 0l utvikling av kvalitetsindikatorer i aku5medisin? Rune Kvåle, Avdeling for helseregistre, Folkehelseins0tu5et 17.03.15 Disposisjon Generelt om helseregistre
Kan data fra sentrale helseregistre bidra 0l utvikling av kvalitetsindikatorer i aku5medisin? Rune Kvåle, Avdeling for helseregistre, Folkehelseins0tu5et 17.03.15 Disposisjon Generelt om helseregistre
Ballong-valvuloplastikk av aortaklaffen som bro til annen behandling - illustrert ved tre kasuistikker
 Ballong-valvuloplastikk av aortaklaffen som bro til annen behandling - illustrert ved tre kasuistikker Eystein Skjølsvik¹, Rolf Busund², Børge Schive¹ og Terje Steigen¹. ¹Hjertemedisinsk avdeling, Universitetssykehuset
Ballong-valvuloplastikk av aortaklaffen som bro til annen behandling - illustrert ved tre kasuistikker Eystein Skjølsvik¹, Rolf Busund², Børge Schive¹ og Terje Steigen¹. ¹Hjertemedisinsk avdeling, Universitetssykehuset
Informasjon til helsepersonell vedrørende sammenhengen mellom Sprycel (dasatinib) og pulmonal arteriell hypertensjon (PAH)
 P.O. Box 15200, Gustavslundsvägen 12 SE-167 15 Bromma, Sweden Phone (46) 8 704 71 00, Fax (46) 8 704 89 60 Org. No. 556092-9886 www.bms.se 11 August, 2011 Informasjon til helsepersonell vedrørende sammenhengen
P.O. Box 15200, Gustavslundsvägen 12 SE-167 15 Bromma, Sweden Phone (46) 8 704 71 00, Fax (46) 8 704 89 60 Org. No. 556092-9886 www.bms.se 11 August, 2011 Informasjon til helsepersonell vedrørende sammenhengen
Funksjonell mitralinsuffisiens. Terje Skjærpe
 Funksjonell mitralinsuffisiens Terje Skjærpe Funksjonell mitralinsuffisiens Iskjemisk og ikkje-iskjemisk kardimyopati Forklaringsmodell Tjoringsdistanse avstand mellom papillemuskel og mitralannulus (basis
Funksjonell mitralinsuffisiens Terje Skjærpe Funksjonell mitralinsuffisiens Iskjemisk og ikkje-iskjemisk kardimyopati Forklaringsmodell Tjoringsdistanse avstand mellom papillemuskel og mitralannulus (basis
Storkarsykdom hos gamle
 Storkarsykdom hos gamle Brynjar Fure, Forskningsleder dr med, Nasjonalt kunnskapssenter for helsetjenesten Overlege, Geriatrisk avdeling, Oslo universitetssykehus Agenda Etiologi ved hjerneslag Storkarsykdom
Storkarsykdom hos gamle Brynjar Fure, Forskningsleder dr med, Nasjonalt kunnskapssenter for helsetjenesten Overlege, Geriatrisk avdeling, Oslo universitetssykehus Agenda Etiologi ved hjerneslag Storkarsykdom
Styresak 84-2015 NOIS årsrapport 2014 - nasjonale tall og resultater for Nordlandssykehuset HF
 Direktøren Styresak 84-2015 NOIS årsrapport 2014 - nasjonale tall og resultater for Nordlandssykehuset HF Saksbehandler: Tonje Elisabeth Hansen Saksnr.: 2014/2701 Dato: 10.08.2015 Dokumenter i saken: Trykt
Direktøren Styresak 84-2015 NOIS årsrapport 2014 - nasjonale tall og resultater for Nordlandssykehuset HF Saksbehandler: Tonje Elisabeth Hansen Saksnr.: 2014/2701 Dato: 10.08.2015 Dokumenter i saken: Trykt
Klinisk ultralydforsking i Trondheim - Milepælar. Terje Skjærpe
 Klinisk ultralydforsking i Trondheim - Milepælar Terje Skjærpe Starten ekko avbilding Inge Edler, kardiolog i Lund i Sverige og Carl Hellmut Hertz, student Framstilte i 1953 på seg sjøl ekko som rørde
Klinisk ultralydforsking i Trondheim - Milepælar Terje Skjærpe Starten ekko avbilding Inge Edler, kardiolog i Lund i Sverige og Carl Hellmut Hertz, student Framstilte i 1953 på seg sjøl ekko som rørde
Forekomst av restenoser etter PCI ved UNN 2005/ årsoppgave i Stadium IV medisinstudiet ved Universitetet i Tromsø
 Forekomst av restenoser etter PCI ved UNN 2005/2006 5. årsoppgave i Stadium IV medisinstudiet ved Universitetet i Tromsø Karianne Bjarmann Larsen Kull 03 Veileder: Thor Trovik Tromsø 08.09.08 1 Innhold
Forekomst av restenoser etter PCI ved UNN 2005/2006 5. årsoppgave i Stadium IV medisinstudiet ved Universitetet i Tromsø Karianne Bjarmann Larsen Kull 03 Veileder: Thor Trovik Tromsø 08.09.08 1 Innhold
Pre-operativ kardiologisk vurdering ved ikke-kardial kirurgi
 Pre-operativ kardiologisk vurdering ved ikke-kardial kirurgi .Anmodning om kardiologisk tilsyn..pre operativ kardiologisk vurdering..ønsker en kardiologisk gjennomgang før. Vakt Poliklinikk Sengepost Disposisjon
Pre-operativ kardiologisk vurdering ved ikke-kardial kirurgi .Anmodning om kardiologisk tilsyn..pre operativ kardiologisk vurdering..ønsker en kardiologisk gjennomgang før. Vakt Poliklinikk Sengepost Disposisjon
Aortaaneurismer og aortaskader. Jørgen Joakim Jørgensen Oslo vaskulære senter og Avdeling for Traumatologi Oslo universitetssykehus
 Aortaaneurismer og aortaskader Jørgen Joakim Jørgensen Oslo vaskulære senter og Avdeling for Traumatologi Oslo universitetssykehus En tikkende bombe Den første vellykkede operasjonen for rumpert
Aortaaneurismer og aortaskader Jørgen Joakim Jørgensen Oslo vaskulære senter og Avdeling for Traumatologi Oslo universitetssykehus En tikkende bombe Den første vellykkede operasjonen for rumpert
Bjørn Arild Halvorsen, SØ, hjerteseksjonen 2012
 Bjørn Arild Halvorsen, SØ, hjerteseksjonen 2012 Minst 3(-5) konsekutive slag, brede kompleks (med fokus inferiort for AV knuten) RR intervall < 600ms dvs > 100 pr min Varighet < 30 sekunder Ingen universell
Bjørn Arild Halvorsen, SØ, hjerteseksjonen 2012 Minst 3(-5) konsekutive slag, brede kompleks (med fokus inferiort for AV knuten) RR intervall < 600ms dvs > 100 pr min Varighet < 30 sekunder Ingen universell
30 dagers overlevelse etter innleggelse på sykehus
 30 dagers overlevelse etter innleggelse på sykehus Generelt Resultatene som presenteres her viser overlevelse 30 dager etter innleggelse for hjerteinfarkt, hjerneslag og lårhalsbrudd. I tillegg presenteres
30 dagers overlevelse etter innleggelse på sykehus Generelt Resultatene som presenteres her viser overlevelse 30 dager etter innleggelse for hjerteinfarkt, hjerneslag og lårhalsbrudd. I tillegg presenteres
Når er det indikasjon for å behandle AAA/IAA Etiske vurderinger. Skal alle raaa opereres? Hvorfor er det forskjell mellom regionene?
 Når er det indikasjon for å behandle AAA/IAA Etiske vurderinger. Skal alle raaa opereres? Hvorfor er det forskjell mellom regionene? Arne Seternes, MD, PhD Kirurgisk Klinikk, St. Olavs Hospital Institutt
Når er det indikasjon for å behandle AAA/IAA Etiske vurderinger. Skal alle raaa opereres? Hvorfor er det forskjell mellom regionene? Arne Seternes, MD, PhD Kirurgisk Klinikk, St. Olavs Hospital Institutt
Prehospital diagnostikk ved STEMI er vi gode nok? Bjørn Bendz Hjertemedisinsk avdeling OUS, Rikshospitalet
 Prehospital diagnostikk ved STEMI er vi gode nok? Bjørn Bendz Hjertemedisinsk avdeling OUS, Rikshospitalet 1950-tallet: Pasientene funnet døde i sengen 1960-tallet: Overvåkning + defibrillering 1970-tallet:
Prehospital diagnostikk ved STEMI er vi gode nok? Bjørn Bendz Hjertemedisinsk avdeling OUS, Rikshospitalet 1950-tallet: Pasientene funnet døde i sengen 1960-tallet: Overvåkning + defibrillering 1970-tallet:
muligheter for forskning Marta Ebbing, prosjektleder [email protected] Hjerte og karregisteret
 , muligheter for forskning Marta Ebbing, prosjektleder [email protected] Nasjonalt nettverk for forskning i helseforetakene, Nettverksmøte forskning i helseforetak 1 2. s formål Formålet med er å bidra til bedre
, muligheter for forskning Marta Ebbing, prosjektleder [email protected] Nasjonalt nettverk for forskning i helseforetakene, Nettverksmøte forskning i helseforetak 1 2. s formål Formålet med er å bidra til bedre
Har du hjerteflimmer?
 Atrieflimmer ( hjerteflimmer ) er en vanlig årsak til rask og ujevn puls. Man anslår at 1-2 prosent av befolkningen har denne rytmeforstyrrelsen. Hva er hjerteflimmer? Hjertet består av fire pumper. To
Atrieflimmer ( hjerteflimmer ) er en vanlig årsak til rask og ujevn puls. Man anslår at 1-2 prosent av befolkningen har denne rytmeforstyrrelsen. Hva er hjerteflimmer? Hjertet består av fire pumper. To
LVAD som varig behandling. Konsekvens av ny indikasjon. Gro Sørensen VAD koordinator/intensivsykepleier Rikshospitalet
 LVAD som varig behandling. Konsekvens av ny indikasjon Gro Sørensen VAD koordinator/intensivsykepleier Rikshospitalet Teknisk utvikling LVAD Pulsatile LVAD Store Mye lyd Kirurgisk traume Infeksjon Fysisk
LVAD som varig behandling. Konsekvens av ny indikasjon Gro Sørensen VAD koordinator/intensivsykepleier Rikshospitalet Teknisk utvikling LVAD Pulsatile LVAD Store Mye lyd Kirurgisk traume Infeksjon Fysisk
Om kvalitet i behandling. Andreas Stensvold MD, PhD Avdelingssjef Sykehuset Øs;old 3 november 2014
 Om kvalitet i behandling Andreas Stensvold MD, PhD Avdelingssjef Sykehuset Øs;old 3 november 2014 Bindinger Avdelingssjef Sykehuset Øs4old med budsje8ansvar Utdannet onkolog fra Radiumhospitalet Tidligere
Om kvalitet i behandling Andreas Stensvold MD, PhD Avdelingssjef Sykehuset Øs;old 3 november 2014 Bindinger Avdelingssjef Sykehuset Øs4old med budsje8ansvar Utdannet onkolog fra Radiumhospitalet Tidligere
Åpning av Hjerte CT, :
 Åpning av Hjerte CT, 19.12.16: 1. Velkommen, litt info om CT - Kjell Vikenes 2. Adm. dir. Eivind Hansen 3. Dir. Ole P. Måløy, Siemens 4. «Avduking» CT på lab. CT hjerte virksomheten Stort CT senter (2500-3000
Åpning av Hjerte CT, 19.12.16: 1. Velkommen, litt info om CT - Kjell Vikenes 2. Adm. dir. Eivind Hansen 3. Dir. Ole P. Måløy, Siemens 4. «Avduking» CT på lab. CT hjerte virksomheten Stort CT senter (2500-3000
Analyse av hjertemarkører på 1-2-3. Troponin T, NT-proBNP og D-dimer. Test early. Treat right. Save lives.
 Analyse av hjertemarkører på 1-2-3 Troponin T, NT-proBNP og D-dimer Test early. Treat right. Save lives. cobas h 232 Resultater på 8-12 minutter Svært enkel prosedyre Pålitelige resultater med god korrelasjon
Analyse av hjertemarkører på 1-2-3 Troponin T, NT-proBNP og D-dimer Test early. Treat right. Save lives. cobas h 232 Resultater på 8-12 minutter Svært enkel prosedyre Pålitelige resultater med god korrelasjon
Stabil angina pectoris
 Stabil angina pectoris Medikamentell behandling. Indikasjoner for revaskularisering Kurs i Koronarsykdom og hjertesvikt Trondheim 5/10-15 Rune Wiseth St. Olavs hospital/ntnu 1 Angina pectoris - Trangt
Stabil angina pectoris Medikamentell behandling. Indikasjoner for revaskularisering Kurs i Koronarsykdom og hjertesvikt Trondheim 5/10-15 Rune Wiseth St. Olavs hospital/ntnu 1 Angina pectoris - Trangt
Teknologiutvikling i kirurgien
 Til medlemmer av norsk kirurgisk forening Nr. 2/2012 TEMA Teknologiutvikling i kirurgien Kateterbasert hjerteklaffbehandling s. 85 Navigasjonsteknologi får økt utbredelse s. 98 Klinisk bruk av 3D-ultralyd
Til medlemmer av norsk kirurgisk forening Nr. 2/2012 TEMA Teknologiutvikling i kirurgien Kateterbasert hjerteklaffbehandling s. 85 Navigasjonsteknologi får økt utbredelse s. 98 Klinisk bruk av 3D-ultralyd
Cardiac Exercise Research Group (CERG)
 1 Dorthe Stensvold Cardiac Exercise Research Group (CERG) 2 Vårt forskningsfokus: Å identifisere mekanismer bak de fordelaktige effektene som fysisk trening gir på hjerte, blodårer og skjelettmuskel. 3
1 Dorthe Stensvold Cardiac Exercise Research Group (CERG) 2 Vårt forskningsfokus: Å identifisere mekanismer bak de fordelaktige effektene som fysisk trening gir på hjerte, blodårer og skjelettmuskel. 3
Vurdering av systolisk venstre ventrikkelfunksjon
 Vurdering av systolisk venstre ventrikkelfunksjon Håvard Dalen Klinikk for hjertemedisin, St Olavs Hospital Hjertemedisinsk seksjon, Sykehuset Levanger MI Lab, Institutt for sirkulasjon og bildediagnostikk,
Vurdering av systolisk venstre ventrikkelfunksjon Håvard Dalen Klinikk for hjertemedisin, St Olavs Hospital Hjertemedisinsk seksjon, Sykehuset Levanger MI Lab, Institutt for sirkulasjon og bildediagnostikk,
Diagnose av koronarsykdom uten bruk av kateter med 3D ultralyd, CT og matematiske strømningsmodeller
 Diagnose av koronarsykdom uten bruk av kateter med 3D ultralyd, CT og matematiske strømningsmodeller Hans Torp Institutt for sirkulasjon og bildediagnostikk Det medisinske fakultet NTNU 1 Koronarsykdom
Diagnose av koronarsykdom uten bruk av kateter med 3D ultralyd, CT og matematiske strømningsmodeller Hans Torp Institutt for sirkulasjon og bildediagnostikk Det medisinske fakultet NTNU 1 Koronarsykdom
Håndtering av stumpe bukskader. Sigrid Groven 12.11.14
 Håndtering av stumpe bukskader Disposisjon Epidemiologi Strategi og ini>al vurdering Diagnos>kk Behandling Skademekanismer - verden Andel stumpe skader: Europa / Canada: 89-99 % Sør- Afrika / Asia / USA:
Håndtering av stumpe bukskader Disposisjon Epidemiologi Strategi og ini>al vurdering Diagnos>kk Behandling Skademekanismer - verden Andel stumpe skader: Europa / Canada: 89-99 % Sør- Afrika / Asia / USA:
Kasuis3kk. ICD- behandling- et ny1 behandlings3lbud i Vestre Viken. Erik Gjertsen Drammen sykehus
 ICD- behandling- et ny1 behandlings3lbud i Vestre Viken Erik Gjertsen Drammen sykehus Kasuis3kk Kvinne, f. 1963 Nedreveggs infarkt i 2007 PCI med to stenter i CX Senere, samme år:hjertestans Vellykket
ICD- behandling- et ny1 behandlings3lbud i Vestre Viken Erik Gjertsen Drammen sykehus Kasuis3kk Kvinne, f. 1963 Nedreveggs infarkt i 2007 PCI med to stenter i CX Senere, samme år:hjertestans Vellykket
PASIENTINFORMASJON ATRIEFLIMMER
 PASIENTINFORMASJON ATRIEFLIMMER og forebygging av hjerneslag INNHOLD 1 Introduksjon 3 2 Hva er atrieflimmer? 5 3 Symptomer på atrieflimmer 6 4 Hva forårsaker atrieflimmer 7 5 Vi skiller mellom forskjellige
PASIENTINFORMASJON ATRIEFLIMMER og forebygging av hjerneslag INNHOLD 1 Introduksjon 3 2 Hva er atrieflimmer? 5 3 Symptomer på atrieflimmer 6 4 Hva forårsaker atrieflimmer 7 5 Vi skiller mellom forskjellige
Guidelines, recommendations...
 Kardiale tumores Håvard Dalen Klinikk for hjertemedisin, St Olavs Hospital MI Lab, Institutt for sirkulasjon og bildediagnostikk, NTNU Hjertemedisinsk seksjon, Sykehuset Levanger 1 Guidelines, recommendations...
Kardiale tumores Håvard Dalen Klinikk for hjertemedisin, St Olavs Hospital MI Lab, Institutt for sirkulasjon og bildediagnostikk, NTNU Hjertemedisinsk seksjon, Sykehuset Levanger 1 Guidelines, recommendations...
Kvalitetsregistre brukt til styring:
 Kvalitetsregistre brukt til styring: Indikatorer for måling av uberettiget variasjon Eva Stensland, Leder av nasjonalt servicemiljø for medisinske kvalitetsregistre Bakgrunn Økende interesse for data/resultater
Kvalitetsregistre brukt til styring: Indikatorer for måling av uberettiget variasjon Eva Stensland, Leder av nasjonalt servicemiljø for medisinske kvalitetsregistre Bakgrunn Økende interesse for data/resultater
Ekkokardiografi ved vurdering av kardial embolikilde
 Ekkokardiografi ved vurdering av kardial embolikilde Anders Thorstensen Overlege, St Olavs Hospital Ca 12000 hjerneslag pr år i Norge Insidens av hjerneslag ca 25 x høyere 75 84 år sml med 45 54 år (Rothwell,
Ekkokardiografi ved vurdering av kardial embolikilde Anders Thorstensen Overlege, St Olavs Hospital Ca 12000 hjerneslag pr år i Norge Insidens av hjerneslag ca 25 x høyere 75 84 år sml med 45 54 år (Rothwell,
Thoraxkirurgi Prioriteringsveileder: Veiledertabell, juni 2009
 Thoraxkirurgi Prioriteringsveileder: Veiledertabell, juni 2009 1 Lovmessig grunnlag og ansvar for rettighetstildeling i 2 Fagspesifikk innledning - Thoraxkirurgi 3 Håndsvetting og rødming 4 Lungemetastase
Thoraxkirurgi Prioriteringsveileder: Veiledertabell, juni 2009 1 Lovmessig grunnlag og ansvar for rettighetstildeling i 2 Fagspesifikk innledning - Thoraxkirurgi 3 Håndsvetting og rødming 4 Lungemetastase
Metoder. Røntgen Ultralyd. CTA MRA Angiografi TEE
 Thorakal Aorta Metoder Røntgen Ultralyd TEE CTA MRA Angiografi Metoder Røntgen Ultralyd TEE CTA Angiografi MRA Metoder Røntgen Metoder Røntgen Metoder Røntgen Ultralyd TEE CTA Angiografi MRA Transthorakal
Thorakal Aorta Metoder Røntgen Ultralyd TEE CTA MRA Angiografi Metoder Røntgen Ultralyd TEE CTA Angiografi MRA Metoder Røntgen Metoder Røntgen Metoder Røntgen Ultralyd TEE CTA Angiografi MRA Transthorakal
Hjerneinfarkt: årsak og prognose. Halvor Næss SESAM
 Hjerneinfarkt: årsak og prognose Halvor Næss SESAM 3000 pasienter fra 2006 Insidens hjerneinfarkt Bergen 105/100.000 pr år Innherred 232/100.000 pr år Frankrike 109/100.000 pr år Norge 15.000 pasienter
Hjerneinfarkt: årsak og prognose Halvor Næss SESAM 3000 pasienter fra 2006 Insidens hjerneinfarkt Bergen 105/100.000 pr år Innherred 232/100.000 pr år Frankrike 109/100.000 pr år Norge 15.000 pasienter
NT-proBNP/BNP highlights
 NT-proBNP/BNP highlights B-type natriuretisk peptid (BNP) og det N-terminale (NT) fragmentet av prohormonet til BNP er viktige hjertesviktmarkører. Peptidhormoner. Brukes for å bekrefte eller avkrefte
NT-proBNP/BNP highlights B-type natriuretisk peptid (BNP) og det N-terminale (NT) fragmentet av prohormonet til BNP er viktige hjertesviktmarkører. Peptidhormoner. Brukes for å bekrefte eller avkrefte
Perkutan kateterbasert innsetting av kunstig pulmonalklaff ved medfødt hjertefeil 1289 93
 Originalartikkel Perkutan kateterbasert innsetting av kunstig pulmonalklaff ved medfødt hjertefeil 289 93 Sammendrag Bakgrunn. Perkutan kateterbasert innsetting av kunstige hjerteklaffer er en ny teknikk
Originalartikkel Perkutan kateterbasert innsetting av kunstig pulmonalklaff ved medfødt hjertefeil 289 93 Sammendrag Bakgrunn. Perkutan kateterbasert innsetting av kunstige hjerteklaffer er en ny teknikk
Utredning av pasienter med diabetes for koronar ischemi Når, hvordan og hvilken behandling
 Utredning av pasienter med diabetes for koronar ischemi Når, hvordan og hvilken behandling Ketil Lunde Overlege, PhD Kardiologisk avdeling OUS Rikshospitalet Bakgrunn 53 millioner europeere med DIA i 2011
Utredning av pasienter med diabetes for koronar ischemi Når, hvordan og hvilken behandling Ketil Lunde Overlege, PhD Kardiologisk avdeling OUS Rikshospitalet Bakgrunn 53 millioner europeere med DIA i 2011
Kvinners erfaringer med å rammes av TTC. Rønnaug Moen Dahlviken Kardiologisk overvåkning OUS Rikshospitalet
 Kvinners erfaringer med å rammes av TTC Rønnaug Moen Dahlviken Kardiologisk overvåkning OUS Rikshospitalet Bakgrunn Sykdomsbilde Forveksles med hjerteinfarkt Brystsmerter og dyspnè Syncope, kardiogent
Kvinners erfaringer med å rammes av TTC Rønnaug Moen Dahlviken Kardiologisk overvåkning OUS Rikshospitalet Bakgrunn Sykdomsbilde Forveksles med hjerteinfarkt Brystsmerter og dyspnè Syncope, kardiogent
Kasuistikk for juni 12. Overlegene Stein Arve Lund og Jon Egge Haugesund Sjukehus
 Kasuistikk for juni 12 Overlegene Stein Arve Lund og Jon Egge Haugesund Sjukehus Vi skal her presentere en kasuistikk hvor en behandlet et komplisert pseudoaneurysme etter fjerning av et PICCO kateter.
Kasuistikk for juni 12 Overlegene Stein Arve Lund og Jon Egge Haugesund Sjukehus Vi skal her presentere en kasuistikk hvor en behandlet et komplisert pseudoaneurysme etter fjerning av et PICCO kateter.
Case of the Month november Endovascular behandling av pseudoaneurysme i aorta med udekka sjølv-ekspanderande Nitinol stent.
 Case of the Month november 2017. Endovascular behandling av pseudoaneurysme i aorta med udekka sjølv-ekspanderande Nitinol stent. Radiologisk avd. Haugesund Sjukehus. Sjukehistorie Kvinne 81 år med KOLS
Case of the Month november 2017. Endovascular behandling av pseudoaneurysme i aorta med udekka sjølv-ekspanderande Nitinol stent. Radiologisk avd. Haugesund Sjukehus. Sjukehistorie Kvinne 81 år med KOLS
Infeksjoner etter kirurgiske inngrep
 Ny statistikk (NOIS-4) Infeksjoner etter kirurgiske inngrep Resultater fra NOIS-4 (2008) viser at 5,8 % av alle opererte fikk en infeksjon i forbindelse med det kirurgiske inngrepet. Kun 13,3 % av infeksjonene
Ny statistikk (NOIS-4) Infeksjoner etter kirurgiske inngrep Resultater fra NOIS-4 (2008) viser at 5,8 % av alle opererte fikk en infeksjon i forbindelse med det kirurgiske inngrepet. Kun 13,3 % av infeksjonene
Målt blodtrykk er noen ganger bare en skygge av virkeligheten. Fra Eyvind Gjønnæss Martin Sökjer Feiringklinikken
 Målt blodtrykk er noen ganger bare en skygge av virkeligheten Fra Eyvind Gjønnæss Martin Sökjer Feiringklinikken I vår hverdag ved sørenden av Mjøsa blandt bønder og sauer består arbeidsdagen mest av koronararterier
Målt blodtrykk er noen ganger bare en skygge av virkeligheten Fra Eyvind Gjønnæss Martin Sökjer Feiringklinikken I vår hverdag ved sørenden av Mjøsa blandt bønder og sauer består arbeidsdagen mest av koronararterier
Erfaringer i forbindelse med innføring av kvalitetsregister for pasienter som er opereres i nesen eller bihulene
 Erfaringer i forbindelse med innføring av kvalitetsregister for pasienter som er opereres i nesen eller bihulene Vegard Bugten Overlege / Førsteamanuensis ØNH-avd / NTNU 1 Kvalitetsregister og forskning
Erfaringer i forbindelse med innføring av kvalitetsregister for pasienter som er opereres i nesen eller bihulene Vegard Bugten Overlege / Førsteamanuensis ØNH-avd / NTNU 1 Kvalitetsregister og forskning
Når er det faglig og etisk forsvarlig å ikke starte med PEG? Øivind Irtun Avdeling for Gastroenterologisk Kirurgi Universitetssykehuset Nord-Norge
 Når er det faglig og etisk forsvarlig å ikke starte med PEG? Øivind Irtun Avdeling for Gastroenterologisk Kirurgi Universitetssykehuset Nord-Norge PEG Når? PEG PEG Når det er forventet behov for enteral
Når er det faglig og etisk forsvarlig å ikke starte med PEG? Øivind Irtun Avdeling for Gastroenterologisk Kirurgi Universitetssykehuset Nord-Norge PEG Når? PEG PEG Når det er forventet behov for enteral
Praktisk barnekardiologi. Kjersti Bæverfjord St. Olavs hospital
 Praktisk barnekardiologi Kjersti Bæverfjord St. Olavs hospital Pasient 1 Pasient 1 2 åring med høy feber, snør og hoste temp 39 grader ører og hals litt røde ingen fremmedlyder over lungene men bilyd over
Praktisk barnekardiologi Kjersti Bæverfjord St. Olavs hospital Pasient 1 Pasient 1 2 åring med høy feber, snør og hoste temp 39 grader ører og hals litt røde ingen fremmedlyder over lungene men bilyd over
KORONAR ANGIOGRAFI HVA ER KORONAR ANGIOGRAFI:
 KORONAR ANGIOGRAFI HVA ER KORONAR ANGIOGRAFI: Dette er en røntgenundersøkelse av hjertets kransårer. Hensikten med undersøkelsen er å se om innsiden av kransårene har forsnevringer som reduserer blodforsyningen
KORONAR ANGIOGRAFI HVA ER KORONAR ANGIOGRAFI: Dette er en røntgenundersøkelse av hjertets kransårer. Hensikten med undersøkelsen er å se om innsiden av kransårene har forsnevringer som reduserer blodforsyningen
Prehabilitering hva skjer på feltet i Norge og hva viser forskningen?
 Prehabilitering hva skjer på feltet i Norge og hva viser forskningen? Siri Rostoft Førsteamanuensis/overlege Geriatrisk avdeling, OUS Frailty and Cancer Research Group [email protected] Disposisjon Hva
Prehabilitering hva skjer på feltet i Norge og hva viser forskningen? Siri Rostoft Førsteamanuensis/overlege Geriatrisk avdeling, OUS Frailty and Cancer Research Group [email protected] Disposisjon Hva
FAGUTVIKLING OG ENDRINGER I ARBEIDSOPPGAVER FOR RADIOGRAFER
 FAGUTVIKLING OG ENDRINGER I ARBEIDSOPPGAVER FOR RADIOGRAFER Fagseminar 8. november, Gjøvik Nils Einar Kløw INNHOLD Avgrensing av faget Endringer i radiologien Eksempel Hjerte-karradiologisk UUS Endringer
FAGUTVIKLING OG ENDRINGER I ARBEIDSOPPGAVER FOR RADIOGRAFER Fagseminar 8. november, Gjøvik Nils Einar Kløw INNHOLD Avgrensing av faget Endringer i radiologien Eksempel Hjerte-karradiologisk UUS Endringer
Hjerte og karregisteret www.fhi.no/registre. Marta Ebbing, prosjektleder [email protected]
 www.fhi.no/registre Marta Ebbing, prosjektleder [email protected] Kvalitetsregisterkonferansen Disposisjon Om hjerte og karsykdom Om basisregisteret kvalitetsregistrene fellesregistermodellen Noen data før vi
www.fhi.no/registre Marta Ebbing, prosjektleder [email protected] Kvalitetsregisterkonferansen Disposisjon Om hjerte og karsykdom Om basisregisteret kvalitetsregistrene fellesregistermodellen Noen data før vi
CASE OF THE MONTH NOV 12. Marit Morken Overlege Kar-thorax seksjon, Klinikk for bildediagnostikk St.Olavs Hospital
 CASE OF THE MONTH NOV 12 Marit Morken Overlege Kar-thorax seksjon, Klinikk for bildediagnostikk St.Olavs Hospital Mann som er under utredning for en lettgradig kognitiv svikt får påvist et infrarenalt
CASE OF THE MONTH NOV 12 Marit Morken Overlege Kar-thorax seksjon, Klinikk for bildediagnostikk St.Olavs Hospital Mann som er under utredning for en lettgradig kognitiv svikt får påvist et infrarenalt
