Chorionbiopsi trender i Norge
|
|
|
- Bjørnar Rød
- 8 år siden
- Visninger:
Transkript
1 Chorionbiopsi trender i Norge Et litteratursøk Thea Elise Holte Prosjektoppgave ved Det medisinske fakultet UNIVERSITETET I OSLO 2017 Veileder: Guttorm Haugen, Professor II Obstetrikk og Gynekologi OUS - Rikshospitalet I
2 Abstract Objective: The aim of this review is to present the historical development and method of chorionic villus sampling (CVS) with a specific look on the changing trends in Norway. Background: In Norwegian law, the Biotechnology Act of 2003 regulates all prenatal diagnostics. Prenatal diagnostics is divided into two sub-groups: non-invasive and invasive. Method: A literature search in McMaster Plus and Medline was performed in June 2016, and in January 2017 using the words chorionic villus sampling, CVS and prenatal diagnostics. Data from OUS-Rikshospitalet and Ullevål was used to describe CVS rates since it was introduced in Norway in Data was also collected from the Norwegian Health Directorate and SSB Statistics of Norway. Results and conclusion: CVS refers to a procedure in which chorionic tissue (placenta) is obtained for prenatal genetic diagnosis. It is considered an invasive test with an associated risk of fetal loss between 0.22% %. The method was first introduced in 1969 as a transcervical endoscopic technique. Later, the method was developed into a procedure performed under real-time ultrasound guidance. It was not until 1984 that the procedure was performed transabdominally. Today chorionic tissue can be obtained both transabdominally and transcervically. The numbers from OUS show that CVS rates has been kept on a steady level the last 5 years, despite an overall decrease in the use of invasive tests. This is most likely due to an increased use of ultrasound early in pregnancy and the need for early available genetic information from the fetus. II
3 Innholdsfortegnelse 1 Innledning Metode Resultat Ikke- invasive tester Maternelle blodprøver Ultralyd Cellefritt føtalt DNA (cffdna) Invasive tester Amniocentese Føtale blodprøver Chorionbiopsi Aktuell anatomi og histologi Historikk Chorionbiopsi - metode Komplikasjoner Tall fra OUS, Helsedirektoratet og SSB Diskusjon Litteraturliste III
4 1 Innledning Prenatal diagnostikk, også omtalt som fosterdiagnostikk, blir i Bioteknologiloven (1) definert som undersøkelse av føtale celler, foster eller en gravid kvinne med det formål å få informasjon om fosterets genetiske egenskaper eller for å påvise eller utelukke sykdom eller utviklingsavvik hos fosteret. Begrepet dekker med andre ord både ikke-invasive og invasive tester utført på enten den gravide kvinnen eller fosteret i den hensikt å undersøke føtale gener og/eller organer. Stadig nye metoder for fosterdiagnostikk aktualiserer debatten om hvem som skal få tilbudet og når undersøkelsen skal utføres. Hvilke retningslinjer har vi i Norge i dag? I Norge er det Helsedirektoratet (2) som utgir de norske retningslinjene over hvem som skal få tilbud om fosterdiagnostikk. Per dags dato tilbys fosterdiagnostikk til: - Gravide som vil være 38 år eller eldre ved termin. - Gravide, i de tilfeller der kvinnen selv eller hennes partner tidligere har fått barn/foster med alvorlig sykdom eller utviklingsavvik. - Gravide i de tilfeller der kvinnen selv eller hennes partner har økt risiko for å videreføre alvorlig arvelig sykdom til fosteret, dersom tilstanden kan påvises. - Gravide som bruker medisiner som kan skade fosteret. - Gravide som har fått påvist tegn til utviklingsavvik hos fosteret ved ultralydundersøkelse. - I spesielle tilfeller; gravide som er i en vanskelig livssituasjon og mener at de ikke vil klare den ekstra belastningen et sykt/funksjonshemmet barn kan medføre. I Norge er det kun godkjente sentre som kan utføre prenatal diagnostikk (1). Dette er begrenset til OUS (Rikshospitalet og Ullevål), Universitetssykehuset i Nord-Norge, St. Olavs hospital, Haukeland universitetssykehus og Stavanger universitetssykehus (2). I 2015 ble det født barn i Norge, og det ble utført fosterdiagnostikk i ca 11% av svangerskapene (totalt 8316 undersøkelser utført på 6653 kvinner) (3). Da jeg begynte dette prosjektarbeidet ønsket jeg å finne ut av følgende om prenatal diagnostikk og chorionbiopsi: - Hva er forskjellen på non-invasiv og invasiv fosterdiagnostikk? - Hva er chorionbiopsi? 1
5 - Hvordan ble metoden utviklet (historikk)? - Hvordan utføres en chorionbiopsi? - Hva er de viktigste komplikasjonene ved chorionbiopsi? I det følgende skal jeg svare på disse punktene. I tillegg har jeg i samarbeid med veileder tatt et dykk ned i arkivene ved fostermedisinsk avdeling, OUS-Rikshospitalet for å få en oversikt over antall chorionbiopsier utført ved Rikshospitalet, og ut fra dette si noe om trenden i Norge. I det følgende vil jeg benytte meg av ulike uttrykk og metoder for beregning av svangerskapsvarighet. I klinikken beregnes svangerskapsalder ut i fra siste menstruasjons første dag (SM) (4). I denne oppgaven angis derfor alder hovedsakelig basert på dato for SM, uttrykt i fullgåtte uker + dager (eks 9 +0 tilsvarer 9 uker + 0 dager). I denne forbindelse refererer også uttrykkene gestasjonsalder, gestational age og svangerskapsuke til samme metode for beregning av svangerskapsvarighet. På en annen side vil anatomer og embryologer forholde seg til post-ovulatorisk alder, fordi fertilisering skjer kort tid etter eggløsningen. I underkapittelet Aktuell anatomi og histologi benyttes derfor anatomenes definisjon. 2
6 2 Metode Oppgaven baserer seg på ikke-systematisk litteratursøk i PubMed og søk i McMaster Plus/UpToDate, samt veileders utstrakte erfaring innen fagfeltet. Aktuelle artikler er funnet ved å bruke søkeordene prenatal testing, prenatal screening, prenatal diagnostics, chorionic villus sampling og CVS. Relevante artikler er hovedsakelig plukket ut basert på artikkelens abstract. I tillegg ble jeg anbefalt en god del artikler av veileder fra hans personlige arkiv. De norske retningslinjene for prenatal diagnostikk er hentet fra nettsidene til Helsedirektoratet. Bakgrunnsstoff om placentas anatomi og histologi er hentet fra lærebok i histologi, Genesers histologi. Når det gjelder tallene fra OUS-Rikshospitalet og Ullevål har veileder funnet disse i gamle rapporter over fosterdiagnostikk sendt inn til Helsedirektoratet. Årsrapport for fosterdiagnostikk ble funnet på Helsedirektoratets hjemmesider, og tall var tilgjengelig for årene Søk i SSB ble utført for å finne frem til antall levendefødte per år. 3
7 3 Resultat 3.1 Ikke-invasive tester Ikke-invasive tester er et samlebegrep over prenatale tester som ikke direkte griper inn i fosteret eller fosterets omgivelser. Disse testene anses som screeningtester (5, s.27), også kalt risikoberegning, fordi de kan benyttes som masseundersøkelser av den generelle gravide populasjonen for å finne de gravide med forhøyet risiko for å bære et foster med en anomali. En screeningtest vil som regel ha høy sensitivitet, det vil si at sannsynligheten for at et individ som har tilstanden man tester for vil teste positivt, er høy. Problemet med screeningtester er at de som regel også har en høy falsk positiv rate (FPR), eller sagt på en annen måte: de har lav spesifisitet (5, s ). Spesifisiteten til en test angir sannsynligheten for at testen er negativ gitt at vedkommende som testes faktisk er frisk. FPR og spesifisiteten sier altså noe om testens evne til å utelukke sykdom. Dersom screeningtesten er positiv er det dermed ikke gitt at fosteret har en anomali. Ved et positivt resultat fra screeningtestene, eller dersom den samlede risikoberegningen vurderes som høy, vil den gravide bli tilbudt videre utredning med diagnostiske invasive tester Maternelle blodprøver I første trimester kan man benytte seg av to maternelle serummarkører for å screene for trisomi 21 (Downs syndrom), trisomi 18 (Edwards syndrom) og trisomi 13 (Pataus syndrom): pregnancy-associated plasma protein A (PAPP-A) og fritt beta-human chorionic gonadotropin (beta-hcg) (6). PAPP-A vil i gjennomsnitt være lavere i graviditeter der fosteret har trisomi 21 (MoM på 0.4 ved uke 10) sammenlignet med normale svangerskap. b-hcg vil på sin side øke ved et trisomi 21-svangerskap (MoM på 1.72 ved uke 10) (6, 7). De samme markørene vil ved trisomi 18 og trisomi 13 være lavere sammenlignet med ikkeaffiserte svangerskap (6, 8). Sammen omtales de to markørene som duotesten, og kan utføres mellom uke 9 +0 og Kombinert med mors alder, har duotesten en sensitivitet på 68% ved en FPR på 5% ved screening for trisomi 21 (9) Ultralyd Ultralyd i svangerskapsuke omfattes ikke under begrepet prenatal diagnostikk da dette er en del av den rutinemessige svangerskapsomsorgen (1). Fosterdiagnostisk ultralyd utføres 4
8 mellom uke for å kontrollere bestemte anatomiske markører for kromosomsykdom og strukturelle hjertefeil (10). Nakketransparens ( nuchal translucency, NT) er en av markørene og gjenspeiler en subkutan væskeansamling i fosterets nakke (11). Denne må ses i sammenheng med fosterets alder målt ved crown-rump length (CRL) da økende CRL gir økt NT (10). Med et økt NT-mål forstås en måling over 95 percentilen (11), og nesten uavhengig av CRL er 99 percentilen på 3.5mm (10). Risikoen for et uheldig svangerskapsutfall, inkludert aneuploidi, andre abnormaliteter tross normal karyotype og føtal eller postnatal død, øker med økende NT diameter. Denne risikoen er på ca 7% for NT tykkelse mellom 95 percentilen og opp til 3.4mm og 30% for NT diameter mellom 3.5 til 4.4mm (12). Ved NT diameter på over 6.5mm er det 85% risiko for et uheldig svangerskapsutfall. Av fostre med trisomi 21 vil 71.2% ha et NT-mål over 95 percentilen. For trisomi 18 og 13 er tallene hhv. 74.8% og 71.7% (10). I tillegg til forøket NT finnes også andre markører, blant annet hypoplasi av nesebenet, unormal flow i ductus venosus, exomphalos og funn av en enkelt umbilikal arterie (8). Kombinert ultralyd (NT-måling) og blodmarkører, KUB, i første trimester, sammen med maternell alder, har en høyere sensitivitet for Down syndrom enn testene hver for seg. KUB oppdager cirka 87% av Down syndrom ved en FPR på 5% (8). I Norge er cut-off grensen for risikovurdering ved KUB-test vanligvis 1:250, noe som betyr at invasiv testing tilbys den gravide ved en risiko på 1:250 eller høyere (13) Cellefritt føtalt DNA (cffdna) Prenatal testing for trisomi 21, trisomi 18, trisomi 13 og numeriske kjønnskromosomavvik kan utføres ved å sekvensere cellefritt føtalt DNA (cffdna) fra mors blodsirkulasjon. Denne undersøkelsen omtales også som NIPT noninvasiv prenatal testing. Under en graviditet vil det være sirkulerende cellefritt DNA både fra mor og foster (14). Fritt føtalt DNA produseres hovedsakelig ved apoptose av celler fra placenta (syncytiotrofoblaster) som deretter entrer den maternelle blodsirkulasjonen (15). Siden fosteret og placenta oppstår fra ett enkelt befruktet egg vil de som regel ha det eksakt samme genetiske materialet, og man kan dermed bruke cffdna fra placenta for å undersøke fosterets arvemateriale. cffdna kan isoleres fra den maternelle blodsirkulasjonen så tidlig som i uke 4 gestational age. Etter 10 uker vil den føtale fraksjonen av det totale sirkulerende cffdna være på minst 4% (16). Per dags dato ( ) tilbys ikke denne metoden i Norge (2). 5
9 3.2 Invasive tester Invasive tester er et fellesbegrep over fosterdiagnostiske tester som medfører en viss medisinsk risiko for mor eller foster. Til denne gruppen hører amniocentese, føtale blodprøver og chorionbiopsi. I motsetning til de ikke-invasive testene er de invasive testene diagnostiske, og utføres dersom det foreligger en erkjent forøket risiko for en spesifikk sykdom hos fosteret eller hvor tidlig ultralyd eller KUB-test har vist forøket risiko for sykdom som kan diagnostiseres ved invasiv diagnostikk (13) Amniocentese Amniocentese, fostervannsprøve, er en teknikk der man under ultralydveiledning stikker en nål transabdominalt inn i fostervannshulen for å hente ut fostervann. Fostervannet inneholder avstøtte celler fra fosteret og kan derfor brukes til diagnostiske formål (17). Teknisk sett er det mulig å utføre amniocentese så tidlig som i uke 9, men grunnet en signifikant høyere spontanabortrate ved tidlig amniocentese (<15 uker) sammenlignet med amniocentese utført i andre trimester (RR 1.29, 95% konfidensintervall ), frarådes dette på det sterkeste (18). Gjeldende retningslinjer anbefaler derfor å utføre amniocentese etter fullgåtte 15 ukers svangerskap (17) Føtale blodprøver Cordocentese, føtale blodprøver også kjent som PUBS (percutaneous umbilical blood sampling), er en teknikk der man får tilgang til fosterets blod via navlestrengen. Blodprøven tas transabdominalt under konstant ultralydveiledning (19). Det anbefales at prøven tas fra umbilikalvenen i stedet for umbilikalarterien da punksjon av arterien øker risikoen for føtal bradykardi (20). Blodet kan benyttes til diagnostikk av genetiske sykdommer, i tillegg til at man kan analysere blodets sammensetning av blodceller, mikroproteiner og andre biokjemiske parametere. Den vanligste indikasjonen for cordocentese er alvorlig føtal anemi hvor teknikken benyttes for transfusjon av blodprodukter til fosteret (21). PUBS er assosiert med en prosedyre-relatert risiko for spontanabort på over 1.3% (21). Per dags dato er ikke cordocentese en godkjent metode for fosterdiagnostikk i Norge (2). Metoden benyttes likevel i spesielle tilfeller som ikke faller inn under det vanlige begrepet fosterdiagnostikk, men mer i retning av fostermedisin. 6
10 3.3 Chorionbiopsi Chorionbiopsi ( chorionic villus sampling, CVS) er et lite inngrep der man tar prøver av morkaken (placenta) med den hensikt å benytte materialet til fosterdiagnostikk. Prosedyren kan teknisk sett utføres allerede fra svangerskapsuke 6 (22), men utsettes som regel til etter 10 fullgåtte svangerskapsuker. Dette for å eliminere graviditeter som av naturlige årsaker ville endt med spontanabort da disse som regel finner sted før uke 10 (23) Aktuell anatomi og histologi Placenta består av en maternell del og en føtal del (24). Den føtale delen av placenta, samt deler av den ytre fosterhinnen, chorion, oppstår fra trofoblastcellene. Disse cellene differensieres til et indre lag av celler, cytotrofoblasten, og en ytre cellemasse, syncytiotrofoblasten. Dannelsen av chorionvilli begynner allerede rundt dag 14 når cytotrofoblastcellene prolifererer og strekker seg inn i syncytiotrofoblastlaget slik at det dannes cellesøyler. Rundt samme tidspunkt kommer dessuten primitivt embryonalt bindevev derivert fra det ekstraembryonale mesoderm i kontakt med trofoblastlaget, nærmere bestemt cytotrofoblastcellene. Til sammen utgjør disse to komponentene chorion, en hinne som omslutter hele fosteret. Tidlig i uke 3 vokser det primitive embryonale bindevevet ned i cellesøylene av cytotrofoblast og syncytiotrofoblast, og danner en løs bindevevskjerne. Mesodermale celler i denne kjernen differensierer til blodkar, og ved slutten av uke 3 er det utviklet et kapillærsystem med føtale blodceller i cellesøylene. Dermed er de tertiære stammevilli ferdig utviklet. Ved uke 13 dekker de tertiære stammevilli hele overflaten av chorion. Etter hvert vil imidlertid villi over det meste av chorion degenerere og dermed danne den glatte chorion laeve. De gjenværende villi, svarende til villi tilknyttet decidua basalis, begynner derimot å øke i antall og størrelse, samtidig som de forgrener seg betraktelig. Dette gir opphavet til chorion frondosum som endelig utgjør den føtale delen av placenta. Det er chorion frondosum som inneholder de mitotisk aktive chorionvilli, og følgelig er dette det foretrukne stedet for biopsitaking (25). Fra cytotrofoblastcellene kan det utføres rask karyotyping, det vil si karyotyping av de føtale cellene uten at det først er nødvendig å dyrke dem i vevskultur. Dette er mulig fordi cytotrofoblastcellene har en høy mitotisk aktivitet og derfor kan undersøkes i metafase. Den mesenchymale kjernen i chorionvilli er embryologisk 7
11 distinkt for fosteret, og egner seg av den grunn til vevskultur. Vevskultur gir en endelig diagnose, og er spesielt viktig i de tilfellene der chorionbiopsi utføres grunnet en tidligere positiv cffdna-screeningtest, da fritt føtalt DNA også deriverer fra syncytiotrofoblastcellene (15) Historikk Endoskopisk teknikk Teknikken for chorionbiopsi er utviklet siden slutten av 1960-årene. De første forsøkene på å utvikle en teknikk for å få tak i placentavev ble utført av to skandinaviske forskningsgrupper, Hahnemann og Mohr i 1969 (26) og Kullander og Sandahl i 1973 (27). Begge gruppene benyttet seg av en transcervikal endoskopisk teknikk, bare med ulike instrumenter. Hahnmann og Mohr (26) testet sin metode på 12 svangerskap i påvente av lovlig abort. Deres instrument ble funnet å være for bredt for primigravidae, og kunne dermed kun brukes på multiparae. En annen utfordring var den høye risikoen for spontan abort. Halvparten av pasientene aborterte i løpet av en uke etter inngrepet. Videre var det et problem at biopsiene de tok måtte dyrkes i vevskultur for å få nok cellemateriale til å utføre ytterligere testing. De forsøkte en metode med hurtig vevskultur, men hadde lite suksess. Dermed måtte de over på den tradisjonelle metoden med dyrkningstid på 4-6uker, og følgelig forsvant noe av poenget med første trimester prenatal diagnostikk. Det var også et problem at av de ferdig dyrkede biopsiene var det kun 12 av 34 prøver som hadde mitotiske celler gode nok for kromosomanalyse. Til slutt, tilstedeværelse av amnionhinne i flere av biopsiene tydet på at det var gått hull på fostersekken under prøvetaking, noe som ville vært et problem dersom chorionbiopsi faktisk skulle nyttes til prenatal diagnostikk. Kullander og Sandahl (27) hadde den samme transcervikale tilnærmingen som Hahnemann og Mohr, men benyttet seg av et endocervikoskop med diameter på 5mm. De tok selve biopsien med en biopsitang kombinert med et Hopkins 4mm teleskop. Studien deres inkluderte 39 gravide kvinner i svangerskapsuke 8-20, samtlige var oppsatt til lovlig medisinsk abort av psykososiale årsaker på et senere tidspunkt. Av 39 biopsier fikk de i 19 dyrket frem placentaceller som kunne brukes til kjønnsbestemmelse av fosteret. I alle 19 tilfeller var det 100% samsvar mellom karyotype funnet i biopsimateriale og det senere aborterte fosteret. To pasienter utviklet chorioamnionitt en uke etter biopsitaking, hvorpå den ene spontanaborterte mens den andre måtte evakuere fosteret ved utskrapning. Begge 8
12 pasientene hadde oppvekst av N. Gonorrhea. Etter disse to hendelsene ble det gitt profylaktisk antibiotika (Sulfamoxol 0.5g, to ganger daglig) 3-4 dager før biopsien skulle utføres. Etter dette hadde de ikke flere tilfeller av post-biopsi chorioamnionitt. Det ble heller ikke observert hverken blødning, smerter eller andre tegn til truende abort i alle unntatt de 2 ovennevnte tilfellene, noe som virket lovende for metoden. Blind punksjon I 1975 ble det publisert en studie av kinesiske obstetrikere som hadde forsket på muligheten for å forutsi fosterets kjønn basert på X-kromosom gjenkjennelse (kjønnskromatin) i placentamateriale (28). Teknikken gikk ut på å innsette et metallkateter med diameter på 3mm i den nedre delen av livmoren uten hjelp fra et endoskop, for så å føre inn et mindre kateter koblet til en sprøyte. Til tross for at man gikk blindt inn, rapporterte de meget gode resultater. Chorionbiopsi ble utført i 100 svangerskap på mellom fullgåtte dager av graviditeten, og i 73% fikk man uthentet adekvat biopsimateriale på første forsøk. Av de 66 graviditetene som var ment å fortsette etter prosedyren meldte de kun 4 spontanaborter i etterkant av biopsien, noe som tilsvarer en abortrate på 6%. I tillegg var de i stand til å uthente nok trofoblastmateriale til å bestemme fosterets kjønn. Utfallet var korrekt i 93.9% av tilfellene (i ett tilfelle var ikke kjønnet mulig å bestemme, i seks tilfeller stemte ikke forutsigelsen overens med fenotypisk bestemmelse). Ultralydledet transcervikalt Først i løpet av 1980-årene fikk man ideen om å benytte ultralydledet teknikk, og Kazy var den første som publiserte bruken av ultralyd for veiledning under biopsitaking av chorion frondosum (22). I sin studie fra 1981 med 165 pasienter forsket han på hvorvidt det var mulig å utvikle en trygg metode for å tilegne seg biopsimateriale. Teknikken han benyttet seg av gikk ut på å lokalisere og måle avstanden mellom os interna og den nedre delen av chorion ved hjelp av ultralyd. Deretter ble chorionbiopsien utført under konstant ultralydveiledning ved å bruke en fleksibel biopsitang med en ytre diameter på 2mm. I 127 av 165 pasienter ble det hentet ut nok prøvemateriale på første forsøk, noe som tilsvarer en førstegangssuksessrate på 77%. Av de 13 svangerskapene som fikk fortsette etter prosedyren hadde samtlige et normalt utfall. Ut i fra sine beregninger om størrelsen på chorion ved 8-10 ukers graviditet (16-25 gram) og biopsieksemplarets størrelse ( gram) konkluderte han med at en så liten defekt i chorion umulig kan bidra til føtal hypoxi. Dessuten, ved å benytte seg 9
13 av ultralyd kunne man hele tiden visualisere målet og dermed ta biopsien uten å skade amnionsekken, noe som var et av problemene til Hahnmann og Mohr i 1969 (26). Nesten samtidig ble metoden forsket videre på og modifisert av Ward i London (29). I studien publisert i mai 1983 ble det benyttet en spesiallaget, myk kanyle, Portex, med en fleksibel, avtagbar aluminiumsobturator i motsetning til Kazys fleksible tang (22). Teknikken til Ward (29) gikk ut på å innføre kanylen transcervikalt til den nedre kanten av chorion frondosum under konstant ultralydveiledning. Deretter ble obturatoren fjernet og erstattet av en 20ml sprøyte. Biopsimaterialet ble så aspirert, samtidig som operatøren utførte et longitudinelt drag på kanylen. Til slutt ble hele kanylen trukket ut under fortsatt sug fra sprøyten. Ward konkluderte med at det var en obstetrisk teknikk som var lett å lære, og materialet som ble innhentet kunne dessuten bli sendt direkte til biokjemisk analyse uten først å måtte dyrkes i vevskultur. Han så derfor på prosedyren som svært ønskelig for fremtidig fosterdiagnostikk, men kunne på dette tidspunktet ikke si noe om den eksakte obstetriske risikoen ved inngrepet. Ultralydledet transabdominalt Den transabdominale teknikken ble først foreslått og bevist funksjonell av Smidt-Jensen og Hahnmann i 1984 (30). I en studie med 58 kvinner, gestasjonsalder varierende fra 46 til 77 dager, ble det utført totalt 95 punksjoner hvorav 78 inneholdt tilstrekkelig chorionvilli. Gjennomsnittlig gikk det 4.2 dager fra transabdominal biopsi til kirurgisk abort ble utført, og samtlige embryo viste viabilitet ved ultralyd på abortdagen. Verken blødning, infeksjon eller tegn til skade av placenta ble observert. De mente derfor at den transabdominale teknikken viste fordeler fremfor den transcervikale. Blant annet hadde de en høyere førsteforsøkssuksessrate (85%) sammenlignet med både de kinesiske obstetrikernes metode (blind punksjon, 73% suksessrate) (28) og Kazy sin ultralydeveiledede biopsitang (77% suksessrate) (22). Endelig mente de at teknikken var å foretrekke sett med pasientens øyne da pasienten slapp å bli utsatt for det ubehaget som medfølger litotomileie Chorionbiopsi - metode Forberedelser før prosedyren Før undersøkelsen er det i Norge lovpålagt at kvinnen eller paret gis informasjon om undersøkelsens omfang, hvilken risiko som er forbundet med undersøkelsen, hva prøven kan 10
14 avdekke og hvilke konsekvenser dette kan ha for barnet, kvinnen og familien (1). I tillegg er det obligatorisk med genetisk veiledning dersom fosterdiagnostikk utføres grunnet mistanke om genetisk sykdom. Rett før biopsitaking utføres det en ultralydundersøkelse. Denne undersøkelsen skal bekrefte at hjertet til fosteret fremdeles slår, i tillegg til at det blir tatt mål av føtal crown-rump-length (CRL) for å sammenligne med tidligere mål og forventet vekst. Samtidig vil man definere placentas beliggenhet og utstrekning, som på ultralyd vises som en homogen, hyperekkoisk masse (25). Instrumenter ved transcervikal biopsi Det finnes to ulike metoder for å utføre transcervikal chorionbiopsi: enten ved hjelp av kateter ( cannula ) og sprøyte ( syringe ), eller ved bruk av biopsitang ( biopsy forceps ). Kateteret kommer i ulike materialer, og i en systematisk oversiktsartikkel fra 2013 (31) fant man ut at det mye brukte Portex kateteret, et polyethylene kateter, oftere resulterte i inadekvat biopsimateriale (RR 2.234; 95% KI ) sammenlignet med sølvkateter. Hovedprinsippet bak begge katetrene er at de benyttes sammen med en indre metall-obturator som avstiver kateteret og dermed gir enklere passasje via cervix (29, 32). Metallobturatoren stikker ut forbi kanten av kateteret, og har en stump ende for å hindre en potensiell perforering av fosterhinnen. Ved biopsitaking fjernes den indre metallobturatoren og en 20ml sprøyte med 5ml cellekultur-medium og heparin festes til kateteret for å suge ut chorionvilli. I en systematisk oversikt med 5 randomiserte studier fra Cochrane library i 2013 (31) der man sammenlignet bruk av ulike instrumenter og teknikker ved chorionbiopsi, fant man ut at bruk av kateter oftere gav utilstrekkelig biopsimateriale (under 5mg chorionvilli), enn ved bruk av biopsitang (gjennomsnittlig risk ratio (RR) 3.81; 95% konfidensintervall (KI) ). Likevel var det ingen forskjell i behovet for å re-innsette instrumentene (gjennomsnittlig RR 2.44; KI ), og det var heller ingen forskjell i antall spontanaborter når cannula ble sammenlignet med biopsy forceps (RR 1.00; 95% KI ). De konkluderte med at det ikke var nok forskningsbevis til å endre dagens praksis, likevel foreslo de at nybegynnere bør lære seg å bruke biopsitang fremfor kateter. Begge metodene vil her bli beskrevet kort. 11
15 Transcervikal biopsi - prosedyren Pasienten inntar litotomileie, og de eksterne genitalia prepareres med aseptisk vask før et sterilt spekulum innsettes, hvorpå cervix direkte prepareres med antiseptika. Historisk sett benyttet man deretter rutinemessig et tenaculum på den anteriore leppen av cervix for å fiksere og bringe uterus i en mer aksial posisjon (22, 29). I dag er dette alternativt da det er spesielt ukomfortabelt for pasienten, i tillegg til at det som regel ikke er nødvendig (25). Kateteret eller biopsitangen blir deretter bøyd slik at kurvaturen følger den forventede ruten til chorion frondosum. Under visualisering ved hjelp av transabdominal ultralyd føres deretter kateteret eller biopsitangen frem til placenta. Kateteret skal føres parallelt med chorionplaten helt til enden av chorion frondosum. Når kateteret er på plass, fjernes obturatoren og den mediumsfylte sprøyten kobles på kateteret. Deretter aspireres chorionvilli samtidig som kateteret beveges frem og tilbake i placenta. Endelig trekkes kateteret ut i én bevegelse under fremdeles aspirasjon, såkalt negativt trykk (25). Dersom man i stedet benytter seg av en biopsitang, vil man ta biopsien fra chorion frondosum tangentielt på chorionplaten (33). Biopsitangen trekkes deretter forsiktig ut og biopsimateriale overføres til en petriskål med cellekultur-medium. Med litt erfaring identifiseres chorionvilli lett med det blotte øyet (27) og fremstår som frittflytende, hvitt vev med en forgrenet struktur. Til sammenligning fremstår vev fra decidua basalis som mørkerødt med manglende forgrening (33). For å sikre adekvat prøvemateriale evalueres biopsien likevel direkte under mikroskop av en partner. Dersom det første forsøket ikke gir tilstrekkelig materiale, kan det utføres opptil 2 ekstra forsøk. Likevel skal man være forsiktig med å utøve mer enn 2 forsøk da raten spontanaborter øker proporsjonalt med antall forsøk. I en studie fra 1989 fant de at prosentandelen spontanaborter av fostre med normal karyotype etter transcervikal chorionbiopsi med kateter var på 10.8% blant kvinner der det var utført tre eller fire forsøk på å plassere kateteret, sammenlignet med 2.9% blant kvinnene der kateteret ble plassert på første forsøk (P<0.01) (34). Instrumenter ved transabdominal biopsi Det finnes to ulike teknikker man kan benytte ved transabdominal biopsi: single needle - teknikk eller double needle -teknikk. Single needle -teknikken ble introdusert av Brambati i 1987, og utført ved hjelp av en 20-gauge spinalnål (35). Dagens praksis varier og en spørreundersøkelse rettet mot spesialistsentre innenfor Maternal fetal medicine i 12
16 Storbritannia i 2008 fant at alt fra 17G til 20G nåler brukes, og majoriteten foretrakk 18G (36). Double-needle -teknikken benytter seg av prinsippet introdusert av Smidt-Jensen og Hahnmann i 1984, der man først punkterer hud/uterus/placenta med en større guiding needle, for så å ta selve biopsien med en mindre sampling needle (30). Dagens praksis benytter ulike kombinasjoner av sprøytestørrelser, hvorav kombinasjonen 17/19G ble funnet vanligst i spørreundersøkelsen fra 2008 (36). Transabdominal biopsi Prosedyren begynner med å plassere kvinnen i dorsal posisjon, samt å lokalisere placenta ved transabdominal ultralyd. Det gis lokal analgesi i dermis/muskulatur ved prosedyren, dog konkluderte en systematisk oversiktsartikkel fra Cochrane library i 2011 (37) med at transabdominal chorionbiopsi er assosiert med minimal smerte for pasienten, som ikke lettes betraktelig ved bruk av lokale analgetika. Lokal analgesi gir kun gir smertelindring til dermis og ikke uterinveggen. Abdomen prepareres deretter med en antiseptisk løsning. Steril gele samt en sterilt dekket ultralydprobe benyttes under resten av inngrepet. Nål og sprøyte er på forhånd preparert med heparin for å unngå koageldannelse (38). Nålen føres deretter inn under konstant ultralydveiledning gjennom abdomen, myometriet og til placenta. Målet er å føre nålen inn parallelt med chorionplaten, nesten til enden av chorion frondosum. Når nålen er på plass i placenta, kobles deretter en sprøyte med medium til nålen. Chorionvilli aspireres samtidig som nålen beveges opp og ned i placenta. Sprøyten trekkes deretter tilbake under fortsatt sug, og chorionvilli undersøkes ved mikroskopi (35). Double-needle teknikken begynner på samme måte som ved single-needle, men den største og ytre guiding needle føres kun inn til kanten av chorion frondosum. Deretter innsettes den mindre biopsinålen via den større nålen, og biopsien tas på samme måte som ved en single needle (30). Dersom man ikke oppnår nok biopsimateriale ved første forsøk, kan biopsinålen gjeninnsettes via guiding needle uten behov for repunksjon av hud og myometriet. 13
17 3.3.4 Komplikasjoner Spontanabort Et ønske om tidlig og definitiv diagnostikk må som regel veies opp mot den økte risikoen for spontanabort som følger en chorionbiopsi. En systematisk oversiktsartikkel fra 2007 over komplikasjoner etter chorionbiopsi inkluderte 16 kohorte-studier der transabdominal chorionbiopsi ble utført i svangerskapsintervallet uker (39). De samlede resultatene viste en abortrate på 0.7% innen 14 dager, 1.3% innen 30 dager og 2.0% innen svangerskapsuke 24. Det var dog umulig å bestemme hvor stor andel av abortene som faktisk kunne tilskrives prosedyren og ikke andre årsaksforhold. Sammenlignet med amniocentese viste majoriteten av tidligere forskning at chorionbiopsi var forbundet med en noe høyere risiko for spontanabort (18, 39). Denne forskjellen var hovedsakelig begrenset til transcervikal metode. En systematisk oversikt fra Cochrane i 2003 konkluderte med at totalt fostertap ved transabdominal chorionbiopsi var sammenlignbart med risikoen ved amniocentese (RR 0.90, 95% KI ), mens transcervikal chorionbiopsi var assosiert med en signifikant høyere risiko for spontanabort (RR 1.40, 95% KI ) (18). Imidlertid viste en nyere systematisk oversikt fra 2010 med data fra randomiserte kontrollerte studier at de reelle tallene er lavere. Konklusjonen var at både amniocentese og chorionbiopsi (uavhengig av metode) er forbundet med en risiko for spontanabort på 0.5%-1.0% (40). Den nyeste meta-analysen fra 2015 inkluderte kun studier publisert fra år 2000 eller senere, og konkluderte med at den faktiske prosedyre-relaterte risikoen for spontanabort etter amniocentese og chorionbiopsi var på hhv. 0.11% og 0.22%, altså mye lavere enn tidligere antatt (41). Føtale misdannelser Tidlig på 1990-tallet ble det rapportert en økt frekvens av amputasjonsskader på armer og bein hos fosteret etter chorionbiopsier (42). Skadene ble hovedsakelig rapportert etter chorionbiopsi utført før svangerskapsuke 9 i relativt små kohorte-studier (under 500 utførte chorionbiopsier). Man antok derfor at det var en sammenheng mellom tidspunkt for prøvetaking og risikoen for slike anomalier (42, 43). Av den grunn initierte WHO en registerstudie i 1992 der det ble inkludert data fra svangerskap mellom mai -92 til mai -94 der chorionbiopsi var blitt utført (44). I rapporten fant de verken en generell økning i insidens for amputasjonsskader som følge av chorionbiopsi (1:1738 vs 1:1692 i 14
18 normalpopulasjonen), ei heller et annerledes, spesifikt mønster av amputasjonsskader hos de affiserte fostrene. Med andre ord kunne de ikke påvise noen overhyppighet av amputasjonsskader hos fostre der det var utført chorionbiopsi. Likevel, den norske anbefalingen er fremdeles at chorionbiopsi ikke utføres før uke 10 (13). 3.4 Tall fra OUS, Helsedirektoratet og SSB År Antall levende- fødte Prenatal diagnostikk totalt (svangerskap) Invasive prøver CVS utført i Norge CVS utført ved Ullevål (Avvik) CVS utført ved Rikshospitalet (Avvik) CVS utført ved OUS (Avvik) (6653) (73) 225 (73) (6836) (55) 228 (55) (6439) (48) (6248) (8) 164 (35) 215 (43) (6133) (37) (7) 145 (40) 193 (47) (27) (33) (18) (30) (39)
19 Tabell 1: Antall levende fødte: tall hentet fra SSB. Prenatal diagnostikk totalt tilsvarer alle fosterdiagnostiske undersøkelser (både invasive og ikke-invasive) utført i løpet av et år ved alle de godkjente institusjonene i Norge, (svangerskap) er antallet kvinner som disse undersøkelsene er utført på. Tallene er hentet fra Årsrapport om fosterdiagnostikk à 2013, 2014 og Invasive prøver tilsvarer antall amniocenteser og chorionbiopsier tatt ved alle de godkjente institusjonene i Norge kombinert. Tall hentet fra årsrapport om fosterdiagnostikk à 2013, 2014 og CVS utført i Norge = antall chorionbiopsier tatt ved alle de godkjente institusjonene i Norge kombinert. Tall hentet fra årsrapport om fosterdiagnostikk à 2013, 2014 og CVS utført ved Ullevål/Rikshospitalet/OUS: antall chorionbiopsier tatt ved enten Ullevål eller Rikshospitalet, eller begge institusjonene kombinert. (Avvik) vil si antall chorionbiopsier der det ble funnet avvik ved fosteret, inkludert, men ikke begrenset til kromosomfeil og genetiske avvik. 16
20 4 Diskusjon I Norge ble de første chorionbiopsiene utført ved årsskiftet (overlege Sverre Stray- Pedersen, Kvinneklinikken, Rikshospitalet). Antallet var stabilt lavt de neste årene, og i løpet av det første tiåret ble det utført totalt ca 350 biopsier på landsbasis. Antallet per år ved Rikshospitalet holdt seg deretter lavt frem til år 2000 hvoretter antallet ti-doblet seg frem til i dag. Likevel blir det utført relativt sett få CVS i Norge i dag sammenlignet med andre tilsvarende land. Flere av de skandinaviske landene, deriblant Danmark og Sverige, samt land som Storbritannia og USA tilbyr KUB til alle gravide som ønsker det. Norge fører på den annen side en restriktiv politikk med henhold til prenatal diagnostikk generelt. Bioteknologiloven setter klare begrensninger for hvilke fosterdiagnostiske metoder som kan benyttes, hvor fosterdiagnostikken kan utføres og hvem som skal få tilbudet. Med mindre det foreligger en kjent risiko for utviklingsavvik eller arvelig sykdom, tilbys KUB kun til gravide som fyller 38år i løpet av svangerskapet (2). CVS tilbys deretter som regel kun dersom KUB eller annen screeningtest viser en høy samlet risikoberegning for utviklingsavvik/sykdom. Først etter fylte 42år ved termin, vil alder alene anses som høy nok risikofaktor for tilbud om CVS uavhengig av KUB. Av den grunn vil det av naturlige årsaker være færre kvinner som blir tilbudt CVS i Norge sammenlignet med andre tilsvarende land. Årsrapporten om fosterdiagnostikk fra 2015 viser en nedgang i andel invasive prøver totalt (16% av all fosterdiagnostikk i 2015 mot 17% i 2014, 18% i 2013, 20% i 2012 og 22% i 2011) (3). Dog viser tallene fra både årsrapporten og OUS-Rikshospitalet at antallet chorionbiopsier holder seg på et stabilt nivå. Dette kan ses i sammenheng med flere faktorer. For det første har bruk av tidlig ultralydundersøkelse/kub med funn av forøket NT økt behovet for CVS. Tidlig ultralyd utføres mellom uke (10,13) og duotesten kan utføres i svangerskapsintervallet (9,13). Resultatene fra disse screeningtestene kommer som regel tilbake før svangerskapsuke 15. Amniocentese utføres først etter fullgåtte 15 ukers svangerskap (17,18), i motsetning til CVS som kan utføres så tidlig som i uke 10 (13). Man ser derfor at flere av kvinnene som får positivt utslag på tidlig ultralyd/kub velger å få utført CVS i stedet for amniocentese. Dermed slipper den gravide å vente i flere uker på 17
21 endelige resultater, og en eventuell abort kan utføres i et fortsatt tidlig stadium av graviditeten. Endelig er CVS (og de andre invasive testene) en utmerket metode for prenatal diagnostikk av monogenetiske sykdommer, eksempelvis cystisk fibrose. Tallene fra OUS-Rikshospitalet gir en god indikasjon på trenden over bruk av chorionbiopsier i Norge helt siden metoden først ble introdusert på slutten av 1980-tallet. Rikshospitalet er det desidert største senteret for fosterdiagnostikk, og i 2015 ble 35% av alle fosterdiagnostiske undersøkelser utført ved OUS (3). Svakheten ved tallene er at de er senterbaserte, ikke landsdekkende, noe som kan gi et bilde av over- eller underrepresentasjon i forhold til resten av landet. I dette tilfellet viser sammenligning med tallene fra årsrapport om fosterdiagnostikk à 2015 at Rikshospitalet står for en betydelig del av utførte CVS på landsbasis, og gir derfor et bilde med overrepresentasjon. En annen svakhet ved tallene er at de ikke sier noe om svangerskapsutfallene i etterkant av fullført CVS. Dermed er det ikke mulig å si noe spesifikt om spontanabortraten ved CVS i Norge. Styrken ved tallene fra Helsedirektoratet er at de er landsdekkende, og har på generelt grunnlag stor troverdighet. Svakheten ved tallene er at det er lite bakgrunnsinformasjon knyttet til de enkelte tallene. Dessuten inneholder materialet noe dobbelt-rapportering da noen kvinner har fått undersøkelser ved mer enn ett sykehus og de kan av den grunn være rapportert fra mer enn ett sted. Dette gjelder især tallet over totalt antall fosterdiagnostiske undersøkelser per år. Videre er det en usikkerhet knyttet til rapporteringen av nettopp alle fosterdiagnostiske undersøkelser. Eksempelvis kan det være mer slurv ved rapportering av ultralyd utført med fosterdiagnostisk formål enn ved rapportering av invasive undersøkelser. Styrken ved tallene fra SSB er at dette er et utfall det er lett å vurdere enten er barnet født levende eller så er det ikke det. I tillegg benyttes tallene i Folkeregisteret, og anses av den grunn som sikre. Da CVS først ble tatt i bruk på Rikshospitalet på slutten av 1980-tallet, ble alle prosedyrene utført transcervikalt. I dag ser vi en utvikling over mot den transabdominale metoden, og i 2015 ble kun 33 av 254 chorionbiopsier ved Rikshospitalet utført transcervikalt. Dette kan ha en sammenheng med at den transabdominale metoden er mindre ressurskrevende, i tillegg til at placentaer med krevende beliggenhet oftere kan nås ved transabdominal metode. 18
22 Det har lenge vært, og er fremdeles i dag, en utfordring å bestemme den eksakte prosedyrerelaterte risikoen for spontanabort ved CVS. Dette skyldes flere forhold. Først og fremst mangler gode tall på bakgrunnsrisikoen for spontanabort i den aktuelle gruppen med gravide. Ulike indikasjoner for prøvetagning (eks alder alene, økt risiko ved KUB, arvelige sykdommer), er med på å vanskeliggjøre denne beregningen. Dette kompliseres ytterligere av en relativt høy bakgrunns-spontanabort rate i disse gruppene. Begrensninger i studiedesign vil dessuten begrense mulighetene til en korrekt beregning av prosedyre-relatert spontanabort. Eksempelvis kan det være problematisk å finne hensiktsmessige kontroller, dvs kvinner med lik risiko som velger å ikke gjennomføre den invasive prosedyren. Dermed er det vanskelig å si noe om årsaken til spontanabort i etterkant av en CVS faktisk skyldes selve prosedyren, eller om dette er en spontanabort som ville hendt uavhengig av prosedyren. I de aller fleste studiene utført på området er dette en svakhet, og de aktuelle prosentangivelsene på antall spontanaborter er altså ikke korrigert for bakgrunnsrisiko (34, 39). Følgelig vil den reelle risikoen for spontanabort i etterkant av CVS være lavere enn hva studiene faktisk viser. Per dags dato er ikke analyse av cellefritt føtalt DNA (NIPT) en godkjent metode for fosterdiagnostikk i Norge (2). Foreløpige studier viser at cffdna er en mer treffsikker metode for å påvise kromosomfeil, spesielt trisomi 21, enn KUB (hhv. sensitivitet på 99.4% ved en FPR 0.1% (45) vs sensitivitet på 87.0% ved en FPR på 5% (8)). Dersom cffdna tas i bruk i Norge kan behovet for invasiv prenatal diagnostikk reduseres ytterligere. Foreløpig er det dog et problem at cffdna basert test har en FPR på 0.1%. Dette betyr at alle som tester positivt ved NIPT må verifiseres med en invasiv test for å utelukke falskt positivt svar. I dag er det kun de invasive testene som har høy nok spesifisitet til å utføre denne oppgaven, og enn så lenge forblir chorionbiopsi/amniocentese gullstandarden for fosterdiagnostikk. Dog er fosterdiagnostikk, og spesielt NIPT, et felt i stadig utvikling. Blant annet er et dansk firma i ferd med å utvikle en non-invasiv test basert på føtale celler i mors blod. Foreløpig er utviklingen på et meget tidlig stadium, men dersom de lykkes vil dette sannsynligvis eliminere behovet for invasiv fosterdiagnostikk og følgelig bety slutten på CVS (Haugen, G personlig meddelelse). 19
23 Litteraturliste 1. Bioteknologiloven Lov om humanmedisinsk bruk av bioteknologi m.m av nr Helsedirektoratet. Fosterdiagnostikk. (Internett). Oslo: Helsedirektoratet; 2017 (hentet ). Tilgjengelig fra: 3. Helsedirektoratet. Årsrapport fosterdiagnostikk (Internett). Oslo: Helsedirektoratet; 2017 (hentet ). Tilgjengelig fra: nostikk% pdf 4. Bergsjø P, Maltau JM, Molne K, Nesheim BI, red. Obstetrikk og gynekologi; 2.utgave. Oslo: Gyldendal Norsk Forlag AS; s Bjørndal, A. Tenke- og arbeidsmåter i medisinen: en innføring i den medisinske logikk. 3.utgave. Oslo: Gyldendal Norsk Forlag AS; 2009, 286 s. 6. Canick JA, Kellner LH. First trimester screening for aneuploidy: serum biochemical markers. Semin Perinatol Oct;23(5): Palomaki GE, Lambert-Messerlian GM, Canick JA. A summary analysis of Down syndrome markers in the late first trimester. Adv Clin Chem. 2007;43: Nicolaides KH. Nuchal translucency and other first-trimester sonographic markers of chromosomal abnormalities. Am J Obstet Gynecol Jul;191(1): Alldred SK, Takwoingi Y, Guo B, Pennant M, Deeks JJ, Neilson JP et al. First trimester serum tests for Down s syndrome screening. Cochrane database syst rev. Nov 30;(11):CD doi: / CD Snjiders RJM, Noble P, Sebire N, Souka A, Nicolaides KH. UK multicentre project on assessment of risk of trisomy 21 by maternal age and fetal nuchal translucency thickness at weeks of gestation. Lancet Aug 1;352(9125): Nicolaides KH, Azar G, Byrne D, Mansur C, Marks K. Fetal nuchal translucency: ultrasound screening for chromosomal defects in first trimester of pregnancy. Br Med J. 1992;304: Souka AP, von kaisenberg C, Hyett JA, Sonek JD, Nicolaides KH. Increased nuchal translucency with normal karyotype. Am J Obstet Gynecol Apr;192(4):
24 13. Haugen G, Blaas HG, Braaten Ø, Sande R. Veileder i fødselshjelp 2014: Prenatal diagnostikk (Internett). Oslo: Den norske legeforening; (hentet ). Tilgjengelig fra: Lo YM, Corbetta N, Chamberlain PF, Rai V, Sargent IL, Redman CW et al. Presence of fetal DNA in maternal plasma and serum. Lancet 1997 Aug 16; 350(9076): Tjoa ML, Cindrova-Davies T, Spasic-Boscovic O, Bianchi DW, Burton BJ. Trophoblastic oxidative stress and the release of cell-free feto-placental DNA. Am J Pathol Aug;169(2): Illanes S, Denbow M, Kailasam C, Finning K, Soothill PW. Early detection of cellfree DNA in maternal plasma. Early Hum Dev Sep;83(9): Steele MW, Breg WR Jr. Cromosome analysis of human amniotic-fluid cells. Lancet Feb 19;1(7434): Alfirevic Z, Mujezinovic F, Sundberg K. Amniocentesis and chorionic villus sampling for prenatal diagnosis. Cochrane Database Syst Rev Jul 21;(3):CD Daffos F, Capella-Pavlovsky M, Forestier F. A new procedure for blood sampling in utero: preliminary results of fifty-three cases. Am J Obstet Gynecol Aug 15;146(8): Weiner CP. Cordocentesis for diagnostic indications: two years experience. Obstet Gynecol Oct;70(4): Society for Maternal-Fetal medicine (SMFM), Berry SM, Stone J, Norton ME, Johnson D, Berghella V. Fetal blood sampling. AM J Obstet Gynecol Sep;209(3): doi: /j.ajog Kazy Z, Rozovsky IS, Bakharev VA. Chorion biopsy in early pregnancy: a method of early prenatal diagnosis for inherited disorders. Prenat Diagn 1982; 2: Bergsjø P, Maltau JM, Molne K, Nesheim BI, red. Obstetrikk og gynekologi; 2.utgave. Oslo: Gyldendal Norsk Forlag AS; s Brüel A, Christensen EI, Qvortrup K, Tranum-Jensen J, Geneser F. Genesers histologi. 1.utg. København:Forfatterne og Munksgaard; s Wapner RJ. Chorionic villous sampling. Santolaya-Forgas J, Lémery D, red. Interventional Ultrasound in Obstetrics, Gynaecology and the Breast. Oxford: Blackwell Science Ltd; s
25 26. Hahnemann N, Mohr J. Antenatal foetal diagnosis in genetic disease. Bull Eur Soc Hum Genet. 1969;3: Kullander S, Sandahl B. Fetal chromosome analysis after transcervical placental biopsies during early pregnancy. Acta Obstet Gynec Scand 1973;52(4): Department of Obstetrics and Gynecology, Tietung Hospital of Anshan Iron and Steel Co., Anshan, China. Fetal sex pridiction by sex chromatin of chorionic villi cells during early pregnancy. Chin Med J 1975 Mar;1(2): Ward RHT, Modell B, Petrou M, Karagözlu F, Douratsos E. Method of sampling chorionic villi in first trimester of pregnancy under guidance of real time ultrasound. Br Med J 1983 May;286: Smidt-Jensen S, Hahnmann N. Transabdominal fine needle biopsy from chorionic villi in the first trimester. Prenat Diagn May-June;4(3): Young C, von Dadelszen P, Alfirevic Z. Instruments for chorionic villus sampling for prenatal diagnosis. Cochrane Database Syst Rev Jan 31;(1):CD Rodeck CH, Morsman JM, Nicolaides KH, McKenzie C, Gosden CM, Gosden JR. A single-operator technique for first-trimester chorion biopsy. Lancet 1983 Dec 10;2(8363): Stergioto I, Borobio V, Bennasar M, Goncé A, Mula R, Nuruddin M et al. Transcervical chorionic sampling: a practical guide. J Matern Fetal Med. 2016;29(8): Rhoads GG, Jackson LG, Schlesselman SE, de la Cruz FF, Desnick RJ, Golbus MS et al. The safety and efficacy of chorionic villus sampling for early prenatal diagnosis of cytogenetic abnormalities. N Engl J Med Mar 9;320(10): Brambati B, Oldrini A, Lanzani A. Transabdominal chorionic villus sampling: A freehand ultrasound-guided technique. Am J Obstet Gynecol 1987 Jul;157(1): Carlin AJ, Alfirevic Z. Techniques for chorionic villus sampling and amniocentesis: a survey of practice in specialist UK centres. Prenat Diagn Oct; 28(10): Mujezinovic F, Alfirevic Z. Analgesia for amniocentesis or chorionic villus sampling. Cochrane Database Syst Rev Nov 9;(11): CD doi: / CD pub Monni G, Pagani G, Stagnati V, Inculano A, Ibba RM. How to perform transabdominal chorionic villus sampling: a practical guideline. J Matern Neonatal Med. 2016;29(9):
26 39. Mujezinovic F, Alfirevic Z. Procedure-related complications of amniocentesis and chorionic villous sampling: a systematic review. Obstet Gynecol Sep;110(3): Tabor A, Alfirevic Z. Update on procedure-related risks for prenatal diagnosis techniques. Fetal Diagn. Ther. 2010;27(1): Akolekar R, Beta J, Picciarelli G, Ogilvie C, D Antonio F. Procedure-related risk of miscarriage following amniocentesisand chorionic villus sampling: a systematicreview and meta-analysis. Ultrasound Obstet Gynecol Jan;45(1):16-26 doi: /uog Firth HV, Boyd PA, Chamberlain PF, MacKenzie IZ, LindenbaumRH, Hudson SM. Severe limb abnormalities after chorion villus sampling at days gestation. Lancet 1991 Mar 30;337(8744): Burton BK, Schulz CJ, Burd LI. Limb anomalies associated with chorionic villus sampling. Obstet Gynecol May;79(5 (Pt. 1)): Froster UG, Jackson L. Limb defects and chorionic villus sampling: results from an international registry: Lancet 1996 Feb 24;347(9000): Mackie FL, Hemming K, Allen S, Morris RK, Kilby MD. The accuracy of cell-free DNA-based non-invasive prenatal testing in singleton pregnancies: a systematic review and bivariate meta-analysis. BJOG Jan;124(1):
Dobbeltest som ledd i prenatal screening i Norge. Kristian S. Bjerve Laboratoriemedisinsk klinikk, St. Olavs Hospital
 Dobbeltest som ledd i prenatal screening i Norge av Kristian S. Bjerve Laboratoriemedisinsk klinikk, St. Olavs Hospital 1 Bakgrunn for dobbeltest ved 1. trimester screening Amniocentese benyttes for å
Dobbeltest som ledd i prenatal screening i Norge av Kristian S. Bjerve Laboratoriemedisinsk klinikk, St. Olavs Hospital 1 Bakgrunn for dobbeltest ved 1. trimester screening Amniocentese benyttes for å
Kap 5 Prenatal diagnostikk
 Kap 5 Prenatal diagnostikk Guttorm Haugen ([email protected]) Harm-Gerd Karl Blaas Øivind Braaten Ragnar Sande Definisjoner Prenatal diagnostikk er lovregulert i Lov om humanmedisinsk bruk av bioteknologi
Kap 5 Prenatal diagnostikk Guttorm Haugen ([email protected]) Harm-Gerd Karl Blaas Øivind Braaten Ragnar Sande Definisjoner Prenatal diagnostikk er lovregulert i Lov om humanmedisinsk bruk av bioteknologi
Tidlig ultralyd. Gro Jamtvedt, avdelingsdirektør, Nasjonalt kunnskapssenter for helsetjenesten
 Nasjonalt råd for kvalitet og prioritering i helse- og omsorgstjenesten, 5. desember 2011 Tidlig ultralyd Kunnskapsesenterets nye PPT-mal Gro Jamtvedt, avdelingsdirektør, Nasjonalt kunnskapssenter for
Nasjonalt råd for kvalitet og prioritering i helse- og omsorgstjenesten, 5. desember 2011 Tidlig ultralyd Kunnskapsesenterets nye PPT-mal Gro Jamtvedt, avdelingsdirektør, Nasjonalt kunnskapssenter for
Godkjenning av bruk av Non-invasive prenatal testing (NIPT) for påvisning av trisomi 13, 18 og 21
 Ifølge liste Deres ref Vår ref Dato 17/48-01.03.2017 Godkjenning av bruk av Non-invasive prenatal testing (NIPT) for påvisning av trisomi 13, 18 og 21 Helse- og omsorgsdepartementet viser til Universitetssykehuset
Ifølge liste Deres ref Vår ref Dato 17/48-01.03.2017 Godkjenning av bruk av Non-invasive prenatal testing (NIPT) for påvisning av trisomi 13, 18 og 21 Helse- og omsorgsdepartementet viser til Universitetssykehuset
Fosterdiagnostikk for Huntington. Øivind Braaten, Avdeling for medisinsk genetikk, Oslo universitetssykehus
 Fosterdiagnostikk for Huntington Øivind Braaten, Avdeling for medisinsk genetikk, Oslo universitetssykehus Undersøkelse i svangerskapet Tre muligheter: Morkakeprøve Sette inn egg som er undersøkt på forhånd
Fosterdiagnostikk for Huntington Øivind Braaten, Avdeling for medisinsk genetikk, Oslo universitetssykehus Undersøkelse i svangerskapet Tre muligheter: Morkakeprøve Sette inn egg som er undersøkt på forhånd
Bioteknologiloven. Loven ble vedtatt i gjennomførte Bioreferansegruppa en evaluering Ny evaluering i
 Bioteknologiloven Loven ble vedtatt i 2003 Stortinget ønsket evaluering etter 5 år 2009-11 gjennomførte Bioreferansegruppa en evaluering Ny evaluering i 2015-16 Fosterdiagnostikk Betegnelsen fosterdiagnostikk
Bioteknologiloven Loven ble vedtatt i 2003 Stortinget ønsket evaluering etter 5 år 2009-11 gjennomførte Bioreferansegruppa en evaluering Ny evaluering i 2015-16 Fosterdiagnostikk Betegnelsen fosterdiagnostikk
Sosial og helsedirektoratet. Bjørn Inge Larsen Direktør
 IS-23/2004 Veiledende retningslinjer for bruk av ultralyd i svangerskapet Bruk av ultralyd i den alminnelige svangerskapsomsorgen og i forbindelse med fosterdiagnostikk 2 Forord Den 1. januar 2005 trer
IS-23/2004 Veiledende retningslinjer for bruk av ultralyd i svangerskapet Bruk av ultralyd i den alminnelige svangerskapsomsorgen og i forbindelse med fosterdiagnostikk 2 Forord Den 1. januar 2005 trer
Etiske aspekter ved tidlig ultralyd. Trond Markestad Leder, Rådet for legeetikk Professor i barnesykdommer, UiB
 Etiske aspekter ved tidlig ultralyd Trond Markestad Leder, Rådet for legeetikk Professor i barnesykdommer, UiB Faktagrunnlaget sentralt Hva er de medisinske fakta? Hva er andre fakta? Hvem er berørte parter?
Etiske aspekter ved tidlig ultralyd Trond Markestad Leder, Rådet for legeetikk Professor i barnesykdommer, UiB Faktagrunnlaget sentralt Hva er de medisinske fakta? Hva er andre fakta? Hvem er berørte parter?
Tidlig ultralyd i svangerskapet - drøftingssak til Nasjonalt råd. Tidlig ultralyd i svangerskapet 1
 Tidlig ultralyd i svangerskapet - drøftingssak til Nasjonalt råd Tidlig ultralyd i svangerskapet 1 Ulike diskusjoner om tidlig ultralyd en diskusjon om medisinskfaglige aspekter - helsemessig betydning
Tidlig ultralyd i svangerskapet - drøftingssak til Nasjonalt råd Tidlig ultralyd i svangerskapet 1 Ulike diskusjoner om tidlig ultralyd en diskusjon om medisinskfaglige aspekter - helsemessig betydning
Helsegevinst ultralyd uke 12
 Helsegevinst ultralyd uke 12 Tvillinger Medfødte hjertefeil Alvorlige utviklingsavvik Preeklampsi Kromosomfeil Nasjonalt råds møte 11.04.11 Kjell Å. Salvesen Tvillinger Flerlinger i Norge - 2011 Antall
Helsegevinst ultralyd uke 12 Tvillinger Medfødte hjertefeil Alvorlige utviklingsavvik Preeklampsi Kromosomfeil Nasjonalt råds møte 11.04.11 Kjell Å. Salvesen Tvillinger Flerlinger i Norge - 2011 Antall
Vurdering av dagen praksis for abort etter 22. svangerskapsuke
 v2.2-18.03.2013 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: Vår ref.: 14/6378-8 Saksbehandler: Cecilie Sommerstad Dato: 29.10.2014 Vurdering av dagen praksis for abort etter
v2.2-18.03.2013 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: Vår ref.: 14/6378-8 Saksbehandler: Cecilie Sommerstad Dato: 29.10.2014 Vurdering av dagen praksis for abort etter
Antepartum CTG - klassifisering og korttidsvariabilitet
 Antepartum CTG - klassifisering og korttidsvariabilitet Kurs i fosterovervåkning (Kurs nr. 31891) Jørg Kessler Kvinneklinikken Haukeland Universitetssykehus Referansegruppen for fosterovervåking under
Antepartum CTG - klassifisering og korttidsvariabilitet Kurs i fosterovervåkning (Kurs nr. 31891) Jørg Kessler Kvinneklinikken Haukeland Universitetssykehus Referansegruppen for fosterovervåking under
Grenseløs bioteknologi?
 Grenseløs bioteknologi? Ole Johan Borge, Ph.D. Seniorrådgiver i Bioteknologinemnda Ås, 5. januar 2009 Disposisjon i. Bioteknologinemnda ii. Gentesting iii. Stamceller iv. Fosterdiagnostikk - PGD (preimplantasjonsdiagnostikk)
Grenseløs bioteknologi? Ole Johan Borge, Ph.D. Seniorrådgiver i Bioteknologinemnda Ås, 5. januar 2009 Disposisjon i. Bioteknologinemnda ii. Gentesting iii. Stamceller iv. Fosterdiagnostikk - PGD (preimplantasjonsdiagnostikk)
RHD-typing av fostre - prosess og vegen videre. Seminar om prenatal RHD-typing og anti-d profylakse
 RHD-typing av fostre - prosess og vegen videre Seminar om prenatal RHD-typing og anti-d profylakse 5.04.16 Tema for innlegget Prosess for vurdering og godkjenning av RHD-typing av fostre så langt Godkjenning
RHD-typing av fostre - prosess og vegen videre Seminar om prenatal RHD-typing og anti-d profylakse 5.04.16 Tema for innlegget Prosess for vurdering og godkjenning av RHD-typing av fostre så langt Godkjenning
Referansegruppens tilbakemelding for nasjonale behandlingstjenester
 Referansegruppens tilbakemelding for nasjonale behandlingstjenester Referansegruppens tilbakemelding skal ta utgangspunkt i gruppens oppgavespekter slik det er beskrevet i kjernemandatet for referansegrupper.
Referansegruppens tilbakemelding for nasjonale behandlingstjenester Referansegruppens tilbakemelding skal ta utgangspunkt i gruppens oppgavespekter slik det er beskrevet i kjernemandatet for referansegrupper.
Offentlig tilbud om tidlig ultralyd i svangerskapet
 Nasjonalt råd for kvalitet og prioritering i helsetjenesten Postboks 7004 St. Olavs plass 0130 Oslo Vår ref.: 2011/15 Deres ref.: Dato: 07.04.2011 Offentlig tilbud om tidlig ultralyd i svangerskapet Bioteknologinemnda
Nasjonalt råd for kvalitet og prioritering i helsetjenesten Postboks 7004 St. Olavs plass 0130 Oslo Vår ref.: 2011/15 Deres ref.: Dato: 07.04.2011 Offentlig tilbud om tidlig ultralyd i svangerskapet Bioteknologinemnda
Arrangører: Norsk forening for medisinsk genetikk (NFMG), i samarbeid med Norsk selskap for human genetikk (NSHG).
 Faglig møte i genetikk: NYE METODER NYE UTFORDRINGER 25. og 26. november 2009 Arrangører: Norsk forening for medisinsk genetikk (NFMG), i samarbeid med Norsk selskap for human genetikk (NSHG). Sted: Vinderen
Faglig møte i genetikk: NYE METODER NYE UTFORDRINGER 25. og 26. november 2009 Arrangører: Norsk forening for medisinsk genetikk (NFMG), i samarbeid med Norsk selskap for human genetikk (NSHG). Sted: Vinderen
Når blodplatene er lave -FNAIT. 18/4-2013 Heidi Tiller Overlege Kvinneklinikken UNN
 Når blodplatene er lave -FNAIT 18/4-2013 Heidi Tiller Overlege Kvinneklinikken UNN Disposisjon Hva er FNAIT og hvorfor kan det oppstå? Hvorfor er vi opptatt av FNAIT? Behandlingsprinsipper Kan tilstanden
Når blodplatene er lave -FNAIT 18/4-2013 Heidi Tiller Overlege Kvinneklinikken UNN Disposisjon Hva er FNAIT og hvorfor kan det oppstå? Hvorfor er vi opptatt av FNAIT? Behandlingsprinsipper Kan tilstanden
Svangerskapsdiabetes med eller uten overvekt kan placenta si noe?
 Svangerskapsdiabetes med eller uten overvekt kan placenta si noe? Professor og seksjonsoverlege Borghild Roald, UiO og Avd for patologi, OUS Kompetansesenter for barne- og svangerskapsrelatert patologi
Svangerskapsdiabetes med eller uten overvekt kan placenta si noe? Professor og seksjonsoverlege Borghild Roald, UiO og Avd for patologi, OUS Kompetansesenter for barne- og svangerskapsrelatert patologi
Tidlig ultralyd i svangerskapsomsorgen
 Tidlig ultralyd i svangerskapsomsorgen Saksdokument til Nasjonalt råd for kvalitet og prioritering i helse- og omsorgstjenesten 1 Tidlig ultralyd i svangerskapsomsorgen Innhold TIDLIG ULTRALYD I SVANGERSKAPSOMSORGEN
Tidlig ultralyd i svangerskapsomsorgen Saksdokument til Nasjonalt råd for kvalitet og prioritering i helse- og omsorgstjenesten 1 Tidlig ultralyd i svangerskapsomsorgen Innhold TIDLIG ULTRALYD I SVANGERSKAPSOMSORGEN
Unormalt feste av navlesnorenøkt risiko for mor og barn. Kasuistikk
 Unormalt feste av navlesnorenøkt risiko for mor og barn Cathrine Ebbing Seksjon for fostermedisin, Kvinneklinikken Haukeland Universitetssykehus Kasuistikk 2. gangs fødende Assistert befruktning, tvillingsvangerskap
Unormalt feste av navlesnorenøkt risiko for mor og barn Cathrine Ebbing Seksjon for fostermedisin, Kvinneklinikken Haukeland Universitetssykehus Kasuistikk 2. gangs fødende Assistert befruktning, tvillingsvangerskap
Nye rutiner for svangerskapskontroller innføring av foster RhD-typing
 Nye rutiner for svangerskapskontroller innføring av foster RhD-typing Det innføres rutinemessig RhD-typing av fosteret hos RhD negative gravide i svangerskapsuke 24. Hvis kvinnen bærer et RhD positivt
Nye rutiner for svangerskapskontroller innføring av foster RhD-typing Det innføres rutinemessig RhD-typing av fosteret hos RhD negative gravide i svangerskapsuke 24. Hvis kvinnen bærer et RhD positivt
Dagens tekst. Blødninger i graviditet Pre-eklampsi/eklampsi
 1 Dagens tekst Blødninger i graviditet Pre-eklampsi/eklampsi 2 Årsaker til blødning i tidlig graviditet Spontan abort Ekstrauterin graviditet Traume 3 Spontan abort Vanligst før 12. svangerskapsuke Ofte
1 Dagens tekst Blødninger i graviditet Pre-eklampsi/eklampsi 2 Årsaker til blødning i tidlig graviditet Spontan abort Ekstrauterin graviditet Traume 3 Spontan abort Vanligst før 12. svangerskapsuke Ofte
Progesteron for å forebygge preterm fødsel. Liv Ellingsen Perinataldagen 2018
 Progesteron for å forebygge preterm fødsel Liv Ellingsen Perinataldagen 2018 Hva er preterm fødsel? Fødsel før 37 fullgåtte uker 15 millioner barn blir født prematurt hvert år. Ledende dødsårsak for barn
Progesteron for å forebygge preterm fødsel Liv Ellingsen Perinataldagen 2018 Hva er preterm fødsel? Fødsel før 37 fullgåtte uker 15 millioner barn blir født prematurt hvert år. Ledende dødsårsak for barn
Å velge barn med PGD: Hva er etisk akseptabel sortering?
 1 Å velge barn med PGD: Hva er etisk akseptabel sortering? Berge Solberg Institutt for sosialt arbeid og helsevitenskap, NTNU. Bioetisk forskergruppe, www.bioethics.ntnu.no Bioteknologinemnda, www.bion.no
1 Å velge barn med PGD: Hva er etisk akseptabel sortering? Berge Solberg Institutt for sosialt arbeid og helsevitenskap, NTNU. Bioetisk forskergruppe, www.bioethics.ntnu.no Bioteknologinemnda, www.bion.no
Genetisk veiledning og preimplantasjonsdiagnostikk (PGD)
 Genetisk veiledning og preimplantasjonsdiagnostikk (PGD) Cathrine Bjorvatn Senter for medisinsk genetikk og molekylær medisin, og Universitetet i Bergen Disposisjon Presentere FUGE nettverket Hva er genetisk
Genetisk veiledning og preimplantasjonsdiagnostikk (PGD) Cathrine Bjorvatn Senter for medisinsk genetikk og molekylær medisin, og Universitetet i Bergen Disposisjon Presentere FUGE nettverket Hva er genetisk
FOSTEROVERVÅKNING. Einar Lande, Sandnessjøens utmerkede sykehus
 FOSTEROVERVÅKNING Einar Lande, Sandnessjøens utmerkede sykehus Mitt møte med fosterovervåking Fosterovervåking Utvikling av forskjellige måter å overvåke ett foster Hva jeg har funnet ut om FBS Hva jeg
FOSTEROVERVÅKNING Einar Lande, Sandnessjøens utmerkede sykehus Mitt møte med fosterovervåking Fosterovervåking Utvikling av forskjellige måter å overvåke ett foster Hva jeg har funnet ut om FBS Hva jeg
Alvorlige skader hos den gravide pasienten. Jørgen Joakim Jørgensen Avdeling for traumatologi & Karavdelingen Oslo universitetssykehus
 Alvorlige skader hos den gravide pasienten Jørgen Joakim Jørgensen Avdeling for traumatologi & Karavdelingen Oslo universitetssykehus Generelt!! Forandringer i struktur og funksjon kan influere evbalueringen
Alvorlige skader hos den gravide pasienten Jørgen Joakim Jørgensen Avdeling for traumatologi & Karavdelingen Oslo universitetssykehus Generelt!! Forandringer i struktur og funksjon kan influere evbalueringen
Preimplantasjonsdiagnostikk PGD Hvorfor, hvordan, hva får vi vite? Arne Sunde
 Preimplantasjonsdiagnostikk PGD Hvorfor, hvordan, hva får vi vite? Arne Sunde Leder, Fertilitetsseksjonen, St. Olavs Hospital HF, Trondheim Professor II, Cellebiologi, NTNU Genetiske tester før fødsel
Preimplantasjonsdiagnostikk PGD Hvorfor, hvordan, hva får vi vite? Arne Sunde Leder, Fertilitetsseksjonen, St. Olavs Hospital HF, Trondheim Professor II, Cellebiologi, NTNU Genetiske tester før fødsel
Veksthemning i svangerskapet
 Veksthemning i svangerskapet Anne Helbig Seksjon for fostermedisin og ultralyd Fødeavdeling OUS!"! Begreper, definisjoner! Årsaker, risiker! Utredning og håndtering! Tidlig vs. sen veksthemning! Fødsel!
Veksthemning i svangerskapet Anne Helbig Seksjon for fostermedisin og ultralyd Fødeavdeling OUS!"! Begreper, definisjoner! Årsaker, risiker! Utredning og håndtering! Tidlig vs. sen veksthemning! Fødsel!
Alderens betydning for fruktbarhet, svangerskap og fødsler. Tom Tanbo Nasjonalt kompetansesenter for kvinnehelse Kvinneklinikken, Rikshospitalet
 Alderens betydning for fruktbarhet, svangerskap og fødsler Tom Tanbo Nasjonalt kompetansesenter for kvinnehelse Kvinneklinikken, Rikshospitalet Kvinnens alder ved første fødsel 1968 2006 30 25 20 15 10
Alderens betydning for fruktbarhet, svangerskap og fødsler Tom Tanbo Nasjonalt kompetansesenter for kvinnehelse Kvinneklinikken, Rikshospitalet Kvinnens alder ved første fødsel 1968 2006 30 25 20 15 10
Preeklampsi når skal vi forløse?
 Preeklampsi når skal vi forløse? NGF årsmøte Bergen 22.10.15 Liv Ellingsen Fødeavdelingen OUS RH Figure 4 Integrated model of the complex pathophysiology of pre-eclampsia Chaiworapongsa, T. et al. (2014)
Preeklampsi når skal vi forløse? NGF årsmøte Bergen 22.10.15 Liv Ellingsen Fødeavdelingen OUS RH Figure 4 Integrated model of the complex pathophysiology of pre-eclampsia Chaiworapongsa, T. et al. (2014)
Ikke-invasiv prenatal testing (NIPT) for kjønnsbestemmelse av foster. Metodevurdering
 2016 Ikke-invasiv prenatal testing (NIPT) for kjønnsbestemmelse av foster Metodevurdering Utgitt av Tittel English title Ansvarlig Forfattere Folkehelseinstituttet Avdeling for kunnskapsoppsummering i
2016 Ikke-invasiv prenatal testing (NIPT) for kjønnsbestemmelse av foster Metodevurdering Utgitt av Tittel English title Ansvarlig Forfattere Folkehelseinstituttet Avdeling for kunnskapsoppsummering i
1 Kolossal vannomsetning
 Urinary flow: 2-3% of bodyweight/day 1 Kolossal vannomsetning Urinary flow: 2-3% of bodyweight/day Nwosu et al 1993 & Moore and Cayle 199 Nwosu et al 1993 & Moore and Cayle 199 Fosterfysiologi Fosterfysiologi
Urinary flow: 2-3% of bodyweight/day 1 Kolossal vannomsetning Urinary flow: 2-3% of bodyweight/day Nwosu et al 1993 & Moore and Cayle 199 Nwosu et al 1993 & Moore and Cayle 199 Fosterfysiologi Fosterfysiologi
Bruk av NIPD ved risiko for alvorlig, arvelig sykdom
 Helsedirektoratet Postboks 7000 St. Olavsplass, 0130 Oslo Vår ref.: 2017/54 Deres ref.: 17/10938-1 Dato: 20.09.2017 Bruk av NIPD ved risiko for alvorlig, arvelig sykdom Bioteknologirådet har mottatt brev
Helsedirektoratet Postboks 7000 St. Olavsplass, 0130 Oslo Vår ref.: 2017/54 Deres ref.: 17/10938-1 Dato: 20.09.2017 Bruk av NIPD ved risiko for alvorlig, arvelig sykdom Bioteknologirådet har mottatt brev
Norwegian Resource Centre for Women's Health
 Induksjon av førstegangsfødende er vår praksis riktig? Ingvil Krarup Sørbye Fødeavdelingen, Kvinne Barn klinikken OUS Rikshospitalet 1 Norwegian Forbedringsprosjektet Resource Centre for Women's 2.juni
Induksjon av førstegangsfødende er vår praksis riktig? Ingvil Krarup Sørbye Fødeavdelingen, Kvinne Barn klinikken OUS Rikshospitalet 1 Norwegian Forbedringsprosjektet Resource Centre for Women's 2.juni
Partus-test ved overtidig svangerskap
 Partus-test ved overtidig svangerskap Malin Dögl, Turnuslege Levanger Sykehus Diagnostiske tester Klinisk problemstilling Overtidig svangerskap: Liten økt risiko for intrauterin fosterdød. Cochrane: anbefaler
Partus-test ved overtidig svangerskap Malin Dögl, Turnuslege Levanger Sykehus Diagnostiske tester Klinisk problemstilling Overtidig svangerskap: Liten økt risiko for intrauterin fosterdød. Cochrane: anbefaler
Seleksjonskriterier for fødselsomsorg i Helse Nord Fagråd i gynekologi og fødselshjelp 13. februar 2012
 1. Hensikt Helsedepartementet har vedtatt seleksjonskriterier for fødselsomsorg som er felt ned i Helsedirektoratets veileder Et trygt fødetilbud kvalitetskrav til fødselsomsorgen. Kravene er gjeldende
1. Hensikt Helsedepartementet har vedtatt seleksjonskriterier for fødselsomsorg som er felt ned i Helsedirektoratets veileder Et trygt fødetilbud kvalitetskrav til fødselsomsorgen. Kravene er gjeldende
Graviditet og nevrologiske sykdommer
 Graviditet og nevrologiske sykdommer Myasthenia gravis og Charcot- Marie-Tooth Jana Midelfart Hoff, overlege, HUS Nevromuskulære sykdommer Myasthenia gravis Hereditære nevropatier Charcot-Marie-Tooth Myasthenia
Graviditet og nevrologiske sykdommer Myasthenia gravis og Charcot- Marie-Tooth Jana Midelfart Hoff, overlege, HUS Nevromuskulære sykdommer Myasthenia gravis Hereditære nevropatier Charcot-Marie-Tooth Myasthenia
Legers tolkning og anvendelse av bioteknologilovens bestemmelser om fosterdiagnostikk (tidlig ultralyd)
 Legers tolkning og anvendelse av bioteknologilovens bestemmelser om fosterdiagnostikk (tidlig ultralyd) Siv Hege Stemshaug Masteroppgave i helseadministrasjon Avdeling for helseledelse og helseøkonomi
Legers tolkning og anvendelse av bioteknologilovens bestemmelser om fosterdiagnostikk (tidlig ultralyd) Siv Hege Stemshaug Masteroppgave i helseadministrasjon Avdeling for helseledelse og helseøkonomi
Blodprøvetaking - METODERAPPORT
 Blodprøvetaking - METODERAPPORT Dette er en felles metoderapport for kapillær- og venøs blodprøvetaking. Formålet med prosedyren: Formålet med prosedyren er klart definert og avgrenset: Å øke den kliniske
Blodprøvetaking - METODERAPPORT Dette er en felles metoderapport for kapillær- og venøs blodprøvetaking. Formålet med prosedyren: Formålet med prosedyren er klart definert og avgrenset: Å øke den kliniske
Intrauterin veksthemming. Synnøve Lian Johnsen Seksjonsoverlege, dr.med. Seksjon for fostermedisin og ultralyd
 Synnøve Lian Johnsen Seksjonsoverlege, dr.med. Seksjon for fostermedisin og ultralyd Risiko: 1. Økt perinatal morbiditet og mortalitet 2. Påvirker helsen senere i livet Kognitiv funksjon Diabetes mellitus
Synnøve Lian Johnsen Seksjonsoverlege, dr.med. Seksjon for fostermedisin og ultralyd Risiko: 1. Økt perinatal morbiditet og mortalitet 2. Påvirker helsen senere i livet Kognitiv funksjon Diabetes mellitus
Screening kva er forskingsbasert?
 Screening kva er forskingsbasert? Geir Sverre Braut, SUS Sola, 7. september 2017 Grunnkurs D (Forsking i allmennpraksis) Med inspirasjon og ein del lånte plansjar frå professor Lars Vatten, NTNU Læringsutbytte
Screening kva er forskingsbasert? Geir Sverre Braut, SUS Sola, 7. september 2017 Grunnkurs D (Forsking i allmennpraksis) Med inspirasjon og ein del lånte plansjar frå professor Lars Vatten, NTNU Læringsutbytte
Pasientveiledning Lemtrada
 Pasientveiledning Lemtrada Viktig sikkerhetsinformasjon Dette legemidlet er underlagt særlig overvåking for å oppdage ny sikkerhetsinformasjon så raskt som mulig. Du kan bidra ved å melde enhver mistenkt
Pasientveiledning Lemtrada Viktig sikkerhetsinformasjon Dette legemidlet er underlagt særlig overvåking for å oppdage ny sikkerhetsinformasjon så raskt som mulig. Du kan bidra ved å melde enhver mistenkt
Notat til møte i Nasjonalt råd for kvalitet og prioritering 11. april 2011
 Til: Nasjonalt råd for kvalitet og prioritering i helsetjenesten Dato: 31.03.2011 Saksnr: 11/1473 Fra: Helsedirektoratet Saksbehandler: Anne Forus Ansvarlig: Cecilie Daae Notat Ultralydundersøkelser i
Til: Nasjonalt råd for kvalitet og prioritering i helsetjenesten Dato: 31.03.2011 Saksnr: 11/1473 Fra: Helsedirektoratet Saksbehandler: Anne Forus Ansvarlig: Cecilie Daae Notat Ultralydundersøkelser i
Barn med dysmeli, hvilke rutiner har fødeavdelingene i Norge? en spørreundersøkelse
 Barn med dysmeli, hvilke rutiner har fødeavdelingene i Norge? en spørreundersøkelse Anne-Karin Vik, Oslo universitetssykehus Trine Bathen, TRS kompetansesenter for sjeldne diagnoser Nordisk seminar: Et
Barn med dysmeli, hvilke rutiner har fødeavdelingene i Norge? en spørreundersøkelse Anne-Karin Vik, Oslo universitetssykehus Trine Bathen, TRS kompetansesenter for sjeldne diagnoser Nordisk seminar: Et
Fekal kalprotektin. Fagmøte for sykehuslaboratorier/større medisinske laboratorier,
 Fekal kalprotektin Fagmøte for sykehuslaboratorier/større medisinske laboratorier, 16.03.17 Morten Y. Isaksen, lege i spesialisering Laboratorium for klinisk biokjemi, Haukeland universitetssjukehus Disposisjon
Fekal kalprotektin Fagmøte for sykehuslaboratorier/større medisinske laboratorier, 16.03.17 Morten Y. Isaksen, lege i spesialisering Laboratorium for klinisk biokjemi, Haukeland universitetssjukehus Disposisjon
Påskeegg 8. Kasusserie: abnorm navlesnor. DNP Årsmøte 2019 Ved Anton Baysa LiS-lege Ullevål, OUS. Senter for barne- og svangerskapsrelatert patologi
 Påskeegg 8 Kasusserie: abnorm navlesnor DNP Årsmøte 2019 Ved Anton Baysa LiS-lege Ullevål, OUS Kasuistikk: sykehistorier og makroskopiske funn Kasus GU Komplikasjon Navlesnor bide Makrofunn I 41+4 Føtal
Påskeegg 8 Kasusserie: abnorm navlesnor DNP Årsmøte 2019 Ved Anton Baysa LiS-lege Ullevål, OUS Kasuistikk: sykehistorier og makroskopiske funn Kasus GU Komplikasjon Navlesnor bide Makrofunn I 41+4 Føtal
Helsedirektoratets tilrådning: Bruk av Non-invasive prenatal testing (NIPT) for påvisning av trisomi 13, 18 og 21
 v4-29.07.2015 Returadresse: Helsedirektoratet, Pb. 7000 St. Olavs plass, 0130 Oslo, Norge HDIR Innland 21242656 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: 17/48 Vår ref.: 12/9679-23
v4-29.07.2015 Returadresse: Helsedirektoratet, Pb. 7000 St. Olavs plass, 0130 Oslo, Norge HDIR Innland 21242656 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: 17/48 Vår ref.: 12/9679-23
Klamydia i Norge 2012
 Klamydia i Norge 2012 I 2012 ble det diagnostisert 21 489 tilfeller av genitale klamydiainfeksjoner i Norge. Dette er en nedgang på 4.5 % fra fjoråret. Siden toppåret i 2008 har antall diagnostierte tilfeller
Klamydia i Norge 2012 I 2012 ble det diagnostisert 21 489 tilfeller av genitale klamydiainfeksjoner i Norge. Dette er en nedgang på 4.5 % fra fjoråret. Siden toppåret i 2008 har antall diagnostierte tilfeller
Partus-test ved overtidig svangerskap
 Partus-test ved overtidig svangerskap Malin Dögl, Ass. Lege, Gyn/Føde, Levanger Sykehus Diagnostiske tester Klinisk problemstilling Overtidig svangerskap: Økt risiko for intrauterin fosterdød. Cochrane:
Partus-test ved overtidig svangerskap Malin Dögl, Ass. Lege, Gyn/Føde, Levanger Sykehus Diagnostiske tester Klinisk problemstilling Overtidig svangerskap: Økt risiko for intrauterin fosterdød. Cochrane:
Nasjonal endring i rutine for oppfølging av RhD-negative gravide innføres fra 1. september 2016
 Til våre rekvirenter September 2016 Nasjonal endring i rutine for oppfølging av RhD-negative gravide innføres fra 1. september 2016 Avdeling for immunologi og transfusjonsmedisin og Avdeling Kvinneklinikken
Til våre rekvirenter September 2016 Nasjonal endring i rutine for oppfølging av RhD-negative gravide innføres fra 1. september 2016 Avdeling for immunologi og transfusjonsmedisin og Avdeling Kvinneklinikken
Arteria umbilicalis Doppler. Svein Magne Skulstad Kurs 31357
 Arteria umbilicalis Doppler Svein Magne Skulstad 06.04.2017 Kurs 31357 Arteria umbilicalis Doppler Navlesnor og placenta Bruk og tolking Teknikk Navlesnor 2 arterier 1 vene 95% har kommunikasjon Hyrtl
Arteria umbilicalis Doppler Svein Magne Skulstad 06.04.2017 Kurs 31357 Arteria umbilicalis Doppler Navlesnor og placenta Bruk og tolking Teknikk Navlesnor 2 arterier 1 vene 95% har kommunikasjon Hyrtl
Kap 47 Barselpleie urinretensjon etter fødsel
 Kap 47 Barselpleie urinretensjon etter fødsel Margit Rosenberg ([email protected]) Ellen Borstad Sissel Oversand Anbefalinger Alle bør ha dokumentert at vannlating er kommet i orden innen
Kap 47 Barselpleie urinretensjon etter fødsel Margit Rosenberg ([email protected]) Ellen Borstad Sissel Oversand Anbefalinger Alle bør ha dokumentert at vannlating er kommet i orden innen
Immunitet mot rubella. Hanne Nøkleby Folkehelseinstituttet Vaksinedagene 2015
 Immunitet mot rubella Hanne Nøkleby Folkehelseinstituttet Vaksinedagene 2015 Utgangspunktet: Forespørsel fra en mikrobiologisk avdeling: Hvordan skal vi tolke prøvesvar der vi finner antistoff mot rubella,
Immunitet mot rubella Hanne Nøkleby Folkehelseinstituttet Vaksinedagene 2015 Utgangspunktet: Forespørsel fra en mikrobiologisk avdeling: Hvordan skal vi tolke prøvesvar der vi finner antistoff mot rubella,
Denne brosjyren er utviklet av Nasjonalt kunnskapssenter om vold og traumatisk stress (NKVTS), i samarbeid
 Denne brosjyren er utviklet av Nasjonalt kunnskapssenter om vold og traumatisk stress (NKVTS), i samarbeid med NAKMI. Brosjyren finnes elektronisk på våre nettsider www.nkvts.no Trykte eksemplarer kan
Denne brosjyren er utviklet av Nasjonalt kunnskapssenter om vold og traumatisk stress (NKVTS), i samarbeid med NAKMI. Brosjyren finnes elektronisk på våre nettsider www.nkvts.no Trykte eksemplarer kan
Infeksjoner i svangerskapet. Grete A.B. Kro Mikrobiologisk avdeling, OUS Rikshospitalet
 Infeksjoner i svangerskapet Grete A.B. Kro Mikrobiologisk avdeling, OUS Rikshospitalet Innhold Diagnostikk ved infeksjoner i svangerskapet Parvovirus B19 Rubella Normalflora og sykdom Toxoplasmose Innhold
Infeksjoner i svangerskapet Grete A.B. Kro Mikrobiologisk avdeling, OUS Rikshospitalet Innhold Diagnostikk ved infeksjoner i svangerskapet Parvovirus B19 Rubella Normalflora og sykdom Toxoplasmose Innhold
Aseptisk teknikk METODERAPPORT
 Aseptisk teknikk METODERAPPORT Formålet med prosedyren: Formålet med prosedyren er klart definert og avgrenset: Å øke kunnskapen hos helsepersonell slik at aseptisk teknikk utføres på en sikker og hensiktsmessig
Aseptisk teknikk METODERAPPORT Formålet med prosedyren: Formålet med prosedyren er klart definert og avgrenset: Å øke kunnskapen hos helsepersonell slik at aseptisk teknikk utføres på en sikker og hensiktsmessig
Sammendrag. Innledning
 Sammendrag Innledning Omtrent 80 prosent av alle hjerneslag er iskemiske, et resultat av blokkering av oksygentilførselen til hjernen. Dersom det ikke blir påvist intrakraniell blødning og det ikke foreligger
Sammendrag Innledning Omtrent 80 prosent av alle hjerneslag er iskemiske, et resultat av blokkering av oksygentilførselen til hjernen. Dersom det ikke blir påvist intrakraniell blødning og det ikke foreligger
Statistikk nemndbehandlede svangerskapsavbrudd 2006
 469 495 481 484 501 527 605 624 614 606 593 622 647 632 723 772 Statistikk nemndbehandlede svangerskapsavbrudd 2006 Tekst: Register over svangerskapsavbrudd, Avdeling for medisinsk fødselsregister, Folkehelseinstituttet
469 495 481 484 501 527 605 624 614 606 593 622 647 632 723 772 Statistikk nemndbehandlede svangerskapsavbrudd 2006 Tekst: Register over svangerskapsavbrudd, Avdeling for medisinsk fødselsregister, Folkehelseinstituttet
Interaction between GPs and hospitals: The effect of cooperation initiatives on GPs satisfaction
 Interaction between GPs and hospitals: The effect of cooperation initiatives on GPs satisfaction Ass Professor Lars Erik Kjekshus and Post doc Trond Tjerbo Department of Health Management and Health Economics
Interaction between GPs and hospitals: The effect of cooperation initiatives on GPs satisfaction Ass Professor Lars Erik Kjekshus and Post doc Trond Tjerbo Department of Health Management and Health Economics
Intrapartum infeksjon og overvåkning
 Intrapartum infeksjon og overvåkning Jørg Kessler Kurs i fosterovervåkning 24./25.11.2016 Referansegruppen for fosterovervåking under fødsel Problem Fødsel Infeksjon Synergi av hypoksi og infeksjon Dyreeksperiment
Intrapartum infeksjon og overvåkning Jørg Kessler Kurs i fosterovervåkning 24./25.11.2016 Referansegruppen for fosterovervåking under fødsel Problem Fødsel Infeksjon Synergi av hypoksi og infeksjon Dyreeksperiment
Blodsukkermåling og diabetes METODERAPPORT
 Blodsukkermåling og diabetes METODERAPPORT Dette er en felles metoderapport for prosedyren om Blodsukkermåling, og dokumentene Generelt om blodsukkermåling, Hypoglykemi og hyperglykemi og Generelt om diabetes.
Blodsukkermåling og diabetes METODERAPPORT Dette er en felles metoderapport for prosedyren om Blodsukkermåling, og dokumentene Generelt om blodsukkermåling, Hypoglykemi og hyperglykemi og Generelt om diabetes.
Tidlig ultralyd for påvisning av hjertefeil
 Tidlig ultralyd for påvisning av hjertefeil Notat fra Kunnskapssenteret Hurtigoversikt Februar 2011 Innledning: I forbindelse med evalueringen av bioteknologiloven har Helsedirektoratet bedt Kunnskapssenteret
Tidlig ultralyd for påvisning av hjertefeil Notat fra Kunnskapssenteret Hurtigoversikt Februar 2011 Innledning: I forbindelse med evalueringen av bioteknologiloven har Helsedirektoratet bedt Kunnskapssenteret
Svangerskap og glukosemetabolisme. Allmennlegemøte 15.03.12
 Svangerskap og glukosemetabolisme Allmennlegemøte 15.03.12 Svangerskapet er diabetogent! Alle har: Større svingninger i glukoseverdier Større svingninger i insulinnivåer 1,4 % av de fødende i Norge i 2002
Svangerskap og glukosemetabolisme Allmennlegemøte 15.03.12 Svangerskapet er diabetogent! Alle har: Større svingninger i glukoseverdier Større svingninger i insulinnivåer 1,4 % av de fødende i Norge i 2002
Rutinemessig ultralydundersøkelse i svangerskapet Rapport fra Kunnskapssenteret nr 11 2008 Systematisk kunnskapsoppsummering
 Rutinemessig ultralydundersøkelse i svangerskapet Rapport fra Kunnskapssenteret nr 11 2008 Systematisk kunnskapsoppsummering Bakgrunn: Kunnskapssenteret fikk i 2006 oppdrag å vurdere effekt og diagnostisk
Rutinemessig ultralydundersøkelse i svangerskapet Rapport fra Kunnskapssenteret nr 11 2008 Systematisk kunnskapsoppsummering Bakgrunn: Kunnskapssenteret fikk i 2006 oppdrag å vurdere effekt og diagnostisk
Født Født sånn sånn eller blitt sånn? Monica Cheng Munthe-Kaas, OUS 11.09.2013
 Født Født sånn sånn eller blitt blitt sånn? sånn? Monica Cheng Munthe-Kaas, OUS 11.09.2013 Innlandskongressen for Helseforskning 11 September 2013 Monica Cheng Munthe-Kaas Gener versus Miljø HJERNEVASK
Født Født sånn sånn eller blitt blitt sånn? sånn? Monica Cheng Munthe-Kaas, OUS 11.09.2013 Innlandskongressen for Helseforskning 11 September 2013 Monica Cheng Munthe-Kaas Gener versus Miljø HJERNEVASK
esnurra som nasjonalt verktøy for å bestemme svangerskapets varighet og fødetermin
 v3.1-16.05.2014 Helse Sør-Øst RHF Postboks 404 2303 HAMAR Deres ref.: Vår ref.: 12/6746-24 Saksbehandler: Jens Grøgaard Dato: 10.12.2014 esnurra som nasjonalt verktøy for å bestemme svangerskapets varighet
v3.1-16.05.2014 Helse Sør-Øst RHF Postboks 404 2303 HAMAR Deres ref.: Vår ref.: 12/6746-24 Saksbehandler: Jens Grøgaard Dato: 10.12.2014 esnurra som nasjonalt verktøy for å bestemme svangerskapets varighet
Helseeffekter av screening for kolorektal kreft. Hurtigoversikt
 2016 Helseeffekter av screening for Hurtigoversikt Hovedbudskap Det skal fattes en beslutning om hvorvidt det skal etableres et nasjonalt screeningprogram for. Kunnskapsenteret i Folkehelseinstituttet
2016 Helseeffekter av screening for Hurtigoversikt Hovedbudskap Det skal fattes en beslutning om hvorvidt det skal etableres et nasjonalt screeningprogram for. Kunnskapsenteret i Folkehelseinstituttet
Samleskjema for artikler
 Samleskjema for artikler Metode Resultater Artikkel nr. Årstall Studiedesign Utvalg/størrelse Intervensjon Kommentarer Funn Konklusjon Relevans/overføringsverdi 1UpToDate 2011 Ingen studie men oversikt
Samleskjema for artikler Metode Resultater Artikkel nr. Årstall Studiedesign Utvalg/størrelse Intervensjon Kommentarer Funn Konklusjon Relevans/overføringsverdi 1UpToDate 2011 Ingen studie men oversikt
Genetisk testing. Genetisk testing. Termin IC Frank Skorpen Institutt for laboratoriemedisin, barne- og kvinnesykdommer
 NTNU Genetisk testing 1 Termin IC Frank Skorpen Institutt for laboratoriemedisin, barne- og kvinnesykdommer 2 Genetisk testing Formålet med genetisk testing er: finne den genetiske årsaken til tilstanden
NTNU Genetisk testing 1 Termin IC Frank Skorpen Institutt for laboratoriemedisin, barne- og kvinnesykdommer 2 Genetisk testing Formålet med genetisk testing er: finne den genetiske årsaken til tilstanden
Oversikt. Bakgrunn. Stress opplevelse hos foreldre etter ultralyd undersøkelse i svangerskapet. Bakgrunn
 Oversikt Stress opplevelse hos foreldre etter ultralyd undersøkelse i svangerskapet Anne Kaasen Jordmor, PhD, førsteamanuensis og post doc. stipendiat, Jordmorsymposium 27.5.14 Høgskolen Stord/Haugesund
Oversikt Stress opplevelse hos foreldre etter ultralyd undersøkelse i svangerskapet Anne Kaasen Jordmor, PhD, førsteamanuensis og post doc. stipendiat, Jordmorsymposium 27.5.14 Høgskolen Stord/Haugesund
Registerbaserte pandemistudier - en oppsummering. Lill Trogstad Avdeling for vaksine, FHI
 Registerbaserte pandemistudier - en oppsummering Lill Trogstad Avdeling for vaksine, FHI Vaksinedagene 2015 Influensapandemien 2009/ 2010 RegFlu - Registerbaserte influensastudier Meldesystemet for smittsomme
Registerbaserte pandemistudier - en oppsummering Lill Trogstad Avdeling for vaksine, FHI Vaksinedagene 2015 Influensapandemien 2009/ 2010 RegFlu - Registerbaserte influensastudier Meldesystemet for smittsomme
Ultralydundersøkelse i svangerskapet og funn. Oversikt. Bakgrunn. Bakgrunn
 Ultralydundersøkelse i svangerskapet og funn Anne Kaasen Jordmor, førsteamanuensis og post doc. stipendiat, Jordmorsymposium 21.05.15 Trondheim Nasjonal kompetansetjeneste for kvinnehelse 2 Bakgrunn Oversikt
Ultralydundersøkelse i svangerskapet og funn Anne Kaasen Jordmor, førsteamanuensis og post doc. stipendiat, Jordmorsymposium 21.05.15 Trondheim Nasjonal kompetansetjeneste for kvinnehelse 2 Bakgrunn Oversikt
Differensialtelling av prøver med lave leukocytter på CellaVision DM96
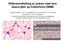 Differensialtelling av prøver med lave leukocytter på CellaVision DM96 Lamya Garabet 1, Siri Lund Støtterud 1, Siri Grønsleth 1, Erik Kolberg Amundsen 2, Tor-Arne Hagve 1 1 Tverrfaglig laboratoriemedisin
Differensialtelling av prøver med lave leukocytter på CellaVision DM96 Lamya Garabet 1, Siri Lund Støtterud 1, Siri Grønsleth 1, Erik Kolberg Amundsen 2, Tor-Arne Hagve 1 1 Tverrfaglig laboratoriemedisin
Ny kunnskap om risikofaktorer for CP
 U N I V E R S I T Y O F B E R G E N Ny kunnskap om risikofaktorer for CP Mette C Tollånes, MD, PhD Folkehelseinstituttet Forskningsmessig tilnærming kohort studie Eksponert Syk Frisk Syk Ueksponert Frisk
U N I V E R S I T Y O F B E R G E N Ny kunnskap om risikofaktorer for CP Mette C Tollånes, MD, PhD Folkehelseinstituttet Forskningsmessig tilnærming kohort studie Eksponert Syk Frisk Syk Ueksponert Frisk
Oppfølging i svangerskapet
 10 oktober 2013 Antallet overvektige kvinner i fertil alder er nesten tredoblet siste 30 år 25 % er overvektig BMI > 27 Forekomst av BMI >30 hos gravide ca 10%, Heidi Overrein Seksjonsoverlege Fødeavdeling
10 oktober 2013 Antallet overvektige kvinner i fertil alder er nesten tredoblet siste 30 år 25 % er overvektig BMI > 27 Forekomst av BMI >30 hos gravide ca 10%, Heidi Overrein Seksjonsoverlege Fødeavdeling
Akutt appendicitt i svangerskapet Kasuistikk Bjørg Lorentzen, Rikshospitalet 15. Oktober 2009
 Akutt appendicitt i svangerskapet Kasuistikk Bjørg Lorentzen, Rikshospitalet 15. Oktober 2009 36 år - Tidligere frisk Grav 3, Para 2 Tidligere svangerskap og fødsler ukompliserte Dette svangerskapet normalt
Akutt appendicitt i svangerskapet Kasuistikk Bjørg Lorentzen, Rikshospitalet 15. Oktober 2009 36 år - Tidligere frisk Grav 3, Para 2 Tidligere svangerskap og fødsler ukompliserte Dette svangerskapet normalt
Vilkår for fosterdiagnostikk
 Helsedepartementet Postboks 8011 Dep 0030 Oslo. Deres ref.: Vår ref.: 04/00013-001 Dato: 13.04.2004 Vilkår for fosterdiagnostikk Bioteknologinemnda oversender her en uttalelse om vilkår for fosterdiagnostikk.
Helsedepartementet Postboks 8011 Dep 0030 Oslo. Deres ref.: Vår ref.: 04/00013-001 Dato: 13.04.2004 Vilkår for fosterdiagnostikk Bioteknologinemnda oversender her en uttalelse om vilkår for fosterdiagnostikk.
Avnavling av terminfødte barn og blodgass-analyse
 Avnavling av terminfødte barn og blodgass-analyse Jørg Kessler Kurs i fosterovervåkning (Kurs nr. 31891) Referansegruppen for fosterovervåking under fødsel Golden 60 minutes of newborn s life Rådgivning
Avnavling av terminfødte barn og blodgass-analyse Jørg Kessler Kurs i fosterovervåkning (Kurs nr. 31891) Referansegruppen for fosterovervåking under fødsel Golden 60 minutes of newborn s life Rådgivning
Bjørn Holdø Overlege Kvinne Barn Klinikk, NLSH April 2012
 Bjørn Holdø Overlege Kvinne Barn Klinikk, NLSH April 2012 Hypokrom mikrocyttær anemi Normalt blodutstryk Plasmavolum øker 10-15 % ved 6-12 uker frem til 30-50 % over ikke-gravid nivå ved 30 34 uker. Deretter
Bjørn Holdø Overlege Kvinne Barn Klinikk, NLSH April 2012 Hypokrom mikrocyttær anemi Normalt blodutstryk Plasmavolum øker 10-15 % ved 6-12 uker frem til 30-50 % over ikke-gravid nivå ved 30 34 uker. Deretter
Kasus 4. Senter for barne- og svangerskapsrelatert patologi
 Kasus 4 Maternell inflammatorisk respons 3 2 1 Akutt chorioamnionitt Mat. Infl. St. 2, grad 2, føt. Infl St.2, grad 1 Mat. Infl. St. 2, grad 2, føt. Infl St. 3, gr 2 Funicitt Chorioamnionitt med sepsis
Kasus 4 Maternell inflammatorisk respons 3 2 1 Akutt chorioamnionitt Mat. Infl. St. 2, grad 2, føt. Infl St.2, grad 1 Mat. Infl. St. 2, grad 2, føt. Infl St. 3, gr 2 Funicitt Chorioamnionitt med sepsis
NIPT etisk dilemma på lab en?
 NIPT etisk dilemma på lab en? En smak av framtida http://i00.i.aliimg.com/photo/v3/113510584/pink_or_blue_early_gender_testing_kit.jpg Paradigmeskifte Foto: Geir Mogen (NTNU) http://snacksafely.com Date
NIPT etisk dilemma på lab en? En smak av framtida http://i00.i.aliimg.com/photo/v3/113510584/pink_or_blue_early_gender_testing_kit.jpg Paradigmeskifte Foto: Geir Mogen (NTNU) http://snacksafely.com Date
Genetikkens plass i klinikken noen overordnede tanker
 Genetikkens plass i klinikken noen overordnede tanker Trine Prescott Overlege Seksjon for klinisk genetikk Avdeling for medisinsk genetikk Oslo Universitetssykehus / Rikshospitalet 07.01.09 1 Huntington
Genetikkens plass i klinikken noen overordnede tanker Trine Prescott Overlege Seksjon for klinisk genetikk Avdeling for medisinsk genetikk Oslo Universitetssykehus / Rikshospitalet 07.01.09 1 Huntington
Kunnskapsesenterets Episiotomi, hjelper det? nye PPT-mal
 Kunnskapsesenterets Episiotomi, hjelper det? nye PPT-mal [email protected] Plan for foredraget Info om Kunnskapssenteret Hva er en systematisk oversikt? Resultater fra en Cochrane oversikt 2 Nasjonalt
Kunnskapsesenterets Episiotomi, hjelper det? nye PPT-mal [email protected] Plan for foredraget Info om Kunnskapssenteret Hva er en systematisk oversikt? Resultater fra en Cochrane oversikt 2 Nasjonalt
Fødeanalgesi. Behandling av smerter under fødsel. The American College ofobstetriciansand Gynegologists
 Behandling av smerter under fødsel Leiv Arne Rosseland Oktober 2011 Skal smerter under fødsel behandles? Skal den fødende fåinformasjon om fordeler og ulemper? Hvem skal avgjøre hvilke invasivemetoder
Behandling av smerter under fødsel Leiv Arne Rosseland Oktober 2011 Skal smerter under fødsel behandles? Skal den fødende fåinformasjon om fordeler og ulemper? Hvem skal avgjøre hvilke invasivemetoder
Disposisjon. Hvorfor PGD? Embryobiopsi. Preimplantation Genetic Diagnosis PGD. Arne Sunde. Fertilitetsseksjonen, St.
 Disposisjon Preimplantation Genetic Diagnosis PGD Arne Sunde Fertilitetsseksjonen, St. Olavs Hospital Litt embryologi & genetikk Meiose Embryo biopsi Diagnostikk FISH, CGH, PCR Norsk lovgivning Norsk praksis
Disposisjon Preimplantation Genetic Diagnosis PGD Arne Sunde Fertilitetsseksjonen, St. Olavs Hospital Litt embryologi & genetikk Meiose Embryo biopsi Diagnostikk FISH, CGH, PCR Norsk lovgivning Norsk praksis
Besl. O. nr. 10. ( ) Odelstingsbeslutning nr. 10. Jf. Innst. O. nr. 16 ( ) og Ot.prp. nr. 64 ( )
 Besl. O. nr. 10 (2003-2004) Odelstingsbeslutning nr. 10 Jf. Innst. O. nr. 16 (2003-2004) og Ot.prp. nr. 64 (2002-2003) År 2003 den 18. november holdtes Odelsting, hvor da ble gjort slikt vedtak til lov
Besl. O. nr. 10 (2003-2004) Odelstingsbeslutning nr. 10 Jf. Innst. O. nr. 16 (2003-2004) og Ot.prp. nr. 64 (2002-2003) År 2003 den 18. november holdtes Odelsting, hvor da ble gjort slikt vedtak til lov
Diabetes i svangerskapet
 Diabetes i svangerskapet Elisabeth Qvigstad overlege, dr.med Avdeling for endokrinologi, forebyggende medisin og sykelig overvekt Innhold Hvorfor opptrer diabetes i svangerskapet? Hvorfor oppfølging i
Diabetes i svangerskapet Elisabeth Qvigstad overlege, dr.med Avdeling for endokrinologi, forebyggende medisin og sykelig overvekt Innhold Hvorfor opptrer diabetes i svangerskapet? Hvorfor oppfølging i
Hurtigtesten som utføres per i dag. Åpent møte 7 januar 2008 Gentesting ved bryst- og eggstokkreft
 Hurtigtest egnet for formålet? Åpent møte 7 januar 2008 Gentesting ved bryst- og eggstokkreft Overlege dr philos Torunn Fiskerstrand Haukeland Universitetssykehus Hurtigtesten som utføres per i dag 23
Hurtigtest egnet for formålet? Åpent møte 7 januar 2008 Gentesting ved bryst- og eggstokkreft Overlege dr philos Torunn Fiskerstrand Haukeland Universitetssykehus Hurtigtesten som utføres per i dag 23
Gaute Langeland September 2016
 Gaute Langeland September 2016 Svak krone 10,4 10 9,6 9,2 8,8 8,4 EURNOK 8 7,6 7,2 6,8 3jan00 3jan02 3jan04 3jan06 3jan08 3jan10 3jan12 3jan14 3jan16 2 12.10.2016 Ikke helt tilfeldig 3 12.10.2016 Hvordan
Gaute Langeland September 2016 Svak krone 10,4 10 9,6 9,2 8,8 8,4 EURNOK 8 7,6 7,2 6,8 3jan00 3jan02 3jan04 3jan06 3jan08 3jan10 3jan12 3jan14 3jan16 2 12.10.2016 Ikke helt tilfeldig 3 12.10.2016 Hvordan
Urinprøve og urinstiks METODERAPPORT
 Urinprøve og urinstiks METODERAPPORT Formålet med prosedyren: Formålet med prosedyren er klart definert og avgrenset: Å øke kunnskapen hos helsearbeideren slik at urinstiks og urinprøver tas på en forsvarlig,
Urinprøve og urinstiks METODERAPPORT Formålet med prosedyren: Formålet med prosedyren er klart definert og avgrenset: Å øke kunnskapen hos helsearbeideren slik at urinstiks og urinprøver tas på en forsvarlig,
