Lungefysioterapeuter gjør det med pusten
|
|
|
- Charlotte Ragnhild Arnesen
- 9 år siden
- Visninger:
Transkript
1 Fysioterapeuten nr. 13/2000: Lungefysioterapeuter gjør det med pusten Sandra Gursli,Fysioterapeut, Ullevål sykehus. Å kunne påvirke pusten er grunnleggende i all lungefysioterapi. Denne artikkelen tar for seg fysioterapeutiske problemstillinger relatert til obstruktiv ventilasjonsforstyrrelse, i første rekke pustebesvær og sekretproblematikk. Obstruktive lungesykdommer Ved obstruktiv lungesykdom foreligger økt motstand for luftens passasje i luftveiene (1). Karakteristisk for obstruktive lungesykdommer er luftstrømshindring forårsaket av patofysiologiske prosesser i luftveiene. Det oppstår forsnevring av luftveiene som et resultat av bronkial obstruksjon - bronkokonstriksjon, ødem i slimhinnen eller økt sekretproduksjon - eller dynamisk luftveiskompresjon og kroniske arrforandringer. Forsnevringen får konsekvenser for lungefunksjonen i forhold til ventilasjon, gassutveksling og etter hvert eventuell respirasjonsregulering (2). Sykdommene preges av hyperinflasjon, eventuelt hyperreaktive luftveier, instabile luftveier og ventilasjons- og perfusjonsforstyrrelser. Til obstruktive lungesykdommer regnes i første rekke astma og kronisk obstruktiv lungesykdom som emfysem og kronisk bronkitt. Hos barn dreier det seg i hovedsak om obstruktiv bronkitt og astma bronkiale. I en utvidet oppfatning av kronisk obstruktive lungesykdommer kan også bronkiektasier regnes med (3). Cystisk fibrose og obliterativ bronkiolitt regnes vanligvis ikke med under kronisk obstruktive lungesykdommer (4). Felles for alle er imidlertid en obstruktiv ventilasjonsforstyrrelse med varierende grad av luftveismotstand, spesielt i forbindelse med ekspirasjonen. Klinisk foreligger fremfor alt et økt respirasjonsarbeid og pustebesvær, varierende grad av sekretproblematikk samt ineffektiv og anstrengende hoste. I tillegg kommer redusert almentilstand, anspenthet, engstelse og dårlig selvbilde (5). I den helhetlige behandlingen av kronisk lungesykdom inngår tiltak for å forebygge holdningsendring og ivareta og eventuelt bedre arbeidskapasiteten. Disse temaene blir ikke tatt opp videre her. Rasjonale for lungefysioterapi ved luftveisobstruksjon Lungefysioterapi har som mål å bidra til å redusere og/eller utsette konsekvensene av luftveisobstruksjonen, som ødeleggelse av luftveier og lungevev og fysiologiske forstyrrelser. Dette kan oppnås ved hjelp av: - Bedre sekretdrenasje som reduserer luftveismotstanden og bakteriemengden. Dermed dempes inflammatoriske stimuli og pasienten sikres bedre effekt av eventuelle medisiner (6). - Mer effektiv pusteteknikk som reduserer respirasjonsarbeidet. - Energiøkonomisering. - Egenmestring. Tiltak må tilpasses individuelt og ta utgangspunkt i en sammenfatning av anamnetiske opplysninger, kliniske undersøkelser, observasjoner og lungefunksjonsundersøkelser (7). Det er til enhver tid pasientens lungeproblemer og ikke diagnosen som er bestemmende for behandling og tiltak. Opplæring til egenmestring er spesielt viktig for pasienter med kronisk lungesykdom og en forutsetning for "compliance" i det lange løp (8). Valget av metode eller tilnærmingsmåte må stå i forhold til målet om egenmestring og sikre en effektiv, skånsom, selvstendiggjørende og motiverende behandling på kort og lang sikt (9). Problemstilling pustebesvær og økt respirasjonsarbeid Pustebesvær og sekretproblematikk opptrer ofte sammen. I disse tilfellene må alltid pustebesværet ivaretas først. Dette ivaretas ved ikke å stille for store krav til pasienten, som igjen kan forsterke et uheldig pustemønster og øke pustebesværet. Pasienter med pustebesvær er preget av overfladisk og rask respirasjon og bruk av aksessorisk respirasjonsmuskulatur i respirasjonsarbeidet. Utpusten er aktiv og forlenget, og pasientene opplever ulik grad av ekspiratorisk dyspné i hvile og i forbindelse med aktivitet. Lungene hyperinflateres, mellomgulvet avflates og det kan observeres inspiratoriske inndragninger. Fremmedlyder kan forekomme både under innpust og utpust. Respirasjonssvikt oppstår når pasienten får for lite oksygen og trenger oksygentilførsel. Når pasienten i tillegg har problemer med å kvitte seg med kullsyren og ikke lenger kan kompensere for dette med respiratorisk merarbeid, har pasienten behov for assistert ventilasjon. BIPAP, Bilevel Positive Airway Pressure, vil avlaste
2 respirasjonsmuskulaturen og bedre gassutvekslingen i perioder (4,10). I behandling og aktivitet vil det være behov for oksygentilførsel for å holde SaO2 over 90 prosent. Hvilestilling Respirasjonspåvirkning ved pustebesvær dreier seg om å snu pustemønsteret slik at pasienten reduserer pustearbeidet og bedrer ventilasjonen. Grunnlaget for et hensiktsmessig pustemønster må sikres før det stilles ytterligere krav til pasienten. Avgjørende i denne sammenhengen, er en funksjonell hvilestilling, som i akutte situasjoner muliggjør favorisering av aksessorisk respirasjonsmuskelarbeid. Hvilestillinger letter pusten for pasienten på grunn av en økning i den funksjonelle residualkapasiteten, FRC, med påfølgende utvidelse av bronkiene (11). Hvilestillinger muliggjør deretter avspenning av hjelpemuskulatur, skulderbue og øvre del av thorax slik at pustearbeidet kan flyttes til nedre thoraxhalvdel. Leppebremse For å redusere tendensen til dynamisk luftveiskollaps under ekspirasjonen og bedre ventilasjonen, påvirkes pustemønsteret ved hjelp av en dosert og prolongert leppebremse. Via gradvis lengre utpust og dypere innpust reduseres pustefrekvensen og respirasjonstidskvotienten forskyves til fordel for ekspirasjonsfasen (12). Pasienten får mer tid til ekspirasjonen og oppnår en slags økonomisering av respirasjonsarbeidet, med økt tidevolum, mindre oksygenforbruk og mindre dyspné som resultat. Prolongert leppebremse utført i hvilestilling aktiverer diafragma og bidrar til et mest mulig hensiktsmessig pustemønster i behandlingen. På denne måten vil pasientene kunne mestre episoder med pustebesvær. Problemstilling bronkial sekresjon og hypersekresjon Bronkialsekret vil variere når det gjelder lokalisasjon, mengde, farge og konsistens og kan i akutte tilfeller representere en mekanisk blokade. Pasientene har en tendens til anstrengende og uproduktiv hoste og har ofte lært seg å puste og hoste på en slik måte at de unngår hoste i størst mulig grad. Dette er viktig i sosiale sammenhenger men i behandlingen er en optimalisering av hosteknikken en forutsetning for effekt. Pasientene kan oppleve episoder med hemoptyser i form av blodstriper eller blodig oppspytt slik at behandlingen må modifiseres. Respirasjonspåvirkning ved lungedrenasje handler om å bruke pusten til å løsne, flytte og fjerne sekret fra perifere og sentrale luftveier. Verktøyet og de fysiologiske prinsippene for lungedrenasje er i hovedsak de samme, uavhengig av diagnose og alder, men tilnærmingsmåten vil variere. Resultater fra studier som er utført på voksne kan ikke uten videre overføres på barn (13). For spedbarn må det tas spesielle hensyn til strukturen og funksjonen i det respiratoriske systemet (14). Videre må det tas hensyn til tendensen til gastro-oesophageal reflux som kan foreligge ved stillingsendringer og drenasjestillinger (15,16). Pasientene har ofte behov for å relære grunnleggende pustemønstere som hvilepust og dype innpust med åpne luftveier under utpusten. Dette oppnås ved å lage en stum O, og innøves først i forbindelse med vanlig utpust før det kan overføres til støteteknikk. Hvilepust brukes i behandlingen for å roe ned og for å avdekke slimlyder ved munnen under innpusten. Dette sikrer gode forutsetninger for transporten av sekretet underveis i behandlingen. Drenasjebehovet kan defineres ved å sammenfatte funn fra anamnese, auskultasjon, HRCT, røntgen thorax og responsen på spesifikk og optimalisert behandling. Løsne og/eller deponere Dype innpust utvider luftveiene og lungevevet og øker lungevolumet. Dermed reekspanderes obstruerte områder, og luft kommer til bak sekretet. Draget utover øker med økende lungevolum og presser sekret i sentral retning (17). En platåpause på slutten av innpusten vil forsterke denne effekten og påvirke fordelingen av luften på en gunstig måte. På denne måten vil et økt tidevolum bidra til å løsne sekretet og/eller deponere inhalasjonsmedisiner. Hos barn brukes blåseleker og illustrasjoner for å lokke frem riktig pusteteknikk utfra gjeldende prinsipper. Økt lungevolum oppnås også ved bruk av PEP-maske (18,19). Flytte, kjenne etter, fjerne Forutsetningen for å fjerne sekret på en effektiv og skånsom måte er at det er tilstrekkelig mobilisert og transportert slik at hosten blir effektiv med minst mulig innsats. Dette innebærer at pasienten kan fjerne sekretet etter to - tre host uten anstrengende hosteanfall. Volumvariasjoner i forbindelse med innpust og utpust innebærer vekslende diameter i bronkiene som bidrar til at sekret flyttes oppover. Autogen drenasje, som beskrives i et senere avsnitt, kan flytte sekretet helt opp ved hjelp av dosert muskelaktivitet og lengde på utpusten. Støteteknikk kan flytte sekretet slik at det kan hostes opp. Ved å utløse hoste på lavere lungevolum får mange barn og voksne lettere tak i sekretet. Forskjellige blåseleker brukes bevisst hos barn for å forlenge utpusten og stimulere til hoste på lavere lungevolum (20). Bruk av lang utpust gir samme effekt hos større barn og voksne. Tilpasset informasjon om hvorfor behandling er viktig, er nødvendig (figur 1). Det er viktig å mestre en effektiv hosteteknikk i påvente av at støteteknikk eventuelt kan utgjøre et alternativ. Når støteteknikk skal innlæres vektlegges åpne luftveier og en stum "O" før dosert kraft legges på. Å
3 oppfordre til bruk av "kyllinger som slår med vingene" er lite hensiktsmessig fordi pasientene spenner seg og i praksis tar oppmerksomheten bort fra kvaliteten på støteteknikken. Enkelte barn og voksne med redusert hostekraft har effekt av hostestøtte koordinert med hosten. Hostestøtte gis ved hjelp av håndstøtte over sternum og eventuelt interskapulært (12). Enkelte pasienter vil ha redusert effekt av hoste og støteteknikk som følge av lungesykdommen. Den dynamiske kompresjonen som oppstår i forbindelse med forserte ekspiratoriske manøvre kan resultere i bronkial kollaps i stedet for å produsere en midlertidig økt luftstrøm som skal flytte sekretet i sentral retning. Pasientene vil ha behov for å lære hostekontroll og å dosere kraften og lengden på utpusten i forbindelse med hoste og støteteknikk. Når pasienten opplever at hosten ikke blir effektiv er det hensiktsmessig å stanse hosten for deretter å starte fra aktuelt lungevolum igjen. Drenasjemetoder, drenasjeteknikker og behandling Drenasjemetodene og drenasjeteknikkene har forskjellige virkninger og vil på ulike måter bidra til å drenere lunger og luftveier. De fleste baserer seg på endringer i lungevolum, ventilasjon, luftstrøm og trykk under innpust og utpust. Ved å bevisstgjøre bruk av egen pust oppnås det god innsikt i og kontroll av drenasjesituasjonene og langt på vei en effektiv lungedrenasje (21). Tilstrekkelig utprøving, riktig tilpasning og oppfølging er en forutsetning for effekt. Det samme er vektlegging av pauser for å kjenne etter og fjerne eventuelt sekret. Fysisk aktivitet Fysisk aktivitet er, for mange barn og voksne med sekretproblematikk, en viktig drenasjemetode, forutsatt at sekret fjernes i behandlingen (22-26). Fysisk aktivitet vil i andre sammenhenger være lite effektiv når det gjelder slimmobilisering og kan ikke erstatte annen lungefysioterapi (27). Fysisk aktivitet som drenasjemetode består av aktiviteter kombinert med pauser for å fjerne sekret. Behandlingen består av aldersadekvate aktiviteter for å øke ventilasjonen og bruk av spesifikk hosteteknikk for å løsne sekret. For å innøve effektiv hosteteknikk brukes blåseleker og blåseteknikker, eventuelt utført i hvilestilling. Noen pasienter kan drenere seg underveis i aktiviteten. Pasienter med hyperreaktive luftveier vil ofte, til tross for premedisinering, flytte og fjerne sekretet bedre i en behandling etter aktiviteten. Pasienter med mye sekret trenger å drenere seg før aktivitet, og aktiviteten har da som målsetting å ivareta arbeidskapasitet og arbeidstoleranse. Autogen drenasje Autogen drenasje er en drenasjemetode som bruker pusten både til å løsne, flytte og fjerne sekret ved å puste på forskjellig lungevolum, avhengig av om sekretet befinner seg i perifere eller sentrale deler av lungene. Det handler om å balansere kraften på utpusten slik at luftstrømmen får optimale betingelser for å kunne flytte sekretet. Drenasjen starter i teorien med inn- og utpust på lave lungevolum kombinert med sluttinspiratoriske pauser og balanserte ekspirasjoner. Dybden på innpusten økes etter hvert som sekretet samler seg, samtidig med at luftstrømmen under utpusten økes. Ved hjelp av lavdoserte ekspirasjoner oppnås optimal strømningshastighet og luftveiene komprimeres forsiktig mens sekretet flyttes oppover (28-31). Autogen drenasje er satt i system ved Zeepreventorium De Haan i Belgia (32). Metoden representerer ofte det mest effektive alternativet for pasienter med hypersekresjonsproblematikk og hyperreaktive luftveier. En modifisering av den originale metoden ble foretatt i Tyskland i 1984 (33,34). Modifiseringen består hovedsakelig i en justering av lungevolumet, slik at pasientene puster på høyere inspiratorisk lungevolum med varierende lengde på ekspirasjonen avhengig av hvor sekretet befinner seg i bronkialtreet. Lengden på ekspirasjonen avtar når sekretet når de store luftveiene. Aktiv syklus Aktiv syklus som drenasjemetode består i rendyrket form av tre pustemønstere eller pusteteknikker som veksler for å løsne, flytte og fjerne bronkialsekret (figur 2): - Hvilepust skal sikre kontinuerlig normalisering av pustemønsteret underveis i behandlingen. - Dype innpust, med eventuell platåpause, skal øke lungevolumet og ventilasjonen og løsne sekret. - Støteteknikk i form av doserte, forserte ekspirasjoner fra og til forskjellig lungevolum skal øke luftstrømmen og flytte sekret fra perifere og sentrale deler av luftveiene (35). Aktiv syklus kan modifiseres og kombineres med følgende tiltak relatert til pasientens behov og problemstillinger: - Hvilestillinger og spesifikke drenasjestillinger. - Manuell baning av pustebevegelsen for sikre et hensiktsmessig pustemønster. - Inspiratorisk platåpause for at luften bedre skal komme til bak obstruksjonen. - Leppebremse for å roe ned pustefrekvensen og gjenopprette hvilepusten i forhold til individuell utgangsfrekvens.
4 Motstand til luftstrømmen under ekspirasjonen oppnås blant annet med leppebremse og utstyr som PEP-maske og Flutter. Bruk av pusteteknisk utstyr bør være basert på aktuelle patofysiologiske problemstillinger. Det er viktig å mestre grunnleggende pustemønstre før drenasjeutstyr tas i bruk i behandlingen. I motsatt fall kan utstyret forsterke et uheldig pustemønster og virke fremmedgjørende på egen behandling (21). Lavtrykks-PEP Postitivt ekspiratorisk trykk, PEP, -maske innebærer å puste gjennom en maske som gir motstand til luftstrømmen under ekspirasjonen. Hensikten er å øke lungevolumet, FRC, midlertidig og løsne sekret. Dette oppnås via inspirasjoner på tidevolum-nivå og lett aktive, men ikke for lange, ekspirasjoner (18). PEP bidrar til å rense luftveiene for sekret ved å øke den funksjonelle residualkapasiteten, FRC og redusere luftstrømmen, slik at equal pressure point, EPP, flyttes proksimalt (36). Økt lungevolum øker det radiære draget fra omkringliggende alveoler slik at obstruerte lungedeler reekspanderes. Dette fører til mobilisering av sekretet og dermed bedre gassutveksling. Ved å øke lufttilførselen via kollateral ventilasjon kan atelektatiske områder rekrutteres. Ved hjelp av manometer tilpasses riktig motstandsstørrelse til den enkelte. Utprøvingen starter på tre millimeter og diameteren reduseres ved at motstanden økes gradvis til riktig størrelse er identifisert. PEP skal gi et stabilt trykk i midtre del av ekspirasjonen, et sted mellom centimeter vann. Samtidig skal forholdet mellom inspirasjonen og ekspirasjonen sikre at lungevolumet opprettholdes i en ratio på cirka en til tre (37,38). I praksis er det pustemønsteret som sikrer PEP-effekten, forutsatt at man har valgt riktig motstandsstørrelse. Et trykk på for eksempel 10/12/15 centimeter vann vil ofte være tilstrekkelig. For barn og kronisk lungesyke er ofte riktig motstandstørrelse en og en halv til to millimeter. Pasienter som trenger et alternativ til leppebremse, eller som bruker nesekateter i forbindelse med oksygenbehandling, vil ofte foretrekke munnstykke. Eventuelle forskjeller i trykk mellom maske og munnstykke tilskrives et utett system (39). Munnstykket representerer et alternativ dersom pasienten kan ivareta det pustemønsteret som er nødvendig for å oppnå PEP-effekt. Når munnstykket velges til kroniske lungepasienter er det hensiktsmessig å velge et system som kan rengjøres skikkelig. Høytrykks-PEP I høytrykks-pep arbeides det med trykk mellom 40 og 100 centimeter vann. Metoden egner seg spesielt for pasienter med instabile luftveier. I denne type PEP-behandling kombineres åtte til ti respirasjonssykluser, med forserte ekspirasjoner, fra høyt til lavt lungevolum gjennom masken, for å mobilisere og flytte sekret. Motstandsstørrelsen og trykket defineres individuelt ved hjelp av spirometer og fasong på flow-volum-kurven. I behandlingen er det viktig å sitte fremoverlent med albuer støttet på bord med eleverte skuldre for å beskytte lungetoppene (14,40,41). Flutter Flutter er formet som en kort pipe og inneholder en metallkule som gir motstand til luftstrømmen under ekspirasjonen. I tillegg til et økt og vekslende positivt trykk, produseres vekslende økt luftstrøm og intrapulmonale vibrasjoner. I motsetning til PEP-masken reduserer Flutteren lungevolumet midlertidig. Målet er å holde luftveiene åpne mens innestengt luft og sekret mobiliseres. Den stillingen på Flutteren som produserer mest vibrasjon i thorax, velges i behandlingen. Dype inspirasjoner med platåpauser etterfølges av en lett aktiv og lang ekspirasjon. På denne måten skapes det variasjoner i bronkienes diameter som bidrar til å løsne og flytte sekretet. I praksis varieres dypde på innpusten og lengden på utpusten for å unngå svimmelhet (42,43). Forutsetning for forplantning av vibrasjonene nedover i bronkialtreet er flate kinn og kondensfjerning av trakt og kule ved behov. Bruk av Flutter bør revurderes ved hyperreaktive luftveier dersom den øker hyperreaktiviteten til tross for premedisinering. Stillinger All lungedrenasje forutsetter gode utgangsstillinger som utgangspunkt for behandlingen, eller bruker stilling som verktøy i behandlingen. Ved siden av hvilestillinger skiller vi mellom stillingsendringer og spesifikke drenasjestillinger. I begrepet stillingsendringer regnes i første rekke stillinger for øvre og midtre thoraxavsnitt. Under vanlig respirasjon i sittende stilling vil mesteparten av volumet vi puster inn gå til basale lungedeler, fordi disse har høyere compliance enn apikale deler (36). Gjentatte stillingsendringer vil endre ventilasjonsdistribusjonen slik at sekretet løsner og hosterefleksen utløses (44). Det er spesielt verdifullt hos de minste. Kombinasjonen av hvilestilling og stillingsendring er hos mange en forutsetning for å kunne fjerne sekret underveis i forbindelse med aktivitet. Bruk av stillinger for nedre thoraxavsnitt må vurderes i forhold til risikoen for gastro-oesophageal reflux. Spesifikke drenasjestillinger kan ved hjelp av tyngdekraften fremme transporten av sekret fra bestemte segmenter ved å plassere aktuelle bronkier i vertikal stiling. Det foreligger imidlertid ikke tilstrekkelige data som dokumenterer effekten av slike stillinger (26,45). Spesifikke drenasjestillinger bør derfor begrenses til pasienter
5 der relativt mye sekret er lokalisert til bestemte områder i lungene, og i tilfeller hvor den mukociliære transporten er redusert. For å forsvare bruken av slike stillinger i behandlingen, bør responsen være god. Oksygenmetningen må i noen tilfeller vurderes. Manuelle teknikker Ulike studier har ikke ensartet klart å dokumentere effekten av manuelle teknikker (46) og det foreligger ikke tilstrekkelige data som kan forsvare en rutinemessig bruk av disse(45). Litteraturen er preget av inkonsistens og det er manglende definering og standardisering av frekvens, intensitet, varighet og lokalisasjon (47). Inhalasjon Bronkodilaterende og slimløsende medikamenter inhaleres enten via pulverinhalator, doseaerosol - spray - eller inhalasjonsvæske på forstøverapparat. Noen pasienter med hyperreaktive luftveier trenger inhalasjon av bronkodilaterende medikamenter før lungedrenasje. For pasienter som inhalerer bronkodilaterende og slimløsende medikamenter på forstøverapparat, bør inhalasjonen være en integrert del av behandlingen. Sideliggende stillinger vil, i tillegg til sittende stillinger, ivareta et hensiktsmessig pustemønster og bidra til best mulig deponering (12,48). Behandlingen legges opp slik at inhalasjonen veksler med teknikker for å flytte og fjerne sekret. Fysioterapeuten har en viktig rolle når det gjelder å observere og påvirke pustemønsteret og tilpasse det i forhold til leie, frekvens, lungevolum, ratio og muskelaktivitet. Pasienten veksler mellom hvilepust og dypt innpust med en platåpause på to til tre sekunder. Hvilepust kan for eksempel veksle med dypt innpust i et forhold på cirka fire til en. Ved pustebesvær kan dette være endret til et forhold på ti til en. Enkelte trenger å forlenge utpusten før de puster dypt inn for å sikre et hensiktsmessig pustemønster (figur 3). Forutsetningen for effekt, i betydningen fjerne sekret, er at inhalasjonsapparatet slås av med jevne mellomrom for å kjenne etter og eventuelt fjerne sekret, ofte gjentatte ganger, før inhalasjonen fortsetter. Antibiotika, steroider og pulmozym inhaleres etter lungedrenasjen. Individuell tilpasning og kombinasjoner Effekten av en behandling avhenger av riktig valg, tilpasning og utførelse relatert til pasientens behov. Drenasjebehovet defineres på bakgrunn av en eller flere prøvebehandlinger og responsen vurderes i forhold til hva vi kan forvente ut fra sykdomsfase og undersøkelser. Aktuelle drenasjemetoder og kombinasjoner tilpasses individuelt ut fra drenasjeeffekt og den enkeltes forutsetning. Det må prøves ut hva, hvordan og hvilke kombinasjoner som gir mest effektiv og skånsom lungedrenasje. Innlæring og automatisering er en forutsetning for mestring på sikt. Målet er at den enkelte skal bli mest mulig uavhengig av hjelp og kunne behandle seg selv i perioder. Individuelle vurderinger ligger til grunn for innholdet og varigheten av behandlingen. For noen vil innholdet variere med forskjellige behandlingssekvenser i løpet av dagen, og for andre vil innholdet variere med sykdomsfaser. Ved å la pasienten delta i vurderingen om det er aktuelt å løsne, flytte eller fjerne sekretet, gis pasienten muligheten for å lære dette selv. Erfaringsmessig er nok tid forutsetningen for å oppnå en god drenasjeeffekt. Det vil derfor, for mange pasienter, være viktigere med en behandling på inntil 60 minutter enn to behandlinger på 30 minutter hver. Spesielt i forhold til kronisk lungesykdom er det viktig å identifisere hva som er nok behandling til enhver tid. I samarbeid med pasienten og pårørende utarbeides det en individuell behandlingsplan med dagligs eller ukentlig programmer, og alternative programmer for dårligere perioder. Ved å foreta aktuelle justeringer etter hvert som forutsetninger og behov endres, unngås overbehandling og underbehandling. Utfordring Pasienter med obstruktiv ventilasjonsnedsettelse og kroniske lungesykdommer har ofte behov for behandling, opplæring og veiledning i et livsløpperspektiv. Hvis vi ønsker endring i retning av større selvstendighet og egenmestring må vi velge arbeidsmodeller, verktøy og tilnærmingsmåter som muliggjør dette. Forutsetningen for økt livskvalitet, er at pasienten opplever at behandlingen fungerer i det daglige og bidrar til bedre pust, mindre hoste og bedre funksjon. Referanser 1. Hansen G, Andrew A, Bjermer I, Brørs O, Fjellbirkeland L, Johansen B, Langhammer A, Mælumshagen G, Nguyen KN, Røyset P:Retningslinjer for utredning og behandling av kronisk obstruktiv lungesykdom. Tidsskr Nor Lægeforening 1995, 115, Tammeling GJ, Quanjer PH: Contours of Breathing 1+2. Boehringer & Ingelheim, Leiden University, 1983/ Giæver P: Obstruktive lungesykdommer. Student materiale American Thoracic Society: Standards for the diagnosis and care of patients with chronic obstructive
6 pulmonary disease. Am J Respir Crit Care Med 1995, 152, Olseni Lone: Sjukgymnastisk behandling och pasientutbildning av patienter med obstruktiva lungsjukdomar. Socialmedicinsk tidskrift 1994, Zach MS: Lung disease in cystic fibrosis - an updated concept. Pediatr Pulmonol 1990, 8, Mengshoel AM: Dokumentasjon av klinisk praksis i fysioterapi. Fysioterapeuten 1996, 63(4), Petro W: Management des Asthma Bronchiale - Was ist neu und was ist offen? Atemw Lungenkrkh 1996, 22(1), Norske Fysioterapeuters Forbund. Standard i lungefysioterapi til pasienter med cystisk fibrose Yankasas JR: Assisted Ventilation. IACFA, 1998, 54, Cegla UH: Physiotherapie bei obstruktiven Atemwegserkrankungen. Pneumologie 1990, 44, Brocke M, Berdel D, Ehrenberg H: Atemtherapie fur Sauglinge und Kinder mit Asthma Bronchiale oder obstruktiver Bronchitis. München, Pflaum Verlag, Karlberg E: Barn och andningsvård. Sjukgymnasten 1989, nr9, Oberwaldner B: Physiotherapy for airway clearance in paediatrics. Eur Respir J 2000, 15, Button B, Heine RG med flere: Postural drainage and gastro-oesophageal reflux in infants with cystic fibrosis. Archives of Disease in Childhood 1997, 76, Button B: The uniqueness of the immature infant: Respiratory and gastric systems - their interactions with each other and physiotherapy. IPG/CF Instructors cource, Stockholm Webber BA, Pryor JA: Physiotherapy for Respiratory and Cardiac Problems. Edinburgh, Churchill Livingstone, Andersen JB, Falk M: Chest Physiotherapy in the Pediatric Age Group. Respiratory care 1991, 36, Andersen JB, Falk M: Positive expiratory pressure (PEP) mask. I: Pryor JA: Respiratory care. Edinburgh, Churchill Livingstone, Gursli S: Lungefysioterapi. CF- permen, Norsk Forening for Cystisk Fibrose, Gursli S: Lungefysioterapi. Aktuell kunnskap og tanker om fremtiden. Norsk Forening for Cystisk Fibrose, 1998, Gursli.S: Fysioterapi, behandling og oppfølging. Fysioterapeuten 1991, 58(6), Gursli.S: Lungefysioterapi ved cystisk fibrose. Tidsskrift for Den Norske Lægeforening, 1991, 6, Lannefors L: Andningsgymnastik før patienter med cystisk fibros eller med andra hypersekresjonsproblem. Sjukgymnasten 1993, Lannefors L: Physical exercise. I: Physiotherapy in the treatment of cystic fibrosis. IPG/CF, 1995, Houtmeyers E, Gosselink R, Gayan-Ramirez G, Decramer M: Regulation of mucoliliary clearance in health and disease. Eur Respir J 1999, 13, Olseni L: Evaluation of mucus transport in human airways with special reference to physiotherapy. Sjukgymnasten 1993, 9, Kraemer R, Zumbuhl C, Rudeberg A, Lentze MJ, Chevaillier J: Autogene drainage bei patienten mit Zystischer Fibrose. Pædiat prax 1986, 33, Schøni MH: Autogenic drainage. A modern approach to Physiotherapy in cystic fibrosis. Journal of the Royal Society of Medicine 1989, 82(16), Chevaillier J: Autogenic drainage. I: Physiotherapy in the treatment of cystic fibrosis. IPG/CF- 95, Chevaillier J: Autogenic drainage. The Zeepreventorium way. Upublisert materiale. Stockholm Gursli S: Autogen drenasje med Jean Chevaillier. CF-bladet 1995, 4, David A: Autogenic drainage. CF- NEWS 1990, Kieselmann R: Modified Autogenic drainage. I: Physiotherapy in the treatment of cystic fibrosis. Andre utgave. IPG/CF 1995, Pryor JA: Physiotherapy for Airway Clearance in adults. Eur Respir J 1999; 14, Ericsson L: Pulmonary physiology relevant to chest physiotherapy. Symposia. XIITH International Cystic Fibrosis Congress, Israel, 1996, Hardy KA: A review of Airway Clearance. New techniques, Indications and Recommendations. Respiratory Care 1994, 39, Mahlmeister MJ med flere: Positive expiratory pressure mask therapy: Theoretical and practical considerations and a review of the literature. Respir Care 1991, 36, Poulsgaard IJ, Fredriksen RO: PEP-maske og PEP-fløyte. Danske fysioterapeuter 1994, 11, Oberwaldner B, Evans JC, Zach MS: Forced expirations against a variable resistance. A new chest physiotherapy method in cystic fibrosis. Pediatric Pulmonology 1986, 2, Oberwaldner B: High Pressure PEP. I: Physiotherapy in the treatment of cystic fibrosis. IPG/CF, 1995, Althaus P: Flutter. I: Physiotherapy in the treatment of cystic fibrosis. IPG/CF Althaus P: Flutter. Upublisert materiale. Instruktørkurs IPG/CF, Stockholm, Ingwersen U, Andersen JB: Rationel lungefysioterapi. København, Munksgaard, van der Schans CP, Postma DS, Koeter GH, Rubin BK: Physiotherapy and bronchial mucus transport. Eur
7 Respir J 1999, 13, Sutton DP: Chest Physiotherapy. Time for reappraisal. Br J Dis chest 1988, 82, Starr JA: Manual Techniques of Chest Physiotherapy and Airway Clearance Techniques. I: Zadai CC: Pulmonary Management in Physical Therapy. New York, Churchill Livingstone, Lannefors L, Lindoff B: Nebulisering. Draco lækemedel AB, Lund Klinisk eksempel Eksempelet tar for seg en voksen pasient med diagnosen cystisk fibrose med pustebesvær og sekretproblematikk. Pasienten har alvorlig obstruksjonsgrad og respirasjonssvikt på grunn av lungeinfeksjon og sekretstagnasjon. Allmenntilstand, arbeidstoleranse og funksjonsnivå er sterkt redusert. Pasienten er engstelig og anspent. Undersøkelser Anamnestiske opplysninger Pasienten gir uttrykk for at hovedproblemet ved siden av pustebesværet er anstrengende og uproduktiv hoste og hosteanfall. Sovestilling er ofte sideliggende noe hevet på venstre side, sideliggende flatt høyre side eller sittende bakoverlent i seng. Tidligere behandlingsopplegg har bestått av inhalasjon, PEP-maske og sporadisk trening. Kliniske undersøkelser og observasjoner Respirasjon: Pasienten har pustebesvær og økt respirasjonsarbeid med uttrøttet respirasjonsmuskulatur. Pasienten stenger øvre luftveier under utpusten. Bronkialsekret: Auskultasjon avdekker knatrelyder hovedsakelig lokalisert til bakre del av begge overlapper og basalt dorsalt høyre lunge. Det foreligger ineffektiv støteteknikk og ukontrollert hoste med hosteanfall. Pasienten har ikke effekt av støteteknikk på grunn av bronkial hyperreaktivitet. Lungefunksjonsundersøkelser Billeddiagnostikk avdekker: Bronkiektasier i alle lungeavsnitt, fibrose og hyperinflasjon. Spirometri: FEV1=.950l. 22 prosent av forventet. Blodgasser: Uttalt hypoxemi og redusert oksygenmetning, SaO2 på 85 prosent. Fysioterapeutiske problemstillinger Pustebesvær Respirasjonsleiet er høykostalt med inspiratorisk hjelpemuskulatur og ekspiratorisk bukmuskulatur. Respirasjonsfrekvensen er økt og pasienten puster overfladisk inn og forlenget ut. Bronkial (hyper)sekresjon Pasienten hadde ifølge CT-thorax og auskultasjon i hovedsak sekret lokalisert til overlappenes bakre deler og dorsalt, basalt høyre lunge. I utgangspunktet forelå det mye og relativt løst sekret og hovedvekten ble derfor lagt på å flytte og fjerne sekret fra sentrale og perifere luftveier. Pasienten stengte delvis de øvre luftveiene under utpusten og i forbindelse med støteteknikk og hoste. Hosten ble utløst på høye lungevolum og resulterte ofte i anstrengende og uproduktive hosteanfall. På grunn av den økte frekvensen er hosten ineffektiv. Luftveiene reagerer på rask pust og hoste med økt obstruksjon. Hovedproblemet er pustebesvær og hypersekresjon med sekretstagnasjon. I tillegg foreligger det hyperreaktive luftveier og instabile luftveier. Mål for behandling på kort og lang sikt Redusere pustearbeidet og øke tidevolumet. Optimalisere behandlingen og bidra til en effektiv og skånsom, selvstendiggjørende og motiverende lungedrenasje. Ivareta og bedre arbeidstoleranse og bevegelighet i thorax og columna Aktuelle behandlingstiltak og kombinasjoner Den medisinske behandlingen bestod av antibiotika, prednisolon, inhalasjoner, oksygen og ernæringstilskudd. Assistert ventilasjon i form av BIPAP, bi level positive airway pressure, ble tatt i bruk for å økonomisere med respirasjonsarbeidet og avlaste respirasjonsmuskulaturen parallelt med behandlingen. Respirasjonspåvirkning og lungedrenasje Pasienten brukte en kombinasjon av inhalasjon, modifisert autogen drenasje og hosteteknikk i hvilestillinger og spesifikke drenasjestillinger. Pasienten trenger i første rekke hjelp til å økonomisere med pusten og respirasjonsarbeidet. Det betyr at pasienten hele tiden må gis anledning til å returnere til utgangsfrekvensen etter et dypt innpust eller hoste. Indirekte og direkte pusteøvelser med armstrekk er et eksempel på tiltak som vil forsterke et uheldig
8 pustemønster. Økonomisering betyr i dette tilfellet også å gi drikke med sugerør mens pasienten blir liggende i hvilestilling. På grunn av pustebesværet og stor grad av engstelse er fremoverlent hvilestilling i seng med bøyd fotende og underarmstøtte på "astmabord" eller på lår kombinert med dosert og prolongert leppebremse aktuelt. Samtidig ble proprioseptiv stimulering tatt i bruk for å stimulere til et hensiktsmessig respirasjonsleie og sikre avspent skulderbue og for å redusere spenning. Ved å forlenge utpusten gradvis fikk diafragma bedre arbeidsbetingelser slik at et basalt respirasjonsleie ble mulig. Pusten ble langsommere og innpusten dypere. Bronkodilaterende og slimløsende medikamenter ble inhalert via forstøver. Pustemønsteret ble påvirket til en veksling mellom pasientens utgangsfrekvens og et dypt innpust i et forhold på cirka 12 til 1. For å unngå unødig bruk av hjelpemuskulatur under den dype inspirasjonen ble pasienten bedt om å blåse rolig ut gjennom munnstykket for å aktivere diafragma til innpust. Etter å ha vært gjennom cirka fire dypere innpust på denne måten ble inhalasjonsapparatet slått av for å flytte og fjerne sekretet, eventuelt gjentatte ganger, før inhalasjonen fortsatte. Pasienten hadde liten eller ingen effekt av støteteknikk på grunn av hyperreaktive luftveier. Modifisert autogen drenasje ble tilpasset til pasientens pustemønster for å flytte sekretet ved hjelp av pusten, før spesifikk hosteteknikk. Ved å initiere hoste på lavere lungevolum fikk pasienten tak i sekretet slik at det var mulig å hoste det opp uten hosteanfall. Pasienten lærte å stykke opp hosten når den ikke ble effektiv etter to- tre host for å få igjen kontrollen før den ble startet på nytt. Hostekontroll ble innlært ved å hoste mot lukket munn og ved å bruke dosert leppebremse og små lungevolum for å unngå hosteanfall. Pasienten lærte å brukte leppebremse for å sikre hvilepust under behandlingen. Åpne luftveier under utpusten ble sikret ved å lage en stum O-lyd. Hvilepust med åpne luftveier avdekket dessuten slimlyder ved munnen under innpusten og ble brukt for å skape forutsetningene for en optimal transport og drenasje. Med avtagende pustebesvær ble sideliggende hvilestillinger og spesifikke stillinger i større grad tatt i bruk i behandlingen. Det ble brukt tid på å finne virksomme stillinger og å roe ned. Inhalasjon i sideliggende stillinger sikret bedre pustemønster, endring i regional ventilasjon og økt deponering av medikamentene. Sideliggende hvilestilling noe hevet på høyre side sammenfalt med spesifikk drenasjestilling for venstre overlapp bakre del. Sideliggende hvilestilling flatt på venstre side sammenfalt med spesifikk drenasjestilling for bakre del av høyre overlapp. Pasientens sovestilling indikerte at pasienten unngikk drenasjeeffekt ved å ligge motsatt av dette mønsteret. Spesifikk stilling for basale del av høyre lunge ble ikke vurdert på grunn av pustebesvær og tendens til fall i oksygenmetning. Arbeidstoleranse og bevegelighet Pasienten hadde funksjonstrening med 5 liter oksygen vekselvis med hvilestillinger og leppebremse. Pusten ble tilpasset i et individuelt mønster i forbindelse med trappegang, og innøvd slik at pasienten mestret dette til daglig. Vurdering og oppsummering Eksempelet viser en systematisk tilnærming i forhold til pasientens problemer, ressurser og individspesifikke behov. Pasienten var preget av pustebesvær og et stort udekket drenasjebehov med fravær av effektive og skånsomme teknikker til å flytte og fjerne sekretet. Det ble valgt metoder og teknikker som sikret deltakelse og kvalitetskriterier til behandling på kort og lang sikt. Ved å la pasienten få delta i vurderingen om han skal løsne, flytte og/eller fjerne sekret underveis ble pasienten bevisst på hva som var riktig valg til enhver tid. Pasienten lærte å kontrollere pustebesvær og å behandle seg selv på en effektiv og skånsom måte i motsetning til tidligere. I løpet av en times behandling fjernet pasienten over 30 milliliter bronkialsekret. I dag er pasienten i en stabil fase og utfører egenbehandling i en time to ganger daglig. I tillegg har han daglig funksjonstrening i form av trening på ergometersykkel med fem liter oksygentilførsel, ukentlig styrketrening og spesifikk mobilisering og tøyninger hos manuell terapeut. To ganger per uke blir han fulgt opp av lokal fysioterapeut.
LUNGEFYSIOTERAPI VED CF
 LUNGEFYSIOTERAPI VED CF Avd. ledende fysioterapeut, NSCF Sandra Gursli INNHOLD Lungefysioterapi en hjørnestein i behandlingen ved CF..2 Lungene og luftveiene.2 Hvordan CF kan påvirke lungene..4 Lungefysioterapi.5
LUNGEFYSIOTERAPI VED CF Avd. ledende fysioterapeut, NSCF Sandra Gursli INNHOLD Lungefysioterapi en hjørnestein i behandlingen ved CF..2 Lungene og luftveiene.2 Hvordan CF kan påvirke lungene..4 Lungefysioterapi.5
PASIENTINFORMASJON FRA SYKEHUSET INNLANDET HF: Veiledning til deg som har. kronisk lungesykdom. fysioterapi
 PASIENTINFORMASJON FRA SYKEHUSET INNLANDET HF: Veiledning til deg som har kronisk lungesykdom fysioterapi Kronisk lungesykdom Pusteøvelser Sitt godt i en stol med høy ryggstøtte og senk skuldrene Legg
PASIENTINFORMASJON FRA SYKEHUSET INNLANDET HF: Veiledning til deg som har kronisk lungesykdom fysioterapi Kronisk lungesykdom Pusteøvelser Sitt godt i en stol med høy ryggstøtte og senk skuldrene Legg
Sandra Gursli Spesialist i hjerte - og lungefysioterapi, MSc Norsk senter for cystisk fibrose Oslo Universitetssykehus
 Lungefysioterapi prinsipper og arbeidsmåter Sandra Gursli Spesialist i hjerte - og lungefysioterapi, MSc Norsk senter for cystisk fibrose Oslo Universitetssykehus sangur@ous-hf.no Hva er lungefysioterapi?
Lungefysioterapi prinsipper og arbeidsmåter Sandra Gursli Spesialist i hjerte - og lungefysioterapi, MSc Norsk senter for cystisk fibrose Oslo Universitetssykehus sangur@ous-hf.no Hva er lungefysioterapi?
06.06.2016. Pusten. Dyspné (tung pust) Diafragma. Åse Steine Fysioterapeut Lungeavdelingens rehabiliteringsenhet, HUS
 PUSTETEKNIKK OG TRENING FOR PERSONER MED KOLS OG LANGTIDSOKSYGENBEHANDLING Åse Steine Fysioterapeut Lungeavdelingens rehabiliteringsenhet, HUS Pusten Automatisk og viljestyrt Mengde luft avhengig av behov,
PUSTETEKNIKK OG TRENING FOR PERSONER MED KOLS OG LANGTIDSOKSYGENBEHANDLING Åse Steine Fysioterapeut Lungeavdelingens rehabiliteringsenhet, HUS Pusten Automatisk og viljestyrt Mengde luft avhengig av behov,
Respirasjonstrening med mange bruksmuligheter
 Respirasjonstrening med mange bruksmuligheter Respirasjonstrening på en enkel, effektiv og målbar måte Ett grensesnitt, flere muligheter Pep/Rmt er en enkel og veldokumentert metode for respirasjonstrening,
Respirasjonstrening med mange bruksmuligheter Respirasjonstrening på en enkel, effektiv og målbar måte Ett grensesnitt, flere muligheter Pep/Rmt er en enkel og veldokumentert metode for respirasjonstrening,
Kapittel 13 Rettigheter i skolen for barn og unge med cystisk fibrose
 Kapittel 1 Cystisk fibrose (CF) Kapittel 2 Arv og cystisk fibrose Kapittel 3 Behandling av luftveiene ved cystisk fibrose Kapittel 4 Lungefysioterapi Kapittel 5 Fordøyelsesproblemer ved CF Kapittel 6 Mat
Kapittel 1 Cystisk fibrose (CF) Kapittel 2 Arv og cystisk fibrose Kapittel 3 Behandling av luftveiene ved cystisk fibrose Kapittel 4 Lungefysioterapi Kapittel 5 Fordøyelsesproblemer ved CF Kapittel 6 Mat
Fysioterapi til lungekreftpasienten. May-Britt Asp Spesialist i onkologisk fysioterapi
 Fysioterapi til lungekreftpasienten May-Britt Asp Spesialist i onkologisk fysioterapi Bakgrunnskunnskap Medisinsk diagnose, sykehistorie og tidligere/ pågående behandling. Pasientens allmenntilstand og
Fysioterapi til lungekreftpasienten May-Britt Asp Spesialist i onkologisk fysioterapi Bakgrunnskunnskap Medisinsk diagnose, sykehistorie og tidligere/ pågående behandling. Pasientens allmenntilstand og
CPAP ved respirasjonssvikt
 CPAP ved respirasjonssvikt Luftveiene omfatter Øvre luftvei omfatter: nese, munn og svelg. Har som oppgave årense luften for partikler større enn 5my. Nedre luftveier omfatter: luftrøret Trachea, bronkiene
CPAP ved respirasjonssvikt Luftveiene omfatter Øvre luftvei omfatter: nese, munn og svelg. Har som oppgave årense luften for partikler større enn 5my. Nedre luftveier omfatter: luftrøret Trachea, bronkiene
11.02.2013. Non Invasiv Ventilasjon NIV: Invasiv ventilasjon. Overtrykksventilering. Tiina Andersen NKH 1. NIV og hostemaskin
 NIV og hostemaskin Eksempler på hvordan disse kan benyttes i lungefysioterapi? Tiina Andersen Spesialfysioterapeut MSc Nasjonalt kompetansetjeneste for hjemmerespiratorbehandling / Haukeland Universitetssykehus
NIV og hostemaskin Eksempler på hvordan disse kan benyttes i lungefysioterapi? Tiina Andersen Spesialfysioterapeut MSc Nasjonalt kompetansetjeneste for hjemmerespiratorbehandling / Haukeland Universitetssykehus
KOLS. Overlege Øystein Almås
 KOLS Overlege Øystein Almås KOLS Samlebegrep for sykdommer der luftveismotstanden ikke er fullt reversibel, vanligvis progredierende, og assosiert med en abnorm inflammatorisk respons på skadelige partikler
KOLS Overlege Øystein Almås KOLS Samlebegrep for sykdommer der luftveismotstanden ikke er fullt reversibel, vanligvis progredierende, og assosiert med en abnorm inflammatorisk respons på skadelige partikler
Bruk av respiratoriske hjelpemidler på intensiv PEP og PEEP
 Bruk av respiratoriske hjelpemidler på intensiv PEP og PEEP Spesialfysioterapeut Sarah Wilberg 2011 Pasientgruppene jeg forholder meg til i denne forelesning Sykehus pasienter som ikke har alvorlige kroniske
Bruk av respiratoriske hjelpemidler på intensiv PEP og PEEP Spesialfysioterapeut Sarah Wilberg 2011 Pasientgruppene jeg forholder meg til i denne forelesning Sykehus pasienter som ikke har alvorlige kroniske
Sykepleie; Respirasjon Teori og praktiske øvelser VEDLEGG 2 UNDERVISNINGSNOTAT
 Sykepleie; Respirasjon Teori og praktiske øvelser Respirasjonsorganene: Nedre luftveier/lungene: Lungene: Respirasjon Styres fra respirasjonssenteret i den forlengede margen Frekvensen styres fra nerveceller
Sykepleie; Respirasjon Teori og praktiske øvelser Respirasjonsorganene: Nedre luftveier/lungene: Lungene: Respirasjon Styres fra respirasjonssenteret i den forlengede margen Frekvensen styres fra nerveceller
KOLS KRONISK OBSTRUKTIV LUNGESYKDOM
 KOLS KRONISK OBSTRUKTIV LUNGESYKDOM SYKDOMSUTVIKLING AKUTTE FORVERRINGER- SYKEHUSINNLEGGELSE OBSERVASJON OG TILTAK VED AKUTTE FORVERRINGER MED FOKUS PÅP SYKEPLEIEPRAKSISS HVA ER KOLS DEFINISJON KOLS er
KOLS KRONISK OBSTRUKTIV LUNGESYKDOM SYKDOMSUTVIKLING AKUTTE FORVERRINGER- SYKEHUSINNLEGGELSE OBSERVASJON OG TILTAK VED AKUTTE FORVERRINGER MED FOKUS PÅP SYKEPLEIEPRAKSISS HVA ER KOLS DEFINISJON KOLS er
Råd og tips ved lungesykdom. Lungefysioterapi
 Råd og tips ved lungesykdom Lungefysioterapi SØ - 108113 Utarbeidet av fysioterapiavdelingen Revidert januar 2015 Innhold Hvorfor fysioterapi? 3 Aktivitet og tungpust 3 Leppepust 3 Hvorfor fysioterapi?
Råd og tips ved lungesykdom Lungefysioterapi SØ - 108113 Utarbeidet av fysioterapiavdelingen Revidert januar 2015 Innhold Hvorfor fysioterapi? 3 Aktivitet og tungpust 3 Leppepust 3 Hvorfor fysioterapi?
En veldokumentert behandling. for pasienter med akutt eller kronisk obstruktiv lungelidelse og postoperative komplikasjoner
 En veldokumentert behandling for pasienter med akutt eller kronisk obstruktiv lungelidelse og postoperative komplikasjoner PEP-Instruksjon for leger og fysioterapeuter PEP Positive Expiratory Pressure
En veldokumentert behandling for pasienter med akutt eller kronisk obstruktiv lungelidelse og postoperative komplikasjoner PEP-Instruksjon for leger og fysioterapeuter PEP Positive Expiratory Pressure
Kronisk obstruktiv lungesykdom(kols)
 Kronisk obstruktiv lungesykdom(kols) Bakgrunn Kols er et folkehelseproblem, og forekomsten er økende både i Norge og i resten av verden Siste 40 år er dødelighet av koronar hjertesykdom halvert, mens dødeligheten
Kronisk obstruktiv lungesykdom(kols) Bakgrunn Kols er et folkehelseproblem, og forekomsten er økende både i Norge og i resten av verden Siste 40 år er dødelighet av koronar hjertesykdom halvert, mens dødeligheten
Pusteteknikk og stillinger som letter tungpust. Å leve med tungpust 2
 Pusteteknikk og stillinger som letter tungpust Å leve med tungpust 2 Pusteteknikk og stillinger som letter tungpust Denne informasjonen er laget for å hjelpe deg å håndtere stabil langvarig tungpust. Hvis
Pusteteknikk og stillinger som letter tungpust Å leve med tungpust 2 Pusteteknikk og stillinger som letter tungpust Denne informasjonen er laget for å hjelpe deg å håndtere stabil langvarig tungpust. Hvis
Fysiologi. Respirasjonssystemet. Respirasjonssystemet (del I) Del I: Del II:
 Respirasjonssystemet Fysiologi Respirasjonssystemet Del I: Oppbygning og funksjon Lungenes ventilasjon Gassutveksling i lungene/vev Lungevolumer/lungekapasitet A. Rustan FRM3030 2007 Del II: Transport
Respirasjonssystemet Fysiologi Respirasjonssystemet Del I: Oppbygning og funksjon Lungenes ventilasjon Gassutveksling i lungene/vev Lungevolumer/lungekapasitet A. Rustan FRM3030 2007 Del II: Transport
Astma, KOLS og hjertesvikt Likheter og forskjeller. Kari Tau Strand Oanes Stavanger Medisinske Senter Spesialist i allmennmedisin
 Astma, KOLS og hjertesvikt Likheter og forskjeller Kari Tau Strand Oanes Stavanger Medisinske Senter Spesialist i allmennmedisin Astma, KOLS, hjertesvikt Er dette en utfordring? Har disse tilstandene noe
Astma, KOLS og hjertesvikt Likheter og forskjeller Kari Tau Strand Oanes Stavanger Medisinske Senter Spesialist i allmennmedisin Astma, KOLS, hjertesvikt Er dette en utfordring? Har disse tilstandene noe
SPIROMETRI I ALLMENNPRAKSIS. Lungedagene 2012. Knut Weisser Lind/Anita Jakobsen
 SPIROMETRI I ALLMENNPRAKSIS Lungedagene 2012 Knut Weisser Lind/Anita Jakobsen HVORFOR SKAL VI KUNNE DETTE Riktig diagnose: ASTMA eller KOLS? Riktig behandling og så krever også myndighetene det.. Har legekontorene
SPIROMETRI I ALLMENNPRAKSIS Lungedagene 2012 Knut Weisser Lind/Anita Jakobsen HVORFOR SKAL VI KUNNE DETTE Riktig diagnose: ASTMA eller KOLS? Riktig behandling og så krever også myndighetene det.. Har legekontorene
Pusteteknikk og stillinger som letter tung pust. Å leve med tungpust 2
 Pusteteknikk og stillinger som letter tung pust Å leve med tungpust 2 Pusteteknikk og stillinger som letter tung pust Denne informasjonen er laget for å hjelpe deg å håndtere tung pust. Hvis pusten er
Pusteteknikk og stillinger som letter tung pust Å leve med tungpust 2 Pusteteknikk og stillinger som letter tung pust Denne informasjonen er laget for å hjelpe deg å håndtere tung pust. Hvis pusten er
KOLS Forverring. 05.06.14 Inger-Alice Naley Ås Lungesykepleier Medisinsk lungeavdeling SSHF, Kristiansand
 KOLS Forverring 05.06.14 Inger-Alice Naley Ås Lungesykepleier Medisinsk lungeavdeling SSHF, Kristiansand Kronisk Obstruktiv LungeSykdom Kronisk obstruktiv bronkitt Emfysem Oftest en kombinasjon Hentet
KOLS Forverring 05.06.14 Inger-Alice Naley Ås Lungesykepleier Medisinsk lungeavdeling SSHF, Kristiansand Kronisk Obstruktiv LungeSykdom Kronisk obstruktiv bronkitt Emfysem Oftest en kombinasjon Hentet
SPIROMETRI I ALLMENNPRAKSIS
 LUNGEDAGENE 2014 SPIROMETRI I ALLMENNPRAKSIS Kari Tau Strand Oanes, spesialist i allmennmedisin Stavanger Medisinske Senter Spirometri En pustetest som utreder lungefunksjon Betydning for behandling Nødvendig
LUNGEDAGENE 2014 SPIROMETRI I ALLMENNPRAKSIS Kari Tau Strand Oanes, spesialist i allmennmedisin Stavanger Medisinske Senter Spirometri En pustetest som utreder lungefunksjon Betydning for behandling Nødvendig
Lungefysioterapi virksomme behandlingssløyfer
 Lungefysioterapi virksomme behandlingssløyfer Sandra Gursli Spesialist i hjerte - og lungefysioterapi, MSc Norsk senter for cystisk fibrose Oslo Universitetssykehus sangur@ous-hf.no Strategier for helsetjenesten
Lungefysioterapi virksomme behandlingssløyfer Sandra Gursli Spesialist i hjerte - og lungefysioterapi, MSc Norsk senter for cystisk fibrose Oslo Universitetssykehus sangur@ous-hf.no Strategier for helsetjenesten
Astma- og KOLS-skole. Fysioterapeutens informasjon og råd ved behandling av obstruktiv lungesykdom.
 Astma- og KOLS-skole Fysioterapeutens informasjon og råd ved behandling av obstruktiv lungesykdom. Innhold Pusteorganets inndeling Anatomi Fysiologi Patofysiologi side 2-4 side 5-6 side 7 Øvre luftveier
Astma- og KOLS-skole Fysioterapeutens informasjon og råd ved behandling av obstruktiv lungesykdom. Innhold Pusteorganets inndeling Anatomi Fysiologi Patofysiologi side 2-4 side 5-6 side 7 Øvre luftveier
Respirasjonssvikt Solstrand 26.05.15. Karin Stang Volden Spesialist i indremedisin og lungesykdommer Spesialistsenteret på Straume
 Respirasjonssvikt Solstrand 26.05.15 Karin Stang Volden Spesialist i indremedisin og lungesykdommer Spesialistsenteret på Straume Definisjoner Årsaker til respirasjonssvikt Respirasjonssvikt og langtidsoksygenbehandling:
Respirasjonssvikt Solstrand 26.05.15 Karin Stang Volden Spesialist i indremedisin og lungesykdommer Spesialistsenteret på Straume Definisjoner Årsaker til respirasjonssvikt Respirasjonssvikt og langtidsoksygenbehandling:
Astma-Kols-Hjertesvikt Likheter og forskjeller
 Astma-Kols-Hjertesvikt Likheter og forskjeller Kristian Jong Høines Fastlege Tananger Legesenter Astma, KOLS, hjertesvikt Astma, KOLS, hjertesvikt Er dette en utfordring? Astma, KOLS, hjertesvikt Er dette
Astma-Kols-Hjertesvikt Likheter og forskjeller Kristian Jong Høines Fastlege Tananger Legesenter Astma, KOLS, hjertesvikt Astma, KOLS, hjertesvikt Er dette en utfordring? Astma, KOLS, hjertesvikt Er dette
ASTMA HOS BARN H Å V A R D T R Ø N N E S, O V E R L E G E, P H. D. B A R N E K L I N I K K E N I B E R G E N. Lungesykdommer, Solstrand, 25.05.
 ASTMA HOS BARN H Å V A R D T R Ø N N E S, O V E R L E G E, P H. D. B A R N E K L I N I K K E N I B E R G E N Lungesykdommer, Solstrand, 25.05.15 DAGENS PLAN Diagnostikk og behandling av astma Supplerende
ASTMA HOS BARN H Å V A R D T R Ø N N E S, O V E R L E G E, P H. D. B A R N E K L I N I K K E N I B E R G E N Lungesykdommer, Solstrand, 25.05.15 DAGENS PLAN Diagnostikk og behandling av astma Supplerende
FYSIOTERAPI I PALLIASJON SPESIALFYSIOTERAPEUT MARTHE FIGENSCHAU EIKEDAL
 FYSIOTERAPI I PALLIASJON SPESIALFYSIOTERAPEUT MARTHE FIGENSCHAU EIKEDAL 21.03.17 HVORFOR FYSIOTERAPI Palliasjon kjennetegnes av en helhetlig tilnærming til pasient og pårørende og skal være tverrfaglig.
FYSIOTERAPI I PALLIASJON SPESIALFYSIOTERAPEUT MARTHE FIGENSCHAU EIKEDAL 21.03.17 HVORFOR FYSIOTERAPI Palliasjon kjennetegnes av en helhetlig tilnærming til pasient og pårørende og skal være tverrfaglig.
Exercise capacity and breathing pattern in patients with Chronic Obstructive Pulmonary Disease (COPD)
 U N I V E R S I T Y O F B E R G E N Exercise capacity and breathing pattern in patients with Chronic Obstructive Pulmonary Disease (COPD) Predictors and longitudinal changes Bente Frisk KOLS Fjerde hyppigste
U N I V E R S I T Y O F B E R G E N Exercise capacity and breathing pattern in patients with Chronic Obstructive Pulmonary Disease (COPD) Predictors and longitudinal changes Bente Frisk KOLS Fjerde hyppigste
Agenda. Virkningsmekanismer HS Isotont saltvann 0.9 % NaCl. Hypertont saltvann er 3 % NaCl eller mer (Havsalt) Luftveiens oppbygning og funskjon
 Hvordan krydre luftveiene? Stian Hammer Spesialfysioterapeut / HUS MSc student HiB Agenda Luftveiens oppbygning og funksjon hypertont saltvann (HS) hva er det? Virkningsmekanisme. Bruksområder Dosering
Hvordan krydre luftveiene? Stian Hammer Spesialfysioterapeut / HUS MSc student HiB Agenda Luftveiens oppbygning og funksjon hypertont saltvann (HS) hva er det? Virkningsmekanisme. Bruksområder Dosering
KOLS definisjon ATS/ERS
 KOLS definisjon ATS/ERS - sykdom som kan forebygges og kan behandles - karakteriseres med luftveisobstruksjon som ikke er fult reversibel, den er vanligvis progredierende - abnorm inflammatorisk respons
KOLS definisjon ATS/ERS - sykdom som kan forebygges og kan behandles - karakteriseres med luftveisobstruksjon som ikke er fult reversibel, den er vanligvis progredierende - abnorm inflammatorisk respons
Tungpust dyspné hva er nå det? Anders Østrem Lunger i Praksis Gransdalen Legesenter, Oslo
 Tungpust dyspné hva er nå det? Anders Østrem Lunger i Praksis Gransdalen Legesenter, Oslo Noen definisjoner: Dyspné: Subjektiv følelse av å få for lite luft. Takypné: Rask pust (fra 30-40 første leveår
Tungpust dyspné hva er nå det? Anders Østrem Lunger i Praksis Gransdalen Legesenter, Oslo Noen definisjoner: Dyspné: Subjektiv følelse av å få for lite luft. Takypné: Rask pust (fra 30-40 første leveår
KOLS. Vi gjør Norge friskere KOLS 1
 KOLS Vi gjør Norge friskere KOLS 1 Røyking er hovedårsaken til utvikling av kols Brosjyren er utarbeidet av Norges Astma- og Allergiforbund. For mer informasjon se www.naaf.no 2 KOLS Hva er kols? Kols
KOLS Vi gjør Norge friskere KOLS 1 Røyking er hovedårsaken til utvikling av kols Brosjyren er utarbeidet av Norges Astma- og Allergiforbund. For mer informasjon se www.naaf.no 2 KOLS Hva er kols? Kols
19. Cystisk fibrose. Forfattere. Sammendrag. Louise Lannefors, legitimerad sjukgymnast, CF-teamet, Hjärt & Lungdivisionen, Universitetssjukhuset, Lund
 250 Aktivitetshåndboken Fysisk aktivitet i forebygging og behandling 19. Cystisk fibrose Forfattere Louise Lannefors, legitimerad sjukgymnast, CF-teamet, Hjärt & Lungdivisionen, Universitetssjukhuset,
250 Aktivitetshåndboken Fysisk aktivitet i forebygging og behandling 19. Cystisk fibrose Forfattere Louise Lannefors, legitimerad sjukgymnast, CF-teamet, Hjärt & Lungdivisionen, Universitetssjukhuset,
NORSK FORENING FOR CYSTISK FIBROSE (Norwegian Cystic Fibrosis Association)
 CF- permen NORSK FORENING FOR CYSTISK FIBROSE (Norwegian Cystic Fibrosis Association) FORORD Fagrådet har på oppdrag fra NFCF i en årrekke stått for utarbeidelse av CF-permen. Denne skal gi en kortfattet
CF- permen NORSK FORENING FOR CYSTISK FIBROSE (Norwegian Cystic Fibrosis Association) FORORD Fagrådet har på oppdrag fra NFCF i en årrekke stått for utarbeidelse av CF-permen. Denne skal gi en kortfattet
Samling 4b Respirasjon
 Samling 4b Respirasjon Soneterapi og massasjeterapi Læringsmål respirasjonssystemet Etter gjennomført emne er det forventet at studenten kan beskrive Luftveienes inndeling og oppbygning Funksjonen til
Samling 4b Respirasjon Soneterapi og massasjeterapi Læringsmål respirasjonssystemet Etter gjennomført emne er det forventet at studenten kan beskrive Luftveienes inndeling og oppbygning Funksjonen til
Samling 4b Respirasjon
 Samling 4b Respirasjon Soneterapi og massasjeterapi Læringsmål respirasjonssystemet Etter gjennomført emne er det forventet at studenten kan beskrive Luftveienes inndeling og oppbygning Funksjonen til
Samling 4b Respirasjon Soneterapi og massasjeterapi Læringsmål respirasjonssystemet Etter gjennomført emne er det forventet at studenten kan beskrive Luftveienes inndeling og oppbygning Funksjonen til
Lungefysioterapi ved restriktive lungesykdommer
 Fysioterapeuten nr. 13/2000: Lungefysioterapi ved restriktive lungesykdommer Inger Lund Petersen, Fysioterapeut, Hovedfag fra Statens spesiallærerhøgskole. Lungefysioterapi omfatter mange fysioterapeutiske
Fysioterapeuten nr. 13/2000: Lungefysioterapi ved restriktive lungesykdommer Inger Lund Petersen, Fysioterapeut, Hovedfag fra Statens spesiallærerhøgskole. Lungefysioterapi omfatter mange fysioterapeutiske
KOLS KRONISK OBSTRUKTIV LUNGESYKDOM
 KOLS KRONISK OBSTRUKTIV LUNGESYKDOM Sykdomslære og sykdomsutvikling Fysiske aspekter Observasjon og tiltak i forhold til det å leve med en KOLS med fokus på sykepleiepraksis Psykososiale aspekter ved det
KOLS KRONISK OBSTRUKTIV LUNGESYKDOM Sykdomslære og sykdomsutvikling Fysiske aspekter Observasjon og tiltak i forhold til det å leve med en KOLS med fokus på sykepleiepraksis Psykososiale aspekter ved det
Forebygging av kols, forverring og lindrende behandling. Kols kronisk obstruktiv lungesykdom
 Forebygging av kols, forverring og lindrende behandling. Kols kronisk obstruktiv lungesykdom Solfrid Jakobsen Lunde Sykepleier og kvalitetsrådgiver Lungemedisinsk avdeling 2017 Kronisk obstruktiv lungesykdom
Forebygging av kols, forverring og lindrende behandling. Kols kronisk obstruktiv lungesykdom Solfrid Jakobsen Lunde Sykepleier og kvalitetsrådgiver Lungemedisinsk avdeling 2017 Kronisk obstruktiv lungesykdom
Screening av barn og voksne med nevrologiske sykdommer.
 Screening av barn og voksne med nevrologiske sykdommer. Bakgrunn Pasienter med arvelige og ervervede nevromuskulære sykdommer er i risiko for å utvikle hypoventilering (pustesvikt). Det er derfor viktig
Screening av barn og voksne med nevrologiske sykdommer. Bakgrunn Pasienter med arvelige og ervervede nevromuskulære sykdommer er i risiko for å utvikle hypoventilering (pustesvikt). Det er derfor viktig
Disposisjon. Bronkiektasier ikke relatert til cystisk fibrose CF generelt. Pål L Finstad, lungeavd, OUS, Ullevål
 Bronkiektasier Disposisjon Bronkiektasier ikke relatert til cystisk fibrose CF generelt Epidemiologi Prevalens varierer USA: 110000, Norge 2000? Økende prevalens med alder Hyppigere hos kvinner Storforbrukere
Bronkiektasier Disposisjon Bronkiektasier ikke relatert til cystisk fibrose CF generelt Epidemiologi Prevalens varierer USA: 110000, Norge 2000? Økende prevalens med alder Hyppigere hos kvinner Storforbrukere
TRENING OG KOLS Av Lene Melgård Hansen Fysioterapeut 04.03.2008
 TRENING OG KOLS Av Lene Melgård Hansen Fysioterapeut 04.03.2008 Granheim Lungesykehus Granheim- avd. KAA Ved KAA- Klinisk AktivitetsAvdeling: 2 Aktivitører 1 sosionom 1 ergoterapeut 3 fysioterapeuter (2
TRENING OG KOLS Av Lene Melgård Hansen Fysioterapeut 04.03.2008 Granheim Lungesykehus Granheim- avd. KAA Ved KAA- Klinisk AktivitetsAvdeling: 2 Aktivitører 1 sosionom 1 ergoterapeut 3 fysioterapeuter (2
Palliasjon Fysioterapi og ergoterapi Tjenester for voksne
 Palliasjon Fysioterapi og ergoterapi Tjenester for voksne Organisasjonskart Tittel Solveig Hodne Riska Fagkonsulent Byhagen Ingunn Sveine Ytredal Resultatenhetsleder Byhagen ' Fysioterapeuter med kommunalt
Palliasjon Fysioterapi og ergoterapi Tjenester for voksne Organisasjonskart Tittel Solveig Hodne Riska Fagkonsulent Byhagen Ingunn Sveine Ytredal Resultatenhetsleder Byhagen ' Fysioterapeuter med kommunalt
KOLS DIAGNOSE. Lungedagene 2015 Geir Einar Sjaastad. Fastlege Holter Legekontor, Nannestad
 KOLS DIAGNOSE Lungedagene 2015 Geir Einar Sjaastad Fastlege Holter Legekontor, Nannestad Norsk forening for allmennmedisins referansegruppe for astma og kols Conflicts of interests Foredrag for Boehringer
KOLS DIAGNOSE Lungedagene 2015 Geir Einar Sjaastad Fastlege Holter Legekontor, Nannestad Norsk forening for allmennmedisins referansegruppe for astma og kols Conflicts of interests Foredrag for Boehringer
Inflammasjon Arrdannelse Remodellering. Smertenivå. Nervesystemet. Forlenget smerte V.S. helingstid
 Inflammasjon Arrdannelse Remodellering Smertenivå Nervesystemet Forlenget smerte V.S. helingstid Smerteområder Kartlegging - Refleksjoner Har jeg smerter på et bestemt område? Har jeg smerter i flere kroppsdeler?
Inflammasjon Arrdannelse Remodellering Smertenivå Nervesystemet Forlenget smerte V.S. helingstid Smerteområder Kartlegging - Refleksjoner Har jeg smerter på et bestemt område? Har jeg smerter i flere kroppsdeler?
Tungpust dyspné hva er nå det?
 Tungpust dyspné hva er nå det? Hva tenker du?? Anders Østrem Lunger i Praksis Gransdalen Legesenter, Oslo Noen definisjoner: Dyspné: Subjektiv følelse av å få for lite luft. Takypné: Rask pust (fra 30-40
Tungpust dyspné hva er nå det? Hva tenker du?? Anders Østrem Lunger i Praksis Gransdalen Legesenter, Oslo Noen definisjoner: Dyspné: Subjektiv følelse av å få for lite luft. Takypné: Rask pust (fra 30-40
ASTMA DIAGNOSE HOS VOKSNE OG BARN OVER 6 ÅR
 ASTMA DIAGNOSE HOS VOKSNE OG BARN OVER 6 ÅR Lungedagene 2016 Geir Einar Sjaastad Fastlege Holter Legekontor, Nannestad Norsk forening for allmennmedisins referansegruppe for astma og kols Conflicts of
ASTMA DIAGNOSE HOS VOKSNE OG BARN OVER 6 ÅR Lungedagene 2016 Geir Einar Sjaastad Fastlege Holter Legekontor, Nannestad Norsk forening for allmennmedisins referansegruppe for astma og kols Conflicts of
Respirasjonssvikt hvem kan behandles med NIV?
 Respirasjonssvikt hvem kan behandles med NIV? Jeanette Siltvedt Greger Spesialsykepleier i lunge Innhold Gjennomgang av respirasjonsorganet Gasstransport og respirasjonsregulering Blodgassens betydning
Respirasjonssvikt hvem kan behandles med NIV? Jeanette Siltvedt Greger Spesialsykepleier i lunge Innhold Gjennomgang av respirasjonsorganet Gasstransport og respirasjonsregulering Blodgassens betydning
Hva kan fysioterapeuten bidra med? Palliative fagdager des Tverrfaglighet = samhandling. Palliativ rehabilitering?
 Hva kan fysioterapeuten bidra med? Palliative fagdager des. 2018 Tverrfaglighet = samhandling Tone-Lise Frantzen spesialist i onkologisk fysioterapi Palliativ rehabilitering? En mur av utfordringer---
Hva kan fysioterapeuten bidra med? Palliative fagdager des. 2018 Tverrfaglighet = samhandling Tone-Lise Frantzen spesialist i onkologisk fysioterapi Palliativ rehabilitering? En mur av utfordringer---
1 AVSLAPNINGSØVELSER
 AVSLAPNINGSØVELSER 1 2 Svært mange som lider av søvnløshet har vansker med å slappe godt nok av til å få sove. De kan være plaget av muskulære spenninger som hindrer avslapning og påfølgende søvn. I tillegg
AVSLAPNINGSØVELSER 1 2 Svært mange som lider av søvnløshet har vansker med å slappe godt nok av til å få sove. De kan være plaget av muskulære spenninger som hindrer avslapning og påfølgende søvn. I tillegg
ASTMA DIAGNOSE HOS VOKSNE OG BARN OVER 6 ÅR
 ASTMA DIAGNOSE HOS VOKSNE OG BARN OVER 6 ÅR Lungedagene 2015 Geir Einar Sjaastad Fastlege Holter Legekontor, Nannestad Norsk forening for allmennmedisins referansegruppe for astma og kols Conflicts of
ASTMA DIAGNOSE HOS VOKSNE OG BARN OVER 6 ÅR Lungedagene 2015 Geir Einar Sjaastad Fastlege Holter Legekontor, Nannestad Norsk forening for allmennmedisins referansegruppe for astma og kols Conflicts of
Modul 1 PUSTEN. Den som finner sin pust blir takknemlig for livet. Copyright Maiken Sneeggen Dypindrero.no
 Modul 1 PUSTEN Den som finner sin pust blir takknemlig for livet. 1 Dette vil du lære: Hva er pusten for oss? Hva kan pusten gjøre for stressnivå? Hva er utfordrende med å lære seg å puste på nytt? Hva
Modul 1 PUSTEN Den som finner sin pust blir takknemlig for livet. 1 Dette vil du lære: Hva er pusten for oss? Hva kan pusten gjøre for stressnivå? Hva er utfordrende med å lære seg å puste på nytt? Hva
Lungefunksjonsundersøkelser. P.Giæver
 Lungefunksjonsundersøkelser P.Giæver Lungenes hovedoppgave Tilstrekkelig O 2 til karene i det lille kretsløp Utlufting av CO 2 fra de samme karene Resultat av 4 delfunksjoner: 1. Ventilasjon 2. Ventilasjonsfordeling
Lungefunksjonsundersøkelser P.Giæver Lungenes hovedoppgave Tilstrekkelig O 2 til karene i det lille kretsløp Utlufting av CO 2 fra de samme karene Resultat av 4 delfunksjoner: 1. Ventilasjon 2. Ventilasjonsfordeling
Avspenning og forestillingsbilder
 Avspenning og forestillingsbilder Utarbeidet av psykolog Borrik Schjødt ved Smerteklinikken, Haukeland Universitetssykehus. Avspenning er ulike teknikker som kan være en hjelp til å: - Mestre smerte -
Avspenning og forestillingsbilder Utarbeidet av psykolog Borrik Schjødt ved Smerteklinikken, Haukeland Universitetssykehus. Avspenning er ulike teknikker som kan være en hjelp til å: - Mestre smerte -
Dokumentasjon av systematisk litteratursøk
 Dokumentasjon av systematisk litteratursøk Spørsmål fra PICO skjema: Problemstilling: Hva er beste måte å administrere oksygenbehandling til voksne, ikke tracheostomerte innlagte pasienter på? Delspørsmål:
Dokumentasjon av systematisk litteratursøk Spørsmål fra PICO skjema: Problemstilling: Hva er beste måte å administrere oksygenbehandling til voksne, ikke tracheostomerte innlagte pasienter på? Delspørsmål:
Inflammasjon Arrdannelse Remodellering. Smertenivå. Nervesystemet. Forlenget smerte V.S. helingstid
 Inflammasjon Arrdannelse Remodellering Smertenivå Nervesystemet Forlenget smerte V.S. helingstid Eksempel forløp for langvarige smerter Trussel Skade/ ulykke Smerter, stivhet, hevelse Tilstedeværende trusler
Inflammasjon Arrdannelse Remodellering Smertenivå Nervesystemet Forlenget smerte V.S. helingstid Eksempel forløp for langvarige smerter Trussel Skade/ ulykke Smerter, stivhet, hevelse Tilstedeværende trusler
Dyspne hos palliative pasienter
 Dyspne hos palliative pasienter Hva er dyspne? En subjektiv opplevelse av pustebesvær Kan være vanskelig å måle. Lite samsvar mellom hvordan pasienten opplever det og objektive funn. pustefrekvens, pustemønster,
Dyspne hos palliative pasienter Hva er dyspne? En subjektiv opplevelse av pustebesvær Kan være vanskelig å måle. Lite samsvar mellom hvordan pasienten opplever det og objektive funn. pustefrekvens, pustemønster,
Spirometri i Allmennpraksis
 Spirometri i Allmennpraksis Kristian Jong Høines Fastlege Spesialist i Allmennmedisin Tananger Legesenter NFAs referansegruppe for Astma og KOLS Lunger I Praksis Conflicts of Interest Ingen relevante
Spirometri i Allmennpraksis Kristian Jong Høines Fastlege Spesialist i Allmennmedisin Tananger Legesenter NFAs referansegruppe for Astma og KOLS Lunger I Praksis Conflicts of Interest Ingen relevante
Spirometri. Lungeakademiet
 Spirometri Lungeakademiet. 1 Spirometri Kjent i snart 150 år Enkel å utføre Meget godt reproduserbar Den lungefunksjonsmåling hvor man best kjenner normalverdiene. 2 Spirometri i allmennpraksis. Kalibrering:
Spirometri Lungeakademiet. 1 Spirometri Kjent i snart 150 år Enkel å utføre Meget godt reproduserbar Den lungefunksjonsmåling hvor man best kjenner normalverdiene. 2 Spirometri i allmennpraksis. Kalibrering:
HJERTE- OG LUNGEFYSIOTERAPI
 HJERTE- OG LUNGEFYSIOTERAPI Hva er fysioterapi? Fysioterapeuter er autorisert helsepersonell med høyskoleutdannelse og et selvstendig vurderingsog behandlingsansvar. Vi har bred kunnskap om kropp, bevegelse
HJERTE- OG LUNGEFYSIOTERAPI Hva er fysioterapi? Fysioterapeuter er autorisert helsepersonell med høyskoleutdannelse og et selvstendig vurderingsog behandlingsansvar. Vi har bred kunnskap om kropp, bevegelse
Hvor farlig er det å puste inn bioaerosoler?
 Hvor farlig er det å puste inn bioaerosoler? Symptomer og sykdom ved eksponering for bioaerosoler Helse effekter Infeksjon Patogener Toksiske effekter Mykotoksiner Inflammasjon Uspesifikt medfødt immunforsvar
Hvor farlig er det å puste inn bioaerosoler? Symptomer og sykdom ved eksponering for bioaerosoler Helse effekter Infeksjon Patogener Toksiske effekter Mykotoksiner Inflammasjon Uspesifikt medfødt immunforsvar
Erfaringer fra et ungt liv med CF: overgangen fra barn til voksen med CF. Synne Wiberg, Koordinator i NFCFs Ungdomsråd
 Erfaringer fra et ungt liv med CF: overgangen fra barn til voksen med CF. Synne Wiberg, Koordinator i NFCFs Ungdomsråd Hvem er jeg? 22år med CF Oppvokst utenfor Bergen Overført fra barn til voksen som
Erfaringer fra et ungt liv med CF: overgangen fra barn til voksen med CF. Synne Wiberg, Koordinator i NFCFs Ungdomsråd Hvem er jeg? 22år med CF Oppvokst utenfor Bergen Overført fra barn til voksen som
20.06.2014. Gamle og nye følelsesreguleringsferdigheter
 Gamle og nye følelsesreguleringsferdigheter Workshop Erlend Mork spesialist i klinisk psykologi NSSF Universitetet i Oslo DBT er utviklet for personer med en gjennomgripende funksjonssvikt i følelsesreguleringssystemet
Gamle og nye følelsesreguleringsferdigheter Workshop Erlend Mork spesialist i klinisk psykologi NSSF Universitetet i Oslo DBT er utviklet for personer med en gjennomgripende funksjonssvikt i følelsesreguleringssystemet
BARNETHORAX m.m. Anne Thora Grammeltvedt Bildediagnostisk avdeling St. Olavs hospital
 BARNETHORAX m.m Anne Thora Grammeltvedt Bildediagnostisk avdeling St. Olavs hospital m.m. Komprimert gjennomgang av moderne ikke invasiv radiologi av thorax hos barn. Hovedvekt på tolking av røntgen thorax.
BARNETHORAX m.m Anne Thora Grammeltvedt Bildediagnostisk avdeling St. Olavs hospital m.m. Komprimert gjennomgang av moderne ikke invasiv radiologi av thorax hos barn. Hovedvekt på tolking av røntgen thorax.
MODULBASERT TRENING FOR FØRSTEHJELPSPERSONELL
 MODULBASERT TRENING FOR FØRSTEHJELPSPERSONELL MODUL 2 Luftveier og pustefunksjon Modul 2 Læremål A-luftveier Åpne og sikre luftveier: Løfte haken Kjevegrep Bøye hodet tilbake Sideleie som middel for fri
MODULBASERT TRENING FOR FØRSTEHJELPSPERSONELL MODUL 2 Luftveier og pustefunksjon Modul 2 Læremål A-luftveier Åpne og sikre luftveier: Løfte haken Kjevegrep Bøye hodet tilbake Sideleie som middel for fri
KOLS behandling i sjukehus. Atle Totland, overlege, lungeseksjonen Haugesund Sjukehus
 KOLS behandling i sjukehus Atle Totland, overlege, lungeseksjonen Haugesund Sjukehus KOLS Kronisk Obstruktiv Lunge Sjukdom COPD KOLS GOLD definisjon KOLS...luftstrømsobstruksjon som ikkje er fullt reversibel.
KOLS behandling i sjukehus Atle Totland, overlege, lungeseksjonen Haugesund Sjukehus KOLS Kronisk Obstruktiv Lunge Sjukdom COPD KOLS GOLD definisjon KOLS...luftstrømsobstruksjon som ikkje er fullt reversibel.
Tema: Fysioterapitiltak i akuttfasen for helsepersonell
 1 INFORMASJON OM OSTEOPOROSE fra Norsk Osteoporoseforbund Tte,Tema Tema: Fysioterapitiltak i akuttfasen for helsepersonell RYGGBRUDD eller VERTEBRALE FRAKTURER Vertebrale frakturer (sammelfallsbrudd) er
1 INFORMASJON OM OSTEOPOROSE fra Norsk Osteoporoseforbund Tte,Tema Tema: Fysioterapitiltak i akuttfasen for helsepersonell RYGGBRUDD eller VERTEBRALE FRAKTURER Vertebrale frakturer (sammelfallsbrudd) er
Palliasjon av dyspnoe. Overlege Øystein Almås
 Palliasjon av dyspnoe Overlege Øystein Almås Subjektiv opplevelse av åndenød Hva er dyspnoe? Når aktuelt med palliasjon av dyspnoe Kreft Lungekreft Annen kreft med lungemetastaser Lungecarsinomatose KOLS
Palliasjon av dyspnoe Overlege Øystein Almås Subjektiv opplevelse av åndenød Hva er dyspnoe? Når aktuelt med palliasjon av dyspnoe Kreft Lungekreft Annen kreft med lungemetastaser Lungecarsinomatose KOLS
Fysioterapi. Spesialfysioterapeut Marit F. Viravong, MSc 2015
 Fysioterapi Spesialfysioterapeut Marit F. Viravong, MSc 2015 Hva kan fysioterapeuten bidra med? Hva tenker dere? Har dere erfaring med samarbeid med fysioterapeuter? Noen ønsker? Samarbeid Tverrfaglig
Fysioterapi Spesialfysioterapeut Marit F. Viravong, MSc 2015 Hva kan fysioterapeuten bidra med? Hva tenker dere? Har dere erfaring med samarbeid med fysioterapeuter? Noen ønsker? Samarbeid Tverrfaglig
Kari Kvisselien. Mastergrad i klinisk fysioterapi, retning hjerte/lunge. Institutt for ergoterapi, fysioterapi og radiografi
 ER «HIGH-PRESSURE POSITIVE EXPIRATORY PRESSURE» MER EFFEKTIVT ENN «MINI- POSITIVE EXPIRATORY PRESSURE» I SEKRETDRENASJE FOR PASIENTER MED KRONISK OBSTRUKTIV LUNGESYKDOM? Kari Kvisselien Mastergrad i klinisk
ER «HIGH-PRESSURE POSITIVE EXPIRATORY PRESSURE» MER EFFEKTIVT ENN «MINI- POSITIVE EXPIRATORY PRESSURE» I SEKRETDRENASJE FOR PASIENTER MED KRONISK OBSTRUKTIV LUNGESYKDOM? Kari Kvisselien Mastergrad i klinisk
Spirometri teori og praksis
 Spirometri teori og praksis Berit Øverøyen Rikstad Helsesekretær, Meldal Legekontor PMU 26. oktober 2018 Praktisk lungemedisin for leger og medarbeidere Agenda og læringsmål: Litt generelt om spirometri
Spirometri teori og praksis Berit Øverøyen Rikstad Helsesekretær, Meldal Legekontor PMU 26. oktober 2018 Praktisk lungemedisin for leger og medarbeidere Agenda og læringsmål: Litt generelt om spirometri
KOLS. Hvordan identifisere forverringer? Hvilke verktøy har vi i «verktøykassa»? Kathrine Berntsen Lungesykepleier Prosjektleder KOLS forløpet SiV
 KOLS Hvordan identifisere forverringer? Hvilke verktøy har vi i «verktøykassa»? Kathrine Berntsen Lungesykepleier Prosjektleder KOLS forløpet SiV Hva er KOLS? Kronisk obstruktiv lungesykdom (KOLS) Luftstrømsobstruksjon
KOLS Hvordan identifisere forverringer? Hvilke verktøy har vi i «verktøykassa»? Kathrine Berntsen Lungesykepleier Prosjektleder KOLS forløpet SiV Hva er KOLS? Kronisk obstruktiv lungesykdom (KOLS) Luftstrømsobstruksjon
Fagdag 21.10.10. Kristiansund v/spesialsykepleier/klinisk spesialist Liv Astrid Faksvåg Kr. sund kommune
 Fagdag 21.10.10. Kristiansund v/spesialsykepleier/klinisk spesialist Liv Astrid Faksvåg Kr. sund kommune 1 Dyspnoe Def. Subjektiv opplevelse av pustebesvær hos pasienter med sykdom i lunger og/eller andre
Fagdag 21.10.10. Kristiansund v/spesialsykepleier/klinisk spesialist Liv Astrid Faksvåg Kr. sund kommune 1 Dyspnoe Def. Subjektiv opplevelse av pustebesvær hos pasienter med sykdom i lunger og/eller andre
Velkommen! Merethe Boge Rådgiver Regional koordinerende enhet for habilitering og rehabilitering
 Velkommen! Regional nettverkssamling innen rehabilitering av personer med lungesykdom Merethe Boge Rådgiver Regional koordinerende enhet for habilitering og rehabilitering Regional nettverkssamling innen
Velkommen! Regional nettverkssamling innen rehabilitering av personer med lungesykdom Merethe Boge Rådgiver Regional koordinerende enhet for habilitering og rehabilitering Regional nettverkssamling innen
Stian Hammer Spesialfysioterapeut / HUS MCs student HiB
 Stian Hammer Spesialfysioterapeut / HUS MCs student HiB Agenda Slimets funksjon og luftveienes immunforsvar hypertont saltvann (HS) hva er det? Virkningsmekanisme. Bruksområder Dosering anbefalinger Sentrale
Stian Hammer Spesialfysioterapeut / HUS MCs student HiB Agenda Slimets funksjon og luftveienes immunforsvar hypertont saltvann (HS) hva er det? Virkningsmekanisme. Bruksområder Dosering anbefalinger Sentrale
Langtids oksygenbehandling (LTOT) Hvem trenger det og hvorfor? Sverre Lehmann Seksjonsoverlege Lungeavdelingen
 Langtids oksygenbehandling (LTOT) Hvem trenger det og hvorfor? Sverre Lehmann Seksjonsoverlege Lungeavdelingen Hvis oksygenbehandling skal tjene et formål bør den gi Et lengre liv Bedre livskvalitet Økonomisk
Langtids oksygenbehandling (LTOT) Hvem trenger det og hvorfor? Sverre Lehmann Seksjonsoverlege Lungeavdelingen Hvis oksygenbehandling skal tjene et formål bør den gi Et lengre liv Bedre livskvalitet Økonomisk
Hva gjør sykepleier på lungepoliklinikken? NSF`s Fagkafe torsdag 5 mai 2011 Ved Sykepleier: Janne Wolden og Anita Lindgren
 Hva gjør sykepleier på lungepoliklinikken? NSF`s Fagkafe torsdag 5 mai 2011 Ved Sykepleier: Janne Wolden og Anita Lindgren LUNGESEKSJONEN Norges tryggeste arbeidsplass Presentasjon av Lungeseksjonen Lungepoliklinikk
Hva gjør sykepleier på lungepoliklinikken? NSF`s Fagkafe torsdag 5 mai 2011 Ved Sykepleier: Janne Wolden og Anita Lindgren LUNGESEKSJONEN Norges tryggeste arbeidsplass Presentasjon av Lungeseksjonen Lungepoliklinikk
MI-E i intensivavdeling. Mekanisk hostestøtte i intensivavdeling. Har det effekt og til hvilke pasienter?
 Mekanisk hostestøtte i intensivavdeling. Har det effekt og til hvilke pasienter? Brit Hov, Spesialfysioterapeut, Barnemedisinsk avdeling, OUS MI-E i intensivavdeling Hva er en host? Hva er mekanisk hostestøtte?
Mekanisk hostestøtte i intensivavdeling. Har det effekt og til hvilke pasienter? Brit Hov, Spesialfysioterapeut, Barnemedisinsk avdeling, OUS MI-E i intensivavdeling Hva er en host? Hva er mekanisk hostestøtte?
Sensorveiledning til Ny og utsatt Hjemmeeksamen 2009
 Sensorveiledning til Ny og utsatt Hjemmeeksamen 2009 Studenten er bedt om å ta i bruk sykepleieprosessen, og gjøre rede for aktuell sykepleie i tiden fra ankomst til utreise fire dager etter. Dette innebærer
Sensorveiledning til Ny og utsatt Hjemmeeksamen 2009 Studenten er bedt om å ta i bruk sykepleieprosessen, og gjøre rede for aktuell sykepleie i tiden fra ankomst til utreise fire dager etter. Dette innebærer
KOLS I ALMENNMEDISIN. Fastlege Haldor T. Holien Namsen Legesenter Namdal legeforum 070313
 KOLS I ALMENNMEDISIN Fastlege Haldor T. Holien Namsen Legesenter Namdal legeforum 070313 DISPOSISJON: PASIENTKASUS DEFINISJON, FOREKOMST, ETIOLOGI ANAMNESE OG KLINISK U.S. BEHANDLING EKSERBASJONER RETNINGSLINJER
KOLS I ALMENNMEDISIN Fastlege Haldor T. Holien Namsen Legesenter Namdal legeforum 070313 DISPOSISJON: PASIENTKASUS DEFINISJON, FOREKOMST, ETIOLOGI ANAMNESE OG KLINISK U.S. BEHANDLING EKSERBASJONER RETNINGSLINJER
Praktisk tilnærming ved tilpasning av oksygenutstyr. Fordeler og fallgruver
 Praktisk tilnærming ved tilpasning av oksygenutstyr. Fordeler og fallgruver Elise Austegard Lovisenberg Diakonale Sykehus Oslo Oksygenbehandling hjemme LTOT = Langtids oksygenbehandling Ambulant oksygenbehandling
Praktisk tilnærming ved tilpasning av oksygenutstyr. Fordeler og fallgruver Elise Austegard Lovisenberg Diakonale Sykehus Oslo Oksygenbehandling hjemme LTOT = Langtids oksygenbehandling Ambulant oksygenbehandling
Systematisk oppfølging av personer med nyoppdaget KOLS i kommunehelsetjenesten SISSEL F. OFTEDAL, SYKEPLEIER MSC, LEGEHUSET VARDEN
 Systematisk oppfølging av personer med nyoppdaget KOLS i kommunehelsetjenesten SISSEL F. OFTEDAL, SYKEPLEIER MSC, LEGEHUSET VARDEN Nasjonale strategidokumenter om oppfølging av KOLS Nasjonal strategi for
Systematisk oppfølging av personer med nyoppdaget KOLS i kommunehelsetjenesten SISSEL F. OFTEDAL, SYKEPLEIER MSC, LEGEHUSET VARDEN Nasjonale strategidokumenter om oppfølging av KOLS Nasjonal strategi for
FYSISK AKTIVITET VED ASTMA, ALLERGI OG KOLS ANBEFALINGER OG EFFEKTER En innføring ved Kathrine Kragøe, Regionsekretær Naaf Region Nord-Trøndelag
 FYSISK AKTIVITET VED ASTMA, ALLERGI OG KOLS ANBEFALINGER OG EFFEKTER En innføring ved Kathrine Kragøe, Regionsekretær Naaf Region Nord-Trøndelag ASTMA OG ALLERGI EFFEKTER AV FYSISK AKTIVITET Positive effekter
FYSISK AKTIVITET VED ASTMA, ALLERGI OG KOLS ANBEFALINGER OG EFFEKTER En innføring ved Kathrine Kragøe, Regionsekretær Naaf Region Nord-Trøndelag ASTMA OG ALLERGI EFFEKTER AV FYSISK AKTIVITET Positive effekter
Organisering av sykehusets tilbud til LTOT-brukere
 Organisering av sykehusets tilbud til LTOT-brukere Lungeteamet ved Ahus Sykepleier 100% Fysioterapeut 30% Lungespesialist rådføres ved behov Hva gjør vi? Foretar hjemmebesøk Lege/sykepleier har poliklinisk
Organisering av sykehusets tilbud til LTOT-brukere Lungeteamet ved Ahus Sykepleier 100% Fysioterapeut 30% Lungespesialist rådføres ved behov Hva gjør vi? Foretar hjemmebesøk Lege/sykepleier har poliklinisk
VELKOMMEN TIL LUNGEDAGENE 2014
 Norsk forening for Allmennmedisins referansegruppe for astma og KOLS. VELKOMMEN TIL LUNGEDAGENE 2014 Oslo 12. 15. november Astma hos små barn. - har de astma eller bare pipelyder i brystet? Definisjon
Norsk forening for Allmennmedisins referansegruppe for astma og KOLS. VELKOMMEN TIL LUNGEDAGENE 2014 Oslo 12. 15. november Astma hos små barn. - har de astma eller bare pipelyder i brystet? Definisjon
Respirasjonssvikt og behandlingsmuligheter ved KOLS
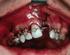 Respirasjonssvikt og behandlingsmuligheter ved KOLS Oksygen-, CPAP-, BiPAP- og respiratorbehandling Seminar om KOLS 2013 Seksjonsoverlege Ingvil Berger Disposisjon Hva er respirasjonssvikt Utredning av
Respirasjonssvikt og behandlingsmuligheter ved KOLS Oksygen-, CPAP-, BiPAP- og respiratorbehandling Seminar om KOLS 2013 Seksjonsoverlege Ingvil Berger Disposisjon Hva er respirasjonssvikt Utredning av
LUNGEDAGENE 2014. Astma og fysisk aktivitet. Anita Grongstad MSc/Spesialfysioterapeut LHL Helse Glittreklinikken
 LUNGEDAGENE 2014 Astma og fysisk aktivitet Anita Grongstad MSc/Spesialfysioterapeut LHL Helse Glittreklinikken Utfordringene rundt pasienter med astma Sykdomsforståelser Medisinering Andpusten vs. tungpusten
LUNGEDAGENE 2014 Astma og fysisk aktivitet Anita Grongstad MSc/Spesialfysioterapeut LHL Helse Glittreklinikken Utfordringene rundt pasienter med astma Sykdomsforståelser Medisinering Andpusten vs. tungpusten
MODULBASERT TRENING FOR FØRSTEHJELPSPERSONELL MODUL: 8 AKUTTE MEDISINSKE TILSTANDER
 MODULBASERT TRENING FOR FØRSTEHJELPSPERSONELL MODUL: 8 AKUTTE MEDISINSKE TILSTANDER Modul 8 Læremål Kjenne til årsaker og symptomer på de vanligste akutte medisinske tilstander Kunne assistere sykepleier
MODULBASERT TRENING FOR FØRSTEHJELPSPERSONELL MODUL: 8 AKUTTE MEDISINSKE TILSTANDER Modul 8 Læremål Kjenne til årsaker og symptomer på de vanligste akutte medisinske tilstander Kunne assistere sykepleier
Inhalasjonsteknikk hos innlagte pasienter Et POP prosjekt på lungeposten 2008
 1 Inhalasjonsteknikk hos innlagte pasienter Et POP prosjekt på lungeposten 2008 Organisering: Avdeling: Lungeposten, Medisinsk avdeling, SSK. Prosjektgruppa består av Anita Straumann, sykepleier og enhetsleder,
1 Inhalasjonsteknikk hos innlagte pasienter Et POP prosjekt på lungeposten 2008 Organisering: Avdeling: Lungeposten, Medisinsk avdeling, SSK. Prosjektgruppa består av Anita Straumann, sykepleier og enhetsleder,
HSSPL20116 Sykepleie helse, sykdom og lidelse II
 HSSPL20116 Sykepleie helse, sykdom og lidelse II Ny/utsatt eksamen 15.juni 2018 HSSPL 20116 Sykdommer i fordøyelsessystemet (20%) 1. a) Nevn hovedgrupper av ileus b) Beskriv sentrale tegn på peritonitt
HSSPL20116 Sykepleie helse, sykdom og lidelse II Ny/utsatt eksamen 15.juni 2018 HSSPL 20116 Sykdommer i fordøyelsessystemet (20%) 1. a) Nevn hovedgrupper av ileus b) Beskriv sentrale tegn på peritonitt
Del 2 praktisk tilnærming
 Del 2 praktisk tilnærming Auskultasjon hos små barn 100 barn innlagt for nedre luftveisinfeksjon (88 hadde bronkiolitt) Wheeze; samsvar mellom 2 erfarne barneleger Ja Nei Totalt Ja 13 14 27 Nei 2 7 9 Totalt
Del 2 praktisk tilnærming Auskultasjon hos små barn 100 barn innlagt for nedre luftveisinfeksjon (88 hadde bronkiolitt) Wheeze; samsvar mellom 2 erfarne barneleger Ja Nei Totalt Ja 13 14 27 Nei 2 7 9 Totalt
ASTMA. Ved barnesykepleier Trude Modell Oktober 2009
 ASTMA -Hos barn og unge Ved barnesykepleier Trude Modell Oktober 2009 Hva er ASTMA? ASTMA er en kronisk irritasjon i luftveiene, alt fra nattehoste til Livstruende anfall * En overømfintlighet i lungene
ASTMA -Hos barn og unge Ved barnesykepleier Trude Modell Oktober 2009 Hva er ASTMA? ASTMA er en kronisk irritasjon i luftveiene, alt fra nattehoste til Livstruende anfall * En overømfintlighet i lungene
Luftveisinfeksjoner hos barn Vårmøtet for allmennpraktikere Mars 2016
 Luftveisinfeksjoner hos barn Vårmøtet for allmennpraktikere Mars 2016 Jon Olav Gjengstø Hunderi Det syke barnet Observasjon bevissthetsgrad tegn på engstelse, ubehag eller smerte respirasjonsmønster sirkulasjon
Luftveisinfeksjoner hos barn Vårmøtet for allmennpraktikere Mars 2016 Jon Olav Gjengstø Hunderi Det syke barnet Observasjon bevissthetsgrad tegn på engstelse, ubehag eller smerte respirasjonsmønster sirkulasjon
Lungefysioterapi ved cystisk fibrose
 1 Lungefysioterapi ved cystisk fibrose Publisert av Norsk forening for cystisk fibrose. Skrevet av Sandra Gursli, Spesialist i hjerte og lungefysioterapi, MSc, Spesialfysioterapeut Norsk senter for cystisk
1 Lungefysioterapi ved cystisk fibrose Publisert av Norsk forening for cystisk fibrose. Skrevet av Sandra Gursli, Spesialist i hjerte og lungefysioterapi, MSc, Spesialfysioterapeut Norsk senter for cystisk
FYSIOTERAPI VED PALLIASJON. Spesialfysioterapeut Elisabeth Brøttum Olsen 19.03.14
 FYSIOTERAPI VED PALLIASJON Spesialfysioterapeut Elisabeth Brøttum Olsen 19.03.14 FYSIOTERAPI VED PALLIASJON Trenger pasientene virkelig fysioterapi når de snart skal dø? Når er snart?? Pasientens ønsker.
FYSIOTERAPI VED PALLIASJON Spesialfysioterapeut Elisabeth Brøttum Olsen 19.03.14 FYSIOTERAPI VED PALLIASJON Trenger pasientene virkelig fysioterapi når de snart skal dø? Når er snart?? Pasientens ønsker.
Fagdag om kols- kronisk obstruktiv lungesykdom
 Fagdag om kols- kronisk obstruktiv lungesykdom Årdal mai 2012 Anne Norlund, avdelingsoverlege Spesialist arbeidsmedisin, Glittreklinikken Oversikt Anatomi Astma: definisjon, symptomer, funn Diagnose: lungefunksjonsmålinger
Fagdag om kols- kronisk obstruktiv lungesykdom Årdal mai 2012 Anne Norlund, avdelingsoverlege Spesialist arbeidsmedisin, Glittreklinikken Oversikt Anatomi Astma: definisjon, symptomer, funn Diagnose: lungefunksjonsmålinger
(Litt) Respirasjonsfysiologi og -patofysiologi. Jon Hardie Andre Pinsedag (!) 2015
 (Litt) Respirasjonsfysiologi og -patofysiologi Jon Hardie Andre Pinsedag (!) 2015 Respirasjonsfysiologi og patofysiologi. Hva er viktig å fortelle på 45 min? Hva er normal pust Mønster Alder Referanseverdier
(Litt) Respirasjonsfysiologi og -patofysiologi Jon Hardie Andre Pinsedag (!) 2015 Respirasjonsfysiologi og patofysiologi. Hva er viktig å fortelle på 45 min? Hva er normal pust Mønster Alder Referanseverdier
