FORFATTER(E) OPPDRAGSGIVER(E) Avregningsutvalget GRADER. DENNE SIDE ISBN PROSJEKTNR. ANTALL SIDER OG BILAG
|
|
|
- Snorre Andersson
- 8 år siden
- Visninger:
Transkript
1 SINTEF RAPPORT TITTEL SINTEF Unimed Postadresse: 7465 Trondheim Besøksadresse: Olav Kyrres gt. 3 Telefon: Telefaks: Foretaksregisteret: NO MVA Er det sammenfall mellom journalopplysninger og innrapporterte data? En studie av 500 pasientopphold ved norske somatiske sykehus i 2001 FORFATTER(E) Linda Midttun, Erik Sverrbo, Glen Thorsen og Olafr Steinum OPPDRAGSGIVER(E) Avregningsutvalget RAPPORTNR. GRADERING OPPDRAGSGIVERS REF. STF78 A Åpen Bjørn Buan GRADER. DENNE SIDE ISBN PROSJEKTNR. ANTALL SIDER OG BILAG Åpen inkl bilag ELEKTRONISK ARKIVKODE PROSJEKTLEDER (NAVN, SIGN.) VERIFISERT AV (NAVN, SIGN.) I:\7855 NPR\Prosjekt\ \Rapport\Ferdig rapport Linda Midttun Ronny Jørgenvåg ARKIVKODE DATO GODKJENT AV (NAVN, STILLING, SIGN.) E Jon Magnussen, prosjektdirektør SAMMENDRAG Rapporten er basert på en gjennomgang av 500 journaler ved fem norske somatiske sykehus. Analysen av dataene viser at det var betydelig diskrepans mellom opprinnelige registreringer og reviderte registreringer. 208 av 500 opphold fikk revidert hoveddiagnose, mens 166 opphold endret DRGplassering. Endringene i DRG var i all hovedsak et resultat av revisjon av hoveddiagnoser, men for 32 tilfeller var revisjon av bidiagnoser den direkte årsaken til endringen. Totalt sett ga den opprinnelige DRG-registreringen flere DRG-poeng enn den reviderte. Til tross for de relativt store avvikene for hoveddiagnoser, bidiagnoser og DRG, var avvikene i DRG-poeng totalt på 3,7 prosent. Variasjonene mellom de fem sykehusene var imidlertid relativt store. Studien viser at diskrepans forekom hyppigst blant opphold i medisinske DRG-er og oftere blant akuttinnleggelser enn elektive opphold. Resultatene avdekker et behov for oppfølgingsstudier og indikerer at det er behov for å iverksette tiltak for å forbedre kodingskvaliteten ved sykehusene. STIKKORD NORSK ENGELSK GRUPPE 1 Sykehus Hospital GRUPPE 2 Pasientjournaler Medical records EGENVALGTE Diagnoserelaterte grupper Diagnosis Related Groups Hoveddiagnose Principal diagnosis Kodingskvalitet Accuacy of coding
2 2
3 Forord Denne rapporten presenterer resultater fra en journalgjennomgang av 500 tilfeldig utvalgte journaler fra sykehusopphold ved fem norske somatiske sykehus i Datainnsamlingen ble gjennomført i henhold til forutsetningene gitt i konsesjon fra Datatilsynet og dispensasjon fra taushetsplikt gitt fra Sosial- og helsedirektoratet. Formålet har vært å kartlegge omfanget av feilregistreringer og konsekvensene disse har. Prosjektet ble utført på oppdrag for Avregningsutvalget, og er gjennomført som et samarbeid mellom SINTEF Unimed og KITH (Kompetansesenter for IT i Helsevesenet). Prosjektet har i sin helhet vært finansiert av oppdragsgiver. Vi ønsker å rette en takk til de fem sykehusene som har deltatt i prosjektet, og spesielt til kontaktpersonene som tilrettela for at datainnsamlingsprosessen kunne gjennomføres på en effektiv måte. Vi er også takknemlige for den kvalitetssikringen av prosessen og rapporten som Hroar Piene, Jon Magnussen, Lars Rønningen og Øyvind Hope har bidratt med. Trondheim, juni Linda Midttun Erik Sverrbo Glen Thorsen Olafr Steinum 1
4
5 Innholdsfortegnelse Forord...1 Innholdsfortegnelse...3 Liste over tabeller Innledning Bakgrunn Tidligere studier Finansiering Utviklingen av DRG-systemet og kritikken rettet mot det Metode Utvalg Metode for datainnsamling Metodiske utfordringer Reliabilitet og validitet Resultater Hoveddiagnoser Bidiagnoser Kirurgiske prosedyrekoder Plassering i HDG Plassering i DRG Økonomiske konsekvenser Innleggelsesmåte og behandlingstype
6 5 Analyse Hoveddiagnoser Bidiagnoser Kirurgiske prosedyrekoder HDG DRG Avvik mellom opprinnelig og revidert diagnosesetting Praktiske konsekvenser av lav reliabilitet på data Oppsummering Litteraturliste Appendix
7 Liste over tabeller Tabell 2.1 Tabell 3.1 Tabell 3.2 Tabell 4.1 Tabell 4.2 HDG for pasienter behandlet ved norske somatiske sykehus i 2001 (Sosialog helsedepartementet, 2001)...11 Prosentandel kompliserte DRG-er og gjennomsnittlig antall bidiagnoser ved de utvalgte sykehusene og i totalpopulasjonen...16 Forventet standardavvik for observerte prosentandeler ved ulike utvalgsstørrelser...17 Antall reviderte hoveddiagnoser per sykehus og fordeling av disse i henhold til feil-type. Kategoriens andel feil av totalt antall revisjoner per sykehus i parantes...20 Antall bidiagnoser før og etter revisjon...21 Tabell 4.3 Antall prosedyrekoder før og etter revisjon...22 Tabell 4.4 Oversikt over antall opphold som fikk ny HDG-plassering etter gruppering av revidert datamateriale...23 Tabell 4.5 Antall reviderte DRG-plasseringer per sykehus...24 Tabell 4.6 Tabell 4.7 Tabell 4.8 Antall korrigerte og reviderte DRG-poeng samt prosentvis differanse per sykehus...25 Antall endringer med betydning for hoveddiagnose etter innleggelsesmåte og behandlingstype. Andeler i parantes...26 Antall endringer med betydning for DRG etter innleggelsesmåte og behandlingstype. Andeler i parantes
8
9 1 Innledning Etter at den tradisjonelle rammefinansieringen ble supplert med en aktivitetsbasert delfinansiering, som tok utgangspunkt i gjennomsnittskostnadene ved behandling av ulike typer pasienter, har det stadig vært fokusert på uheldige sider ved det nye finansieringssystemet (e.g. Sosial- og helsedepartementet, 1996). Fra enkeltinstitusjonenes side har det dessuten vært gitt uttrykk for engstelse knyttet til at ens eget sykehus ville komme spesielt dårlig ut ved innføringen av denne ordningen. I media har det i tillegg den siste tiden vært fokusert på at sykehus synes å ha kodet diagnoser med den hensikt å øke egne refusjoner. Dette prosjektets målsetning har vært å gi et situasjonsbilde av kvaliteten på de innrapporterte dataene i Formålet har derfor vært å: Sammenligne data innrapportert til Norsk Pasientregister (NPR) om hoveddiagnoser, bidiagnoser 1 og prosedyrekoder med de data journalgjennomgangen ga grunnlag for å sette Beregne hvor omfattende eventuelle avvik er og hvilke konsekvenser revisjonen får for diagnose relatert gruppe (DRG)-gruppering og DRG-poeng Den overordnede problemstillingen for studien har vært Er det avvik mellom hoveddiagnoser, bidiagnoser og operasjonskoder som opprinnelig ble innrapportert til NPR og dataene journalgjennomgangen fant grunnlag for å rapportere? En av innvendingene som har vært rettet mot DRG-systemet har vært at det ikke er spesielt godt egnet for å klassifisere medisinske opphold. Vi vil derfor ta utgangspunkt i en hypotese om at eventuelle avvik vil være størst blant opphold innenfor medisinske DRG-er. Videre forventer vi at akuttinnleggelser generelt vil være vanskeligere å kode korrekt enn elektive opphold, og vi har derfor formulert en hypotese om at eventuelle avvik vil forekomme hyppigere blant akuttinnleggelser enn blant planlagte opphold. Rapporten er strukturert på følgende måte: Etter innledningen gis en oversikt over bakgrunnen for denne studien med spesiell fokus på den nåværende finansieringsordningen og tidligere studier. I kapittel 3 gjør vi rede for logikken bak trekkingen av utvalget samt metoden for datainnsamling som er benyttet. Kapittel fire presenterer resultatene fra journalgjennomgangen, mens vi i kapittel fem analyserer disse resultatene og peker på spesielle tendenser i datamaterialet. I kapittel 6 oppsummeres hovedfunnene fra undersøkelsen. 1 Betegnelsen hoveddiagnose i DRG-systemet kan misforstås. DRG-systemet forholder seg bare til diagnosekoder, og bruker betegnelsen om den International Classification of Diseases (ICD)-10-koden som er oppført først i registreringen for det aktuelle kasus. Norsk ICD-10 opererer ikke med diagnoser, bare med helsetilstander og beslektede helseproblemer. Dette er en erkjennelse av at kodeverket jo ikke inneholder diagnoser, bare diagnosekategorier som for å sortere diagnostisk informasjon til kategorier i virksomhetsregistrering og statistikk. Enda mer forvirrende blir det fordi ICD-10 har en rekke regler som krever eller tillater at det mange ganger anvendes to eller flere koder for å kategorisere én tilstand. Da blir hovedkoden i ICD-10 hovedtilstand DRG hoveddiagnose og så vel tilleggskode for hovedtilstand som alle koder for det ICD-10 kaller andre tilstander, blir til bidiagnoser i DRG-systemet. Betegnelsene hoveddiagnose og bidiagnose i denne rapporten gjelder således diagnosekoder, ikke diagnoser som sådan. Det som revideres er ikke diagnoser, men hvordan diagnoser er representert og avrapportert med koder. 7
10
11 2 Bakgrunn I dette kapitlet skal vi i den første delen kort presentere hovedfunnene fra noen tidligere studier og journalgjennomganger som har vært gjennomført, mens vi i del to gir en oversikt over implementeringen og organiseringen av det nåværende finansieringssystemet, og kritikken som har vært rettet mot det. 2.1 Tidligere studier KITH gjennomførte i 1999 en journalgjennomgang av 336 pasientjournaler ved tre norske somatiske sykehus. Materialet var utplukket etter DRG, slik at kun opphold for pasienter med hjerte- og lungesykdommer samt pasienter som fikk utført keisersnitt ble inkludert i undersøkelsen. Gjennomgangen viste at 18 prosent av oppholdene var kommet i feil DRG. Videre viste resultatene at nesten halvparten av de oppholdene som var feilklassifiserte skulle vært i en DRG hvor refusjonsbeløpet avvek med mer enn 50 prosent. Ved korrekt koding ville samtlige av de tre sykehusene mottatt større refusjoner. En tilsvarende studie fra hvor KITH gjennomgikk 466 pasientjournaler fra opphold avviklet i 2000, viste også at korrekt koding ville gitt en samlet gevinst for sykehusene. KITHs studie fra 1999, møtte en viss skepsis fra Sosial- og helsedepartementet på grunn av særegenheter ved utvalget. For det første påpekte departementet at studien var fra 1999, samme år som ICD-10 ble tatt i bruk. På bakgrunn av dette ble det antatt at risikoen for feilkoding ville være større for dette året enn andre år. For det andre kommenterte Sosialog helsedepartementet at valg av sykdomsområder var uheldig, ettersom både kronisk obstruktiv lungesykdom (KOLS) og hjerteinfarkt hadde vært i søkelyset i Avregningsutvalget tidligere grunnet antakelser om utbredte unøyaktigheter ved kodingen. I vår studie har vi derfor søkt å ikke konsentrere oss om bestemte sykdomsgrupper, men istedenfor trekke opphold fritt blant alle opphold i Forøvrig benyttes diagnose- og prosedyrekodeverket ICD-10 fortsatt i 2001, slik at tilvenning til nytt kodeverk ikke vil kunne antas å prege resultatene i vår studie. Flere internasjonale studier har også evaluert datakvaliteten på innrapporterte hoveddiagnoser (for eksempel Fisher et al, 1992; Hsia et al, 1988; Corn, 1981; Doremus & Michenzi, 1983; Johnson & Appel, 1984; Barnard & Esmond, 1981; Nilsson et al, 1992; Nilsson et al, 1994; Steinum, 1995). Ettersom kontekstuelle faktorer som tidspunktet for undersøkelsen, det geografiske området undersøkelsen har funnet sted i, utvalgsseleksjonen, variablene som har blitt undersøkt samt analysemetodene som har vært brukt har vært svært forskjellige, vil vi imidlertid ikke gå nærmere inn på innholdet i disse arbeidene. 2.2 Finansiering Finansieringen av sykehusdriften i Norge har historisk sett vært gjennomført etter flere ulike prinsipper. Fram til 1980 fikk sykehusene tilskudd i henhold til en kurpengeordning, der grunnlaget for utbetalingene var antallet pasientdøgn sykehusene hadde. I 1980 ble denne ordningen erstattet av et rammefinansieringssystem der fylkeskommunene ble tildelt en ramme som var beregnet ut i fra et sett av demografiske kriterier. Fra 1. juli 1997 ble innsatsstyrt finansiering (ISF) innført som oppgjørsform for sykehusbehandling. Ramme- 9
12 finansieringen ble dermed supplert av et aktivitetsbasert system bygget på klassifisering av inneliggende pasienter etter DRG-systemet. 79 prosent av de somatiske sykehusene ble omfattet av det nye finansieringssystemet fra 1. juli 1997, mens de resterende institusjonene ble integrert i løpet av den påfølgende fireårs-perioden (Kjekshus, 2002). I 1997 ble derfor fortsatt 70 prosent av budsjettet tildelt gjennom rammefinansering, mens kun 30 prosent var aktivitetsbasert. Siden har ISF-andelen gradvis økt til den i 2003 er 60 prosent. 2.3 Utviklingen av DRG-systemet og kritikken rettet mot det DRG-systemet er bygget på en logikk der alle opphold ved somatiske sykehus grupperes til ressursmessig mest mulig homogene og medisinsk sett meningsfulle grupper. I 1996 utarbeidet Sosial- og helsedepartementet et skriv som gjorde rede for det overordnede utgangspunktet for bruk av ISF ved somatiske sykehus, samtidig som kritikken mot dette klassifiserings- og finansieringssystemet ble diskutert (Sosial- og helsedepartementet, 1996). Ettersom disse aspektene er av stor betydning for denne rapportens tema og problemstilling, vil vi kort gjengi noen av hovedpunktene Bakgrunnen for gruppering i DRG-system Prinsippet med inndeling av grupper i henhold til et prissystem har sin opprinnelse innenfor industrien. Professor Robert B. Fetter ved Yale University og professor og kirurg John D. Thompson ble i 1967 bedt om å tilpasse dette systemet til behovet for problemløsing relatert til kvalitet, effektivitet og kostnader innenfor helsesektoren. Arbeidsgruppen som utarbeidet tilpasningen kom fram til en liste med krav som et slikt system måtte tilfredsstille. For det første måtte pasientene innenfor hver gruppe gjenspeile et ensartet ressursbehov. For det andre skulle inndelingen medisinsk sett være meningsfull, slik at hver gruppering klinisk inneholdt ensartede pasientgrupper. Dernest ble det vektlagt at klassifiseringen skulle bygge på eksisterende journalopplysninger, og for det fjerde at systemet skulle omfatte et overskuelig antall grupper og et tilstrekkelig antall pasienter i hver av disse. Videre skulle grupperingen være gjensidig utelukkende, slik at enhver pasient bare skulle være mulig å plassere i én gruppe. Det sjette kravet var at grupperingen måtte ivareta behovet for innbyrdes sammenligninger. I den første utgaven av DRG-systemet for helsesektoren ble disse seks kravene søkt ivaretatt gjennom en inndeling i 383 grupper spesifiserte i henhold til pasientens hoveddiagnose, bidiagnoser og alder. Denne inndelingen var basert på World Health Organisations (WHO) sykdomsklassifisering, ICD-8. Ved innføringen av ISF i Norge i 1997 ble sykehusoppholdene DRG-gruppert basert på diagnoser fra ICD-9 og kirurgiske prosedyrer fra The NOMESCO Classification of Surgical Procedures (NCSP). Sykdomsklassifikasjonen ICD-9 ble benyttet som basis for grupperingen til og med I 1999 ble den foreløpig siste revisjonen, ICD-10, innført. Det er diagnoser fra denne klassifikasjonen som sammen med registrerte kirurgiske inngrep (NCSP) brukes til å gruppere sykehusoppholdene. Også i denne studien har ICD-10 og NCSP vært benyttet ved journalgjennomgangen. Dersom grupperingslogikken skal fremstilles noe forenklet, så bestemmes DRG-plasseringen av et sykehusopphold i utgangspunktet av hoveddiagnosen (hovedregelen). Unntaket fra denne regelen er opphold med svært ressurskrevende prosedyrer, der grupperingsforløpet er noe annerledes. Dersom for eksempel prosedyrer som levertransplantasjon, lungetransplantasjon eller benmargstransplantasjon har blitt utført, grupperes oppholdet direkte til spesielle DRGer. Det samme er tilfelle for opphold som har hoveddiagnose multitraume eller hovedog/eller bidiagnose HIV. For majoriteten av oppholdene, som ikke faller innenfor unntakene nevnt ovenfor, skjer grupperingen ved at avdelingsoppholdene DRG-grupperes. Dette plasserer avdelingsoppholdet i en av de 25 hoveddiagnosegruppene (HDG). 10
13 Tabell 2.1 HDG for pasienter behandlet ved norske somatiske sykehus i 2001 (Sosial- og helsedepartementet, 2001) HDG Tekst 0 Tilleggskategori 1 Sykdommer i nervesystemet 2 Øyesykdommer 3 Øre-, nese- og halssykdommer 4 Sykdommer i åndedrettsorganene 5 Sykdommer i sirkulasjonsorganene 6 Sykdommer i fordøyelsesorganene 7 Sykdommer i lever, galleveier og bukspyttkjertel 8 Sykdommer i muskel-skjelettsystemet og bindevev 9 Sykdommer i hud, underhud og bryst 10 Indresekretoriske, ernærings- og stoffskiftesykdommer 11 Nyre- og urinveissykdommer 12 Sykdommer i mannlige kjønnsorganer 13 Sykdommer i kvinnelige kjønnsorganer 14 Sykdommer under svangerskap, fødsel og barseltid 15 Nyfødte med tilstander som har oppstått i perinatalperioden 16 Sykdommer i blod, bloddannende organer og immunapparatet 17 Myeloproliferative sykdommer og lite differensierte svulster 18 Infeksiøse og parasittære sykdommer 19 Psykiske lidelser og atferdsforstyrrelser 20 Alkohol-, stoff- og medikamentmisbruk og organiske sinnslidelser framkalt av disse 21 Skade, forgiftninger og toksiske effekter av medikamenter/andre stoffer medikamentmisbruk og organiske sinnslidelser framkalt av disse 22 Forbrenninger 23 Faktorer som påvirker helsetilstanden andre kontakter med helsetjenesten 24 Signifikant multitraume 25 HIV-infeksjon Deretter blir avdelingsoppholdene aggregert til sykehusopphold, som igjen grupperes videre til ulike DRG-er basert på opplysinger om bidiagnose(r), kirurgiske prosedyrer, pasientens alder og kjønn samt utskrivingsstatus (som levende eller død). Det er denne DRG-grupperingen som sammen med visse prisregler bestemmer hvilken ISF-refusjon det enkelte sykehusoppholdene skal utløse, siden alle DRG-er er tilordnet en gitt kostnadsvekt som benyttes til å beregne ISF-refusjonen. I Norge har det til nå blitt beregnet norske kostnadsvekter til DRG-systemet ved fire anledninger. Første gang var i 1990 da HCFA-3 versjonen av DRG-systemet ble utarbeidet av SINTEF NIS. I 1992 ble kostnadsvekter til HCFA-8 versjonen av DRG-systemet laget- denne gangen i regi av Sosial- og helsedepartementet. Den tredje gangen arbeidet ble utført, var det til HCFA-12 versjonen av DRG-systemet i Utarbeidelsen ble gjort av SINTEF Uni- 11
14 med. Den fjerde, og foreløpig siste, revisjonen av kostnadsvektene ble utført i også denne gang av SINTEF Unimed. Ved den fjerde revisjonen ble det beregnet kostnadsvekter til NorskDRG-versjonen av DRG-systemet. 2 Disse kostnadsvektene ble tatt i bruk fra og med 2002, og erstattet dermed kostnadsvektene til HCFA-12 versjonen (Pedersen & Solstad, 2002). En femte revisjon av kostnadsvektene til NorskDRG-versjonen i regi av SINTEF Unimed vil finne sted i 2003, og disse nye kostnadsvektene er planlagt implementert i Kritikk av DRG-systemet Et argument som ofte brukes mot anvendelsen av et DRG-system innenfor helsesektoren er at det ikke er i stand til å fange opp alvorlighetsgraden i pasientens tilstand. Hoved- og bidiagnose skal etter intensjonen gi et bilde av dette, men studier som har blitt gjort (for eksempel Horn et al, 1986) viser at indikatorene ikke er presise nok for dette formålet. Videre har DRG-systemet blitt kritisert for at det ikke har inneholdt noe effektmål på pasientbehandlingen, og for at det har eksistert for dårlige rutiner i forhold til oppfølging og vedlikehold av systemet. Sistnevnte innvending har særlig vært rettet mot manglende tilpasning av systemet (blant annet kodeverk og kostnadsvekter) til den medisinske og teknologiske utviklingen. I de senere årene har det derfor blitt lagt ned en betydelig innsats for å forbedre kodeverket og beregne nye kostnadsvekter til NorskDRG. Det sistnevnte arbeidet har blant annet blitt gjennomført ved SINTEF Unimed. Kostnadsvektene oppgraderes nå jevnlig med utgangspunkt i gjennomsnittskostnadene for behandling av pasienter innenfor de ulike pasientgruppene ved et utvalg av norske somatiske sykehus. Det har også blitt reist kritikk mot mulighetene for misbruk av DRG-systemet i en aktivitetsbasert sammenheng. Innvendingene kan deles inn i tre hovedgrupper: - For det første kan DRG-systemet bidra til at sykehusene prioriterer å behandle de til enhver tid mest økonomisk lønnsomme pasientene. Dette fenomenet omtales gjerne som fløteskumming. Som en konsekvens av dette kan det være at terskelen for behandling settes lavere for de populære og mest lønnsomme DRG-ene enn de faglige vurderingene skulle tilsi. - En annen form for pervertering av systemet omtales som patient-shifting. Dette er en samlebetegnelse på en utviklingstendens der sykehusene går bort fra å behandle pasienter med faktiske kostnader over gjennomsnittet. På denne måten vil pasientene som gis en behandling koste mindre enn den refusjonen som sykehuset mottar for oppholdet. - Den tredje måten DRG-systemet kan misbrukes på er gjennom det som kalles DRG-kryp. I studien gjennomført av Hsia et al (1988) refereres tre former for slik virksomhet. Først nevnes mis-specification som innebærer at feil diagnose har blitt valgt som hoveddiagnose, eller at diagnosen som har blitt satt ikke understøttes av journalopplysningene. En annen måte å øke inntektene på uten å øke aktiviteten, er ved miscoding. Ved miscoding fører sykehuset opp sykdommer eller prosedyrer som ikke har vært utført under oppholdet, bryter kodingsforskriftene eller setter unødvendig vag diagnosekode. Den tredje formen for kryp er resequencing, hvor rekkefølgen på diagnosene endres, for eksempel ved å føre opp en av bidiagnosene som hoveddiagnose, med den effekt at refusjonsstørrelsen øker. I kapitlene 4 og 5 vil vi komme nærmere tilbake til omfanget av feilkodinger på hoveddiagnose- og bidiagnosenivå, samt i hvor stor utstrekning dette påvirker DRG-plasseringen. 2 Nord DRG er grunnlag for den norske versjonen, NorskDRG. Endringer i NordDRG videreføres som oftest i NorskDRG. 12
15 Først skal vi imidlertid presentere utvalget som har blitt undersøkt, metoden for datainnsamling som har blitt benyttet og diskutere de metodiske utfordringene ved studien. 13
16
17 3 Metode I dette kapitlet skal vi redegjøre for sentrale aspekter ved forskningsdesignet. Vi vil hovedsakelig fokusere på framgangsmåten ved trekkingen av utvalget, metodene for datainnsamling og dataanalyse som ble benyttet samt de metodiske utfordringene studien har bydd på. 3.1 Utvalg Den totale populasjonen som vårt utvalg til studien skulle trekkes fra besto av avdelingsopphold ved 73 somatiske sykehus i Ved trekkingen av utvalget benyttet vi datafiler fra NPR, og utvalget ble trukket i en totrinns-prosess der vi først trakk ut institusjonene og deretter selekterte enkelte avdelingsopphold ved disse institusjonene. Forut for uttrekningen av sykehus stratifiserte vi populasjonen i to kategorier, avhengig av hvilken sykehustype institusjonen tilhørte. Den første kategorien besto av 20 store sykehus, og inkluderte samtlige universitetsklinikker og sentralsykehus. Den andre kategorien inkluderte de resterende 53 sykehusene, og omfattet dermed lokal- og fylkessykehusene. To sykehus ble trukket tilfeldig fra gruppen av store sykehus og tre ble tilfeldig utvalgt fra gruppen av små sykehus. Sykehusene som refereres til som A og B ble trukket fra gruppen med store sykehus, mens sykehusene C, D og E ble trukket fra den andre kategorien. I tabell 2 har vi satt opp hvor stor prosentandel av oppholdene ved de fem utvalgte sykehusene som var gruppert til den kompliserte DRG-en i et DRG-par, og hvor mange bidiagnoser som gjennomsnittlig er registrert per opphold. Begge disse målene kan si oss noe om kodefrekvensen ved de utvalgte sykehusene, og hvorvidt disse sykehusene skiller seg vesentlig fra gjennomsnittet i den sykehusgruppen de representerer. 3 Kjemoterapi, dialyse, rehabilitering og fleravdelingsopphold er eksludert. De to førstnevnte behandlingstypene ble holdt utenfor fordi de omfattet et svært høyt antall opphold der kodingen bør være relativt ukomplisert. Rehabiliteringsopphold ble ekskludert pga. de spesielle refusjonsreglene som ikke egner seg så godt for denne typen koderevisjon. Fleravdelingsoppholdene ble ikke inkludert ettersom undersøkelsen ikke tok sikte på å avklare virkningen av aggregering fra avdelingsopphold til sykehusopphold 15
18 Tabell 3.1 Prosentandel kompliserte DRG-er og gjennomsnittlig antall bidiagnoser ved de utvalgte sykehusene og i totalpopulasjonen Prosentandel kompliserte DRG-er Gjennomsnittlig antall bidiagnoser Sykehus A 37,3 1,26 Sykehus B 37,5 1,33 Sykehus C 26,0 1,08 Sykehus D 30,3 1,24 Sykehus E 37,5 1,28 Store sykehus 33,4 1,26 Små sykehus 29,0 1,08 Alle sykehus 32,0 1,21 Både sykehus A og B har en andel kompliserte opphold på rett over 37 prosent, en andel som ligger noe over det samlede gjennomsnittet for de store sykehusene, som er 33,4 prosent. Gjennomsnittlig antall opphold i kompliserte DRG-er er 29 prosent for de små sykehusene. Av tabellen ser vi at sykehus C ligger under dette gjennomsnittet, mens de to øvrige små sykehusene ligger over. Sykehus E har en prosentandel kompliserte DRG-er som er like høy som de to store sykehusene, og skiller seg dermed en del fra gjennomsnittet i gruppen med små sykehus. Den andre kolonnen i tabell 2 viser det gjennomsnittlige antallet registrerte bidiagnoser ved avdelingsoppholdene ved de fem sykehusene, beregnet ut fra samtlige opphold. Både sykehus A og C har samme gjennomsnittlige antall bidiagnoser per opphold som den sykehuskategorien de representerer, mens de tre øvrige sykehusene har et noe høyere gjennomsnitt. Igjen er det sykehus E, som også hadde en høy andel opphold i komplisert DRG, som skiller seg mest fra gjennomsnittet med 1,28 bidiagnoser per opphold, mens gjennomsnittet for de små sykehusene er 1,08. I det neste trinnet av utvelgelsesprosessen plukket vi tilfeldig ut 110 avdelingsopphold ved hvert av de fem sykehusene, uten annen seleksjon av avdelingsoppholdene enn nevnt i fotnote på forrige side, verken i henhold til DRG, hoveddiagnoser, bidiagnoser, pasientsammensetning eller andre pasientspesifikke eller administrative kjennetegn. Totalt ble det trukket 550 avdelingsopphold, hvorav 500 skulle undersøkes nærmere i journalgjennomgangen ved hvert enkelt sykehus. De 50 resterende avdelingsoppholdene utgjorde en reserve i tilfelle enkeltjournaler av ulike årsaker ikke kunne skaffes til veie og framlegges for gjennomgang. 3.2 Metode for datainnsamling Datainnsamlingen ble organisert slik at to leger fra KITH gikk gjennom 500 av de selekterte journalene ute ved de enkelte sykehusene. Ved denne gjennomgangen ble det kontrollert om de diagnose- og prosedyrekoder som var registrert i det pasientadministrative systemet stemte overens med data innrapportert til NPR. Videre ble det undersøkt hvorvidt de koder som stod oppført på journalenes oversiktsark stemte overens med registreringene i det pasientadministrative systemet. Den mest sentrale delen av journalgjennomgangen var imidlertid sammenholdingen av selve journaldokumentasjonen med de diagnose- og prosedyrekoder som var registrert på diagnosearket. I forbindelse med sistnevnte del, ble et revidert kodesett registrert i en database. I denne databasen ble hoveddiagnoser, bidiagnoser og prosedyrekoder som ikke skulle vært registrert eller som ikke hadde dekning i journalopplysninger strøket, mens manglende koder ble tilføyet og feilaktige koder korrigert. 16
19 For å finne ut om de revideringene som ble foretatt på bakgrunn av journalgjennomgangen medførte endringer av oppholdenes DRG-plassering, ble alle de undersøkte oppholdene gruppert på nytt ved hjelp av grupperingsprogrammet NorskDRG versjon 1.7. Denne regrupperingen av de undersøkte avdelingsoppholdene gjorde det mulig å analysere avvikene mellom opprinnelig og ny DRG-plassering. I de tilfeller hvor det ble avdekket feil av praktisk betydning mellom det pasientadministrative systemet og NPR-data, eller mellom journalomslag og PAS-system, ble dette registrert. Disse avvikene var ikke sentrale under det videre arbeidet med data og i forbindelse med selve dataanalysen. Forøvrig ble kun avvik mellom journalenes innhold og NPR-data registrert. Forhold ved kodingen som kun gjaldt årsaks-, steds- og aktivitetskoder for skadetilfeller, ble ikke vektlagt ved gjennomgangen. Manglende årsakskoding ble imidlertid notert, men ikke kodet eller omkodet ved revisjonen av kasusene. Manglende koder som det pasientadministrative systemet og NPR ikke kan håndtere, for eksempel ATC-koder, ble heller ikke notert. Det samme gjaldt manglende bruk av frivillig tilleggskoding uten betydning for DRG-gruppering. 3.3 Metodiske utfordringer Utvalget som er benyttet i undersøkelsen er trukket ved sannsynlighetsutvelging. Dette reduserer sannsynligheten for at enhetene i utvalget skiller seg systematisk fra populasjonen. Eventuelle avvik mellom universet og utvalget vil altså dermed være et resultat av tilfeldige variasjoner. Som i alle andre utvalgsundersøkelser er resultatene fra denne undersøkelse beheftet med usikkerhet. Den usikkerheten man får i resultatene fordi man bygger på opplysninger om en del av de avdelingsoppholdene som undersøkelsen dekker, kalles utvalgsvarians. Standardavviket er et mål på denne usikkerheten. Størrelsen på standardavviket kan anslås ved hjelp av antallet observasjoner i utvalget. Tabell 3 viser størrelsen på standardavviket for observerte prosentandeler ved ulike utvalgsstørrelser. Tabell 3.2 Forventet standardavvik for observerte prosentandeler ved ulike utvalgsstørrelser Antall obs (n) Prosentandeler (p) 95/5 90/10 80/20 70/30 60/40 50/ ,36 6,00 8,00 9,17 9,80 10, ,08 4,24 5,66 6,48 6,93 7, ,18 3,00 4,00 4,58 4,90 5, ,38 1,90 2,53 2,90 3,10 3, ,09 1,50 2,00 2,29 2,45 2, ,97 1,34 1,79 2,05 2,19 2, ,80 1,10 1,46 1,67 1,79 1, ,69 0,95 1,26 1,45 1,55 1, ,56 0,77 1,03 1,18 1,26 1, ,49 0,67 0,89 1,02 1,10 1,12 Følgende eksempel viser hvordan man kan bruke tabell 3 for å finne konfidensintervaller: Anslaget på standardavviket til et observert prosenttall på 80 (f.eks 80 prosent ja og 20 prosent nei) er 1,79 når antall observasjoner er 500. Konfidensintervallet for den sanne verdi får grensene 80 +/- 2 x 1,79, dvs at det strekker seg fra 76,4 til 83,6. Det betyr at dette intervallet med 95 prosent sikkerhet vil inneholde den tallstørrelsen en ville ha fått om alle enheter i populasjonene hadde vært med i undersøkelsen. Som det også fremgår av tabellen 17
20 øker størrelsen på standardavviket når antallet observasjoner synker, og når prosentfordelingen er jevn. Det høyeste forventede standardavviket befinner seg derfor i et utvalg med få observasjoner, der prosentfordelingen er 50/50. Til tross for at vi i utgangspunktet ikke har grunn til å forvente noen systematiske avvik mellom populasjonen og utvalget, så består utvalget av kun om lag 0,07 prosent av den totale utvalgspopulasjonen 4. Ettersom vi kun undersøkte journaler ved fem sykehus, var det naturligvis av stor betydning at de institusjonene som ble utvalgt ikke avvek systematisk fra de øvrige sykehusene i utvalget. Vi vurderte derfor å kontrollere for også andre egenskaper ved sykehusene og/eller de enkelte avdelingsoppholdene, men ettersom det også er stor usikkerhet knyttet til hvilke dimensjoner det er mest hensiktsmessige å stratifisere i forhold til, valgte vi til slutt å ikke kontrollere for ytterligere forhold. En annen utfordring i forbindelse med gjennomføringen av studien var knyttet til faren for lav interreliabilitet. Dette kan påvirke resultatene fordi tolkningen av opplysningene gitt i pasientjournaler ofte varierer fra lege til lege. Vi forsøkte å korrigere for slike problemer ved at to leger samarbeidet om å gjennomgå de enkelte journalene. Denne prosessen åpnet dermed for at legene hadde mulighet til å overprøve hverandres konklusjoner, og diskutere seg imellom dersom de var uenige. I tillegg hadde det vært ønskelig å inkludere et større antall leger i arbeidet med journalgjennomgangen. Dette kunne for eksempel vært organisert som en for-undersøkelse der grad av konsensus om koding innad i en større gruppe av leger hadde blitt undersøkt. Innenfor rammene for dette prosjektet, var det imidlertid ikke mulig å gjennomføre en slik studie. Øvrige utfordringen knyttet til datainnsamling gjennom journalgjennomgang kommer vi nærmere tilbake til i kapittel Reliabilitet og validitet Dataenes validitet og reliabilitet er forenklet forklart et mål på hvorvidt det innsamlede materialet gir et riktig bilde av de egenskapene vi ønsker å undersøke. Reliabliteten bestemmes av hvordan datainnsamlingen er gjennomført, og betegnelsen sikter til nøyaktigheten i denne prosessen. Validiteten avhenger av at datas reliabilitet er høy, og fungerer som en indikator på hvorvidt vi har undersøkt eller målt det vi intenderte å måle. Validiteten betegner altså dataenes relevans for den problemstillingen som skal undersøkes. Siden denne undersøkelsen analyserer de samme dataene som vi på forhånd hadde tilgjengelig fra NPR, gir det seg selv at dataene utvilsomt er relevante i forhold til problemstillingen. Videre er denne studien en undersøkelse som faktisk tar sikte på vurdere reliabiliteten til de dataene som alt befinner seg i det norske pasientregisteret. Kan man stole på at de opplysningene som fins i registeret stemmer med de medisinske opplysningene som er registrert i pasientenes journaler ute på sykehusene? Videre kan vi ikke helt utelukke at forskjeller i pasienttilbudet ved de fem sykehusene som deltar i denne undersøkelsen, kan påvirke reliabiliteten. Blant annet har ikke sykehus E noen fødeavdeling, noe de øvrige sykehusene har. Dersom det forekommer et større omfang av medisinske feilkodinger innenfor visse medisinske fagområder, kan resultatene slik påvirkes av at de fem sykehusene har et ulikt pasienttilbud. De to store sykehusene, A og B, har et mer spesialisert og bredere tilbud enn de tre små sykehusene, C, D og E, og det kan også være forskjeller mellom sykehusene innenfor de to kategoriene. Tabell 2 viste tidligere at det eksisterer variasjoner mellom sykehusene både med hensyn til prosentandelen opphold i kompliserte DRG-er og gjennomsnittlig antall registrerte bidiagnoser per opphold. 4 Dersom man antar at prosentfordelingen er 50/50 i datamaterialet, vil en undersøkelse bestående av opphold ha et forventet standardavvik på 1,29 prosent. Det tilsvarende standardavviket i et utvalg på 2000 opphold vil være 1,12 prosent. 18
FORFATTER(E) OPPDRAGSGIVER(E) Avregningsutvalget GRADER. DENNE SIDE ISBN PROSJEKTNR. ANTALL SIDER OG BILAG
 TITTEL SINTEF RAPPORT SINTEF Unimed Postadresse: 7465 Trondheim Besøksadresse: Olav Kyrres gt. 3 Telefon: 73 59 25 90 Telefaks: 73 59 63 61 Foretaksregisteret: NO 948 007 029 MVA Er det sammenfall mellom
TITTEL SINTEF RAPPORT SINTEF Unimed Postadresse: 7465 Trondheim Besøksadresse: Olav Kyrres gt. 3 Telefon: 73 59 25 90 Telefaks: 73 59 63 61 Foretaksregisteret: NO 948 007 029 MVA Er det sammenfall mellom
Aktivitet i spesialisthelsetjenesten
 11.04.2016 Aktivitet i spesialisthelsetjenesten 2011-2014 For bosatte i opptaksområdet til Nordlandssykehuset HF Linda Leivseth SENTER FOR KLINISK DOKUMENTASJON OG EVALUERING (SKDE) 0 Innhold Bakgrunnsinformasjon
11.04.2016 Aktivitet i spesialisthelsetjenesten 2011-2014 For bosatte i opptaksområdet til Nordlandssykehuset HF Linda Leivseth SENTER FOR KLINISK DOKUMENTASJON OG EVALUERING (SKDE) 0 Innhold Bakgrunnsinformasjon
Akuttkirurgi HF i Helse Nord Utvalg av data ved UNN v2 (Narvik og Harstad) November 2016 Kjell Solstad
 Akuttkirurgi HF i Helse Nord Utvalg av data ved UNN v2 (Narvik og Harstad) November 2016 Kjell Solstad Endringer i forhold til tilsvarende oversikter fra juni 2016 Presentasjonene her er innholdsmessig
Akuttkirurgi HF i Helse Nord Utvalg av data ved UNN v2 (Narvik og Harstad) November 2016 Kjell Solstad Endringer i forhold til tilsvarende oversikter fra juni 2016 Presentasjonene her er innholdsmessig
Akuttkirurgi HF i Helse Nord Utvalg av data ved NLSH. Juni 2016 Kjell Solstad
 Akuttkirurgi HF i Helse Nord Utvalg av data ved NLSH Juni 2016 Kjell Solstad Oversikter for døgnopphold Antall og prosentandel episoder Ved NLSH Lofoten 2014 etter inntaksmåte og behandlingsnivå Datakilde:
Akuttkirurgi HF i Helse Nord Utvalg av data ved NLSH Juni 2016 Kjell Solstad Oversikter for døgnopphold Antall og prosentandel episoder Ved NLSH Lofoten 2014 etter inntaksmåte og behandlingsnivå Datakilde:
opphold Koding, DRG og ISF, har vi skjønt det?
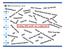 Olafr og Gunnar Glen Thorsen Heldøgns opphold Pasientadministrative system KITH Økonomi og analyse Hovedtilstand Helse Sør- Øst RHF Indeks Nirvaco Helse Midt-Norge RHF Dagpasient Journal Poliklinikk NCSP
Olafr og Gunnar Glen Thorsen Heldøgns opphold Pasientadministrative system KITH Økonomi og analyse Hovedtilstand Helse Sør- Øst RHF Indeks Nirvaco Helse Midt-Norge RHF Dagpasient Journal Poliklinikk NCSP
Innføring av DRG og ISF. Magne Johnsen Rådgiver
 Innføring av DRG og ISF Magne Johnsen Rådgiver Disposisjon: Innledning om DRG og ISF Et historisk tilbakeblikk: Hovedtrekkene i DRG systemet: Kostnadsvekter: Aggregering: Fremtidige finansieringssystemer:
Innføring av DRG og ISF Magne Johnsen Rådgiver Disposisjon: Innledning om DRG og ISF Et historisk tilbakeblikk: Hovedtrekkene i DRG systemet: Kostnadsvekter: Aggregering: Fremtidige finansieringssystemer:
Akuttkirurgi HF i Helse Nord Utvalg av data ved UNN (Narvik og Harstad) Juni 2016 Kjell Solstad
 Akuttkirurgi HF i Helse Nord Utvalg av data ved UNN (Narvik og Harstad) Juni 2016 Kjell Solstad Oversikter for døgnopphold Antall og prosentandel episoder ved UNN Narvik 2014 etter inntaksmåte og behandlingsnivå
Akuttkirurgi HF i Helse Nord Utvalg av data ved UNN (Narvik og Harstad) Juni 2016 Kjell Solstad Oversikter for døgnopphold Antall og prosentandel episoder ved UNN Narvik 2014 etter inntaksmåte og behandlingsnivå
Styresak 159-2012/3 Aktivitetsutvikling i Helse Nord, oppfølging av styresak 89-2012
 Møtedato: 19. desember 2012 Arkivnr.: Saksbeh/tlf: Sted/Dato: Kirsti Freibu, 75 51 29 66 Bodø, 7.12.2012 Styresak 159-2012/3 Aktivitetsutvikling i Helse Nord, oppfølging av styresak 89-2012 Bakgrunn og
Møtedato: 19. desember 2012 Arkivnr.: Saksbeh/tlf: Sted/Dato: Kirsti Freibu, 75 51 29 66 Bodø, 7.12.2012 Styresak 159-2012/3 Aktivitetsutvikling i Helse Nord, oppfølging av styresak 89-2012 Bakgrunn og
Sogn og Fjordane bruk av Ålesund og Volda Kjell Solstad juni 2014
 Sogn og Fjordane bruk av Ålesund og Volda 2010-2013 Kjell Solstad juni 2014 Bruk av Ålesund og Volda sjukehus for døgnpasienter bosatt i Sogn og Fjordane 2010-2013 etter bostedskommune. Prosentandel sykehusopphold
Sogn og Fjordane bruk av Ålesund og Volda 2010-2013 Kjell Solstad juni 2014 Bruk av Ålesund og Volda sjukehus for døgnpasienter bosatt i Sogn og Fjordane 2010-2013 etter bostedskommune. Prosentandel sykehusopphold
Aktivitet i spesialisthelsetjenesten
 Aktivitet i spesialisthelsetjenesten 2011-2015 For bosatte i opptaksområdet til Nordlandssykehuset HF Oppdatering av «Aktivitet i spesialisthelsetjenesten 2011-2014 - For bosatte i opptaksområdet til Nordlandssykehuset
Aktivitet i spesialisthelsetjenesten 2011-2015 For bosatte i opptaksområdet til Nordlandssykehuset HF Oppdatering av «Aktivitet i spesialisthelsetjenesten 2011-2014 - For bosatte i opptaksområdet til Nordlandssykehuset
Journalgjennomganger SINTEF Helse 2005-2006
 Journalgjennomganger SINTEF 2005-2006 Øyvind B Hope Seniorrådgiver SINTEF PaFi 1 Todelt prosjekt Utvikling av metodehåndbok for gjennomganger Gjennomgang av journaler hos et utvalg private sykehus 2 1
Journalgjennomganger SINTEF 2005-2006 Øyvind B Hope Seniorrådgiver SINTEF PaFi 1 Todelt prosjekt Utvikling av metodehåndbok for gjennomganger Gjennomgang av journaler hos et utvalg private sykehus 2 1
Håndbok for journalgjennomganger. DRG-konferansen 2007
 Håndbok for journalgjennomganger DRG-konferansen 2007 Bakgrunn: Ledd i å styrke kvaliteten på- og kontrollen av kodingen av medisinske data: SINTEF Helse foreslo overfor HOD å beskrive retningslinjer og
Håndbok for journalgjennomganger DRG-konferansen 2007 Bakgrunn: Ledd i å styrke kvaliteten på- og kontrollen av kodingen av medisinske data: SINTEF Helse foreslo overfor HOD å beskrive retningslinjer og
Endringer i DRG-logikk 2006
 Endringer i DRG-logikk 2006 Øyvind B Hope SINTEF PaFi 1 Hvorfor endringer? Feilkorrigering I et så komplekst system som DRG-systemet, vil det til stadighet oppdages større eller mindre feil. Som regel
Endringer i DRG-logikk 2006 Øyvind B Hope SINTEF PaFi 1 Hvorfor endringer? Feilkorrigering I et så komplekst system som DRG-systemet, vil det til stadighet oppdages større eller mindre feil. Som regel
INFORMASJON VED UTSKRIVELSE ER VI GODE NOK?
 INFORMASJON VED UTSKRIVELSE ER VI GODE NOK? Samhandlingsseminar 04.06.19 Torunn Nesset, Samhandlingsrådgiver, Diakonhjemmet Sykehus DETTE HAR JEG TENKT Å SI LITT OM: PLO-kommunikasjon generelt Utskrivningsrapporter
INFORMASJON VED UTSKRIVELSE ER VI GODE NOK? Samhandlingsseminar 04.06.19 Torunn Nesset, Samhandlingsrådgiver, Diakonhjemmet Sykehus DETTE HAR JEG TENKT Å SI LITT OM: PLO-kommunikasjon generelt Utskrivningsrapporter
ICD-10 KODEVEILEDNING 2007 Innledning
 ICD-10 KODEVEILEDNING 2007 Innledning Forfattere: Dato: Arnt Ole Ree Glen Thorsen 5. februar 2007 Rapporten inneholder definisjoner, overordnede retningslinjer og generell veiledning i diagnosekoding etter
ICD-10 KODEVEILEDNING 2007 Innledning Forfattere: Dato: Arnt Ole Ree Glen Thorsen 5. februar 2007 Rapporten inneholder definisjoner, overordnede retningslinjer og generell veiledning i diagnosekoding etter
Analysemodell Forbruk spesialisthelsetjenester Lister brukerutvalg 31.10.11 Helsenettverk Lister 2.11.11
 Analysemodell Forbruk spesialisthelsetjenester Lister brukerutvalg 31.10.11 2.11.11 Lister ernæring & mestringsteam 1 Arbeid i regi av Helse Sør-Øst SSHF er pilot i utvikling av analysemodell for pasientstrømmer
Analysemodell Forbruk spesialisthelsetjenester Lister brukerutvalg 31.10.11 2.11.11 Lister ernæring & mestringsteam 1 Arbeid i regi av Helse Sør-Øst SSHF er pilot i utvikling av analysemodell for pasientstrømmer
12 Opphold i døgninstitusjoner for voksne
 12 Opphold i institusjoner for voksne Anne Mette Bjerkan og Per B. Pedersen Sammendrag Nær halvparten av oppholdene i institusjonene for voksne hadde i 2006 en varighet på inntil åtte dager (47 prosent),
12 Opphold i institusjoner for voksne Anne Mette Bjerkan og Per B. Pedersen Sammendrag Nær halvparten av oppholdene i institusjonene for voksne hadde i 2006 en varighet på inntil åtte dager (47 prosent),
Kvalitetsprosjektet Presentasjon for DRGForum s konferanse onsdag 8. mars 2006
 Formålet med kvalitetsprosjektet: Forbedre kvaliteten i medisinsk informasjon i datagrunnlaget mer konsensus. Skape arena for bedre 2-veis kommunikasjon mellom de kliniske fagmiljøene og nasjonalt fagmiljø
Formålet med kvalitetsprosjektet: Forbedre kvaliteten i medisinsk informasjon i datagrunnlaget mer konsensus. Skape arena for bedre 2-veis kommunikasjon mellom de kliniske fagmiljøene og nasjonalt fagmiljø
Endring i DRG-indeks. Beskrivelse av metode og resultater 2002-2005. SINTEF Helse. Stein Østerlund Petersen og Kjartan Sarheim Anthun
 SINTEF A1369 RAPPORT Endring i DRG-indeks. Beskrivelse av metode og resultater 2002-2005 Stein Østerlund Petersen og Kjartan Sarheim Anthun SINTEF Helse Januar 2008 Innholdsfortegnelse Innholdsfortegnelse...3
SINTEF A1369 RAPPORT Endring i DRG-indeks. Beskrivelse av metode og resultater 2002-2005 Stein Østerlund Petersen og Kjartan Sarheim Anthun SINTEF Helse Januar 2008 Innholdsfortegnelse Innholdsfortegnelse...3
Forvaltningsrevisjon
 2 Forvaltningsrevisjon Forvaltningsrevisjon er systematiske undersøkelser av økonomi, produktivitet, måloppnåelse og virkninger ut fra Stortingets vedtak og forutsetninger 3 Hva skal jeg snakke om? Bakgrunn
2 Forvaltningsrevisjon Forvaltningsrevisjon er systematiske undersøkelser av økonomi, produktivitet, måloppnåelse og virkninger ut fra Stortingets vedtak og forutsetninger 3 Hva skal jeg snakke om? Bakgrunn
Journalgjennomgang Privatsykehus
 Journalgjennomgang 2005 Privatsykehus Hovedresultater: 1) Av et utvalg på 500 journaler ved private sykehus, inneholdt 433 tilstrekkelig dokumentasjon for bedømming 2) 24 prosent av oppholdene hadde uriktig
Journalgjennomgang 2005 Privatsykehus Hovedresultater: 1) Av et utvalg på 500 journaler ved private sykehus, inneholdt 433 tilstrekkelig dokumentasjon for bedømming 2) 24 prosent av oppholdene hadde uriktig
Aktiviteten ved DMS Nord-Troms for pasienter bosatt i Nord-Troms bostedsområde 2014 og August 2016 Kjell Solstad
 Aktiviteten ved DMS Nord-Troms for pasienter bosatt i Nord-Troms bostedsområde 2014 og 2015 August 2016 Kjell Solstad Døgnopphold ved DMS Nord-Troms, Storslett 2014-2015 Datakilde: Norsk pasientregister
Aktiviteten ved DMS Nord-Troms for pasienter bosatt i Nord-Troms bostedsområde 2014 og 2015 August 2016 Kjell Solstad Døgnopphold ved DMS Nord-Troms, Storslett 2014-2015 Datakilde: Norsk pasientregister
Flere behandlede pasienter i somatiske sykehus
 Toni Kvalø Flere behandlede pasienter i somatiske sykehus Det har vært et økt aktivitetsnivå i de somatiske sykehusene i løpet av perioden fra 199 til 2, fordi atskillig flere pasienter har fått behandling.
Toni Kvalø Flere behandlede pasienter i somatiske sykehus Det har vært et økt aktivitetsnivå i de somatiske sykehusene i løpet av perioden fra 199 til 2, fordi atskillig flere pasienter har fått behandling.
Hva er kodekvaliteten i helseforetakene?
 Hva er kodekvaliteten i helseforetakene? 1 VET IKKE 2 Hva skal jeg snakke om? Bakgrunn for Riksrevisjonens interesse for koding Hva var kodekvaliteten i 2003? Hvorfor vi gjennomfører en ny journalrevisjon
Hva er kodekvaliteten i helseforetakene? 1 VET IKKE 2 Hva skal jeg snakke om? Bakgrunn for Riksrevisjonens interesse for koding Hva var kodekvaliteten i 2003? Hvorfor vi gjennomfører en ny journalrevisjon
FORFATTER(E) OPPDRAGSGIVER(E) Helse- og omsorgsdepartementet GRADER. DENNE SIDE ISBN PROSJEKTNR. ANTALL SIDER OG BILAG
 1 SINTEF RAPPORT TITTEL SINTEF Helse Norsk pasientregister Kvalitet på medisinsk koding og ISF-refusjoner. I hvilken grad er journalgjennomgang et nyttig verktøy? Postadresse: Pb 124, Blindern, 0314 Oslo/
1 SINTEF RAPPORT TITTEL SINTEF Helse Norsk pasientregister Kvalitet på medisinsk koding og ISF-refusjoner. I hvilken grad er journalgjennomgang et nyttig verktøy? Postadresse: Pb 124, Blindern, 0314 Oslo/
SAK NR REVISJON AV KODING AV MULTITRAUMEPASIENTER VED SYKEHUSET INNLANDET HF VEDTAK:
 Sykehuset Innlandet HF Styremøte 29.11.10 SAK NR 077 2010 REVISJON AV KODING AV MULTITRAUMEPASIENTER VED SYKEHUSET INNLANDET HF Forslag til VEDTAK: 1. Styret ser alvorlig på Analysesenteret AS sin rapport
Sykehuset Innlandet HF Styremøte 29.11.10 SAK NR 077 2010 REVISJON AV KODING AV MULTITRAUMEPASIENTER VED SYKEHUSET INNLANDET HF Forslag til VEDTAK: 1. Styret ser alvorlig på Analysesenteret AS sin rapport
Presentasjon av arbeidet med kvalitetsprosjektet
 1 Presentasjon av arbeidet med kvalitetsprosjektet tidligere kalt diagnosekvalitetsprosjektet Konferanse om DRG 29. og 30. mars 2006, Soria Moria i Oslo Bakgrunn og metode Datautvikling Presentasjon av
1 Presentasjon av arbeidet med kvalitetsprosjektet tidligere kalt diagnosekvalitetsprosjektet Konferanse om DRG 29. og 30. mars 2006, Soria Moria i Oslo Bakgrunn og metode Datautvikling Presentasjon av
1. Kort om Riksrevisjonen 2. Bakgrunn 3. Problemstillinger 4. Gjennomføring/metoder 5. Status og veien videre
 Agenda 1. Kort om Riksrevisjonen 2. Bakgrunn 3. Problemstillinger 4. Gjennomføring/metoder 5. Status og veien videre Bilder fra Google 1 Kort om Riksrevisjonen 2 Posisjon, rolle og uavhengighet Stortinget
Agenda 1. Kort om Riksrevisjonen 2. Bakgrunn 3. Problemstillinger 4. Gjennomføring/metoder 5. Status og veien videre Bilder fra Google 1 Kort om Riksrevisjonen 2 Posisjon, rolle og uavhengighet Stortinget
Bakgrunn. Journalrevisjon. Journalrevisjon av tilfeldig utvalgte pasientjournaler. Resultatene framgår i Dokument nr. 3:2 ( ).
 2 1 Bakgrunn Innsatsstyrt finansiering (ISF): ca 20 mrd kroner i 2005 ISF er et helsepolitisk virkemiddel et viktig mål var å øke behandlingsaktiviteten et viktig mål er å stimulere til effektiv ressursutnyttelse
2 1 Bakgrunn Innsatsstyrt finansiering (ISF): ca 20 mrd kroner i 2005 ISF er et helsepolitisk virkemiddel et viktig mål var å øke behandlingsaktiviteten et viktig mål er å stimulere til effektiv ressursutnyttelse
Innleggelser. Utvikling i antall konsultasjoner 1. og 2. tertial 2010-2012. Utvikling i antall pasienter 1. og 2.
 Årgang 1, nummer 2 Som vi ser av graf 1 er det stadig flere pasienter fra Sarpsborg som behandles i spesialisthelsetjenesten. Det har vært en økning både i 1. og 2. ial for perioden. Spesielt er økningen
Årgang 1, nummer 2 Som vi ser av graf 1 er det stadig flere pasienter fra Sarpsborg som behandles i spesialisthelsetjenesten. Det har vært en økning både i 1. og 2. ial for perioden. Spesielt er økningen
Samhandlingsreformen: Treffer finansieringsordningene? Terje P. Hagen, Avdeling for helseledelse og helseøkonomi
 Samhandlingsreformen: Treffer finansieringsordningene? Terje P. Hagen, Avdeling for helseledelse og helseøkonomi Finansieringsløsningene i Samhandlingsreformen Kommunal medfinansiering Kommunene betaler
Samhandlingsreformen: Treffer finansieringsordningene? Terje P. Hagen, Avdeling for helseledelse og helseøkonomi Finansieringsløsningene i Samhandlingsreformen Kommunal medfinansiering Kommunene betaler
Finansieringsordninger for telemedisin. Konferanse om telemedisin Tromsø Geir Brandborg
 Finansieringsordninger for telemedisin Konferanse om telemedisin Tromsø 2.11.2010 Geir Brandborg Finansiering av telemedisin Finansieringskilder i spesialisthelsetjenesten: Rammebevilgning Innsatsstyrt
Finansieringsordninger for telemedisin Konferanse om telemedisin Tromsø 2.11.2010 Geir Brandborg Finansiering av telemedisin Finansieringskilder i spesialisthelsetjenesten: Rammebevilgning Innsatsstyrt
Directory%206th%20edition%20February% pdf 2
 DAECA Engelske Directory of Ambulatory Emergency Care for Adults (DAECA) 1 klassifiserer pasienter med akutte medisinske tilstander. Ambulatory Emergency Care Network i regi av NHS Elect har brukt dette
DAECA Engelske Directory of Ambulatory Emergency Care for Adults (DAECA) 1 klassifiserer pasienter med akutte medisinske tilstander. Ambulatory Emergency Care Network i regi av NHS Elect har brukt dette
Hvordan håndterer RHF/HF opplæring i koding og medisinsk klassifisering?
 Hvordan håndterer RHF/HF opplæring i koding og medisinsk klassifisering? Øystein Krüger Diakonhjemmet Sykehus Rapport fra Riksrevisjonen 2004-2005: Årsaker og konsekvenser av lav kodekvalitet i helseforetakene
Hvordan håndterer RHF/HF opplæring i koding og medisinsk klassifisering? Øystein Krüger Diakonhjemmet Sykehus Rapport fra Riksrevisjonen 2004-2005: Årsaker og konsekvenser av lav kodekvalitet i helseforetakene
Korreksjoner i årsavregningen 2013
 Korreksjoner i årsavregningen 2013 I vedlegget beskrives de enkelte korreksjonene. Det er 25 ulike korreksjoner i årsavregningen for 2013. Kommentar: Enkelte av korreksjonene fra nr.6 til og med nr.14
Korreksjoner i årsavregningen 2013 I vedlegget beskrives de enkelte korreksjonene. Det er 25 ulike korreksjoner i årsavregningen for 2013. Kommentar: Enkelte av korreksjonene fra nr.6 til og med nr.14
Overføring mellom sykehus i Norge
 Overføring mellom sykehus i Norge Rapport fra Analyseenheten, SKDE Helse Nord Om lag 5 % av alle døgnopphold ved norske somatiske sykehus er resultat av overføring av pasienter mellom sykehus for samme
Overføring mellom sykehus i Norge Rapport fra Analyseenheten, SKDE Helse Nord Om lag 5 % av alle døgnopphold ved norske somatiske sykehus er resultat av overføring av pasienter mellom sykehus for samme
Server_tilbakemelding_mal_NPR_meld_feil
 Oversikter over kritiske feil i mottatte aktivitetsdata - feilene MÅ korrigeres i eget PAS før endelig fil leveres til NPR. Frist for innsending av korrigert fil er 23. september 2014 Tabell001 Episoder
Oversikter over kritiske feil i mottatte aktivitetsdata - feilene MÅ korrigeres i eget PAS før endelig fil leveres til NPR. Frist for innsending av korrigert fil er 23. september 2014 Tabell001 Episoder
Referat fra møte i Avregningsutvalget 10. april 2014, kl , Rica Hell Hotel, Værnes
 Møte om: Avregningsutvalget (AU) Referat Møteleder: Bjørn Buan Dato: 10.04.2014 Referent: KVI/LLEIV Til stede: Kopi til: Bjørn Buan, Marianne Altmann, Halfdan Aass, August Bakke, Kahtan Al-Azawy Arne Seternes,
Møte om: Avregningsutvalget (AU) Referat Møteleder: Bjørn Buan Dato: 10.04.2014 Referent: KVI/LLEIV Til stede: Kopi til: Bjørn Buan, Marianne Altmann, Halfdan Aass, August Bakke, Kahtan Al-Azawy Arne Seternes,
Riksrevisjonens undersøkelse av medisinsk kodepraksis i helseforetakene. Dok 3:5 ( )
 Riksrevisjonens undersøkelse av medisinsk kodepraksis i helseforetakene Dok 3:5 (2016 2017) Agenda 1. Kort om Riksrevisjonen 2. Formål med medisinsk koding 3. Mål og problemstillinger for undersøkelsen
Riksrevisjonens undersøkelse av medisinsk kodepraksis i helseforetakene Dok 3:5 (2016 2017) Agenda 1. Kort om Riksrevisjonen 2. Formål med medisinsk koding 3. Mål og problemstillinger for undersøkelsen
RAPPORT A679. Håndbok for journalgjennomganger
 RAPPORT A679 Håndbok for journalgjennomganger Øyvind B Hope, Erik Sverrbo, Asgeir Winge, Glen Thorsen, Einar Amlie, Arnt Ole Ree Desember 2006 SINTEF RAPPORT TITTEL SINTEF Helse Norsk pasientregister Postadresse:
RAPPORT A679 Håndbok for journalgjennomganger Øyvind B Hope, Erik Sverrbo, Asgeir Winge, Glen Thorsen, Einar Amlie, Arnt Ole Ree Desember 2006 SINTEF RAPPORT TITTEL SINTEF Helse Norsk pasientregister Postadresse:
Informasjonsmøte 14. februar
 Informasjonsmøte 14. februar Hva har skjedd siden sist? Kontrakt signert med planfaglig rådgiver WSP Norge Samling for arbeidsgruppene på Campus, Mo 17. november Workshop for arbeidsgruppene i Mosjøen
Informasjonsmøte 14. februar Hva har skjedd siden sist? Kontrakt signert med planfaglig rådgiver WSP Norge Samling for arbeidsgruppene på Campus, Mo 17. november Workshop for arbeidsgruppene i Mosjøen
STØTTE SEG PÅ? DRG-forum november 2017
 KODING KAN VÆRE KOMPLISERENDE HVA OG HVEM SKAL MAN STØTTE SEG PÅ? DRG-forum november 2017 Litt om: Med bakgrunn i Riksrevisjonens rapport og diverse innspill m.a. fra pressen: Hva er andelen av kompliserende
KODING KAN VÆRE KOMPLISERENDE HVA OG HVEM SKAL MAN STØTTE SEG PÅ? DRG-forum november 2017 Litt om: Med bakgrunn i Riksrevisjonens rapport og diverse innspill m.a. fra pressen: Hva er andelen av kompliserende
SAMDATA. Sektorrapport for somatisk spesialisthelsetjeneste 2008
 SAMDATA Sektorrapport for somatisk spesialisthelsetjeneste 2008 Birgitte Kalseth (red.) SINTEF Teknologi og samfunn Helsetjenesteforskning 7465 TRONDHEIM Telefon: 4000 2590 Telefaks: 932 70 800 Rapport
SAMDATA Sektorrapport for somatisk spesialisthelsetjeneste 2008 Birgitte Kalseth (red.) SINTEF Teknologi og samfunn Helsetjenesteforskning 7465 TRONDHEIM Telefon: 4000 2590 Telefaks: 932 70 800 Rapport
Utviklingen i uførediagnoser per 31. desember 2012 Notatet er skrevet av Jostein Ellingsen og Marianne Næss Lindbøl,
 ARBEIDS- OG VELFERDSDIREKTORATET / SEKSJON FOR STATISTIKK Utviklingen i uførediagnoser per 31. desember 2012 Notatet er skrevet av Jostein Ellingsen og Marianne Næss Lindbøl, 11.12.2014. // NOTAT Sammendrag
ARBEIDS- OG VELFERDSDIREKTORATET / SEKSJON FOR STATISTIKK Utviklingen i uførediagnoser per 31. desember 2012 Notatet er skrevet av Jostein Ellingsen og Marianne Næss Lindbøl, 11.12.2014. // NOTAT Sammendrag
Sverd- og stjernekoder. Olafr Steinum Sverige - med hjelp av Gunnar Henriksson
 Sverd- og stjernekoder Olafr Steinum Sverige - med hjelp av Gunnar Henriksson DRG-forum 21. november 2016 * olafr steinum 2016 2 Introduksjon: Dobbelkoding Sverdkode kode for tilstandens etiologi Stjernekode
Sverd- og stjernekoder Olafr Steinum Sverige - med hjelp av Gunnar Henriksson DRG-forum 21. november 2016 * olafr steinum 2016 2 Introduksjon: Dobbelkoding Sverdkode kode for tilstandens etiologi Stjernekode
Aktivitetsutvikling Somatisk poliklinikk med fokus på sykepleieaktivitet
 2014 Aktivitetsutvikling Somatisk poliklinikk 2012-14 - med fokus på sykepleieaktivitet Lovisenberg November 2014 Morten Eimot Tor Øystein Seierstad 0 Side Innholdsfortegnelse 1. Innledning... 2 1.1 Datagrunnlaget...
2014 Aktivitetsutvikling Somatisk poliklinikk 2012-14 - med fokus på sykepleieaktivitet Lovisenberg November 2014 Morten Eimot Tor Øystein Seierstad 0 Side Innholdsfortegnelse 1. Innledning... 2 1.1 Datagrunnlaget...
Svar: Ved utredning av pasient for årsak til urinveisinfeksjon som er kurert og ikke lenger forårsaker symptomer brukes koden Z09.8 Etterundersøkelse
 Kasus 1: Jeg har fått spørsmål fra leger angående riktig koding av undersøkelser som er gjort i etterkant av et problem. Tidligere ble det brukt en del Z01-koder ved slike undersøkelser, men jeg har forstått
Kasus 1: Jeg har fått spørsmål fra leger angående riktig koding av undersøkelser som er gjort i etterkant av et problem. Tidligere ble det brukt en del Z01-koder ved slike undersøkelser, men jeg har forstått
Riksrevisjonens koderevisjon 2009 på 2008-data ved St. Olavs Hospital HF. Kommentarer
 Riksrevisjonens koderevisjon 2009 på 2008-data ved St. Olavs Hospital HF. Kommentarer St. Olavs Hospital HF Enhet for økonomi Anne Stenseth 10. Mars 2010 Det er også forstemmende at Riksrevisjonen i 2009
Riksrevisjonens koderevisjon 2009 på 2008-data ved St. Olavs Hospital HF. Kommentarer St. Olavs Hospital HF Enhet for økonomi Anne Stenseth 10. Mars 2010 Det er også forstemmende at Riksrevisjonen i 2009
Akuttkirurgi HF i Helse Nord Kirurgi ved NLSH Lofoten og UNN Narvik. Juni 2016 Kjell Solstad
 Akuttkirurgi HF i Helse Nord Kirurgi ved NLSH Lofoten og UNN Narvik Juni 2016 Kjell Solstad Antall og prosentandel episoder 2014 ved NLSH Lofoten og UNN Narvik etter DRG-type og behandlingsnivå Datakilde:
Akuttkirurgi HF i Helse Nord Kirurgi ved NLSH Lofoten og UNN Narvik Juni 2016 Kjell Solstad Antall og prosentandel episoder 2014 ved NLSH Lofoten og UNN Narvik etter DRG-type og behandlingsnivå Datakilde:
Indikatorer for kodingskvalitet
 DRG-forum 6/11-2015 Gardermoen 6/11-15 Klinisk relevante tilbakemeldinger Prosjekt initiert av NPR i 2013/2014 Ledd i NPRs kvalitetsstrategi «Korrekt medisinsk koding er nødvendig forutsetning for god
DRG-forum 6/11-2015 Gardermoen 6/11-15 Klinisk relevante tilbakemeldinger Prosjekt initiert av NPR i 2013/2014 Ledd i NPRs kvalitetsstrategi «Korrekt medisinsk koding er nødvendig forutsetning for god
Referat fra møte i Avregningsutvalget 13. mai 2011, kl , Radisson Blu Hotell, Trondheim Lufthavn Værnes
 Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 13.5.2011 Referent: Lotte Strandjord/Robert Wiik Til stede: Kopi til: Bjørn Buan, Marianne Altmann, Mikal Gjellan, Kathan Al-Azawy, Johan
Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 13.5.2011 Referent: Lotte Strandjord/Robert Wiik Til stede: Kopi til: Bjørn Buan, Marianne Altmann, Mikal Gjellan, Kathan Al-Azawy, Johan
Er det kodene som styrer oss - eller er det vi som styrer kodene
 1 Er det kodene som styrer oss - eller er det vi som styrer kodene Adm. Direktør Bjørn Engum Helse Nordmøre og Romsdal HF 2 Min presentasjon Et historisk og personlig - tilbakeblikk på koding og kodepraksis
1 Er det kodene som styrer oss - eller er det vi som styrer kodene Adm. Direktør Bjørn Engum Helse Nordmøre og Romsdal HF 2 Min presentasjon Et historisk og personlig - tilbakeblikk på koding og kodepraksis
Økonomisk konsekvens: Samlet medfører korreksjonen om lag 15,3 millioner kroner i merutgifter for KMF. Alle kommuner berøres av korreksjonen.
 Korreksjoner i årsavregningen 2012 I vedlegget beskrives de enkelte korreksjonene. Det er 24 ulike korreksjoner i årsavregningen for 2012. Korreksjon 11 består av to saker. I brev til kommunene og i excel-arket
Korreksjoner i årsavregningen 2012 I vedlegget beskrives de enkelte korreksjonene. Det er 24 ulike korreksjoner i årsavregningen for 2012. Korreksjon 11 består av to saker. I brev til kommunene og i excel-arket
Det pasientadministrative arbeidet skal være med på å sikre trygg og effektiv virksomhet i avdelingene.
 PAS DIPS er ved flere sykehus det primære pasientadministrative system (PAS). I tillegg kommer andre applikasjoner som Partus, Apertura, Pacs, labsystemer m.fl. Pasientadministrativt arbeid er summen av
PAS DIPS er ved flere sykehus det primære pasientadministrative system (PAS). I tillegg kommer andre applikasjoner som Partus, Apertura, Pacs, labsystemer m.fl. Pasientadministrativt arbeid er summen av
Riksrevisjonens koderevisjon 2009
 Riksrevisjonens koderevisjon 2009 revisjon av ISF- tilskuddet for 2008 Dokument 3:2 (2009-2010) Beate Seim Midtlien DRG-forum 10. mars 2010 Hva jeg skal snakke om Riksrevisjonen Stortingets kontrollorgan
Riksrevisjonens koderevisjon 2009 revisjon av ISF- tilskuddet for 2008 Dokument 3:2 (2009-2010) Beate Seim Midtlien DRG-forum 10. mars 2010 Hva jeg skal snakke om Riksrevisjonen Stortingets kontrollorgan
DRG-relaterte aktivitetsdata i virksomhetsstyring og - utvikling. Dag Refvem Analyseseksjonen Fagavdelingen UUS
 DRG-relaterte aktivitetsdata i virksomhetsstyring og - utvikling Dag Refvem Analyseseksjonen Fagavdelingen UUS Virksomhetsstyring Etablere standarder og mål / budsjett, måle og håndtere avvik og måloppnåelse
DRG-relaterte aktivitetsdata i virksomhetsstyring og - utvikling Dag Refvem Analyseseksjonen Fagavdelingen UUS Virksomhetsstyring Etablere standarder og mål / budsjett, måle og håndtere avvik og måloppnåelse
Analysesenteret AS
 https://www.asl.no/ Intern Ekstern 1. Er det grunnlag i journaldokumentasjonen for de diagnose- og prosedyrekoder som er innrapportert NPR i tilknytning til avdelingsoppholdet? 2. Er det diagnose- eller
https://www.asl.no/ Intern Ekstern 1. Er det grunnlag i journaldokumentasjonen for de diagnose- og prosedyrekoder som er innrapportert NPR i tilknytning til avdelingsoppholdet? 2. Er det diagnose- eller
Medisinske koder på epikrisen et hinder for korrekt pasientklassifisering?
 Medisinske koder på epikrisen et hinder for korrekt pasientklassifisering? T83.5? Øystein Mathisen Økonomi og analyse kompetansesenter Sykehuset Østfold HF Medisinske koder på epikrisen et hinder for korrekt
Medisinske koder på epikrisen et hinder for korrekt pasientklassifisering? T83.5? Øystein Mathisen Økonomi og analyse kompetansesenter Sykehuset Østfold HF Medisinske koder på epikrisen et hinder for korrekt
Datakvalitet poliklinikker. Innrapporterte data pr 2. tertial
 NCMP- STATUS Det nye kodeverket NCMP ble tatt i bruk på poliklinikkene fra 1.1.2006 for rapportering til NPR. Ut fra erfaringer fra registreringen i 2006 gjøres noen endringer i NCMP, bl.a. ved at noen
NCMP- STATUS Det nye kodeverket NCMP ble tatt i bruk på poliklinikkene fra 1.1.2006 for rapportering til NPR. Ut fra erfaringer fra registreringen i 2006 gjøres noen endringer i NCMP, bl.a. ved at noen
Administrative systemer, nasjonale registre, kodeverk og standarder
 Administrative systemer, nasjonale registre, kodeverk og standarder 16. september 2005 1. Pasientadministrative systemer 2. Kodeverk, statistikk og innrapportering 3. Kodeverk,DRG og ISF (Med takk til
Administrative systemer, nasjonale registre, kodeverk og standarder 16. september 2005 1. Pasientadministrative systemer 2. Kodeverk, statistikk og innrapportering 3. Kodeverk,DRG og ISF (Med takk til
Retningslinjer for koding ved fødsel og kompliserende tilstander til svangerskap, fødsel og barseltid
 Retningslinjer for koding ved fødsel og kompliserende tilstander til svangerskap, fødsel og barseltid Forfatter: Glen Thorsen Dato: 6. desember 2006 Det har lenge vært misnøye med muligheter og regler
Retningslinjer for koding ved fødsel og kompliserende tilstander til svangerskap, fødsel og barseltid Forfatter: Glen Thorsen Dato: 6. desember 2006 Det har lenge vært misnøye med muligheter og regler
Utviklingen i reinnleggelser fra 2011 til 2016 Somatiske sykehus
 Nr. 14/2017 Utviklingen i reinnleggelser fra 2011 til 2016 Somatiske sykehus Analysenotat 14/17 SAMDATA Spesialisthelsetjenesten Publikasjonens tittel: Utviklingen i reinnleggelser fra 2011 til 2016. Somatiske
Nr. 14/2017 Utviklingen i reinnleggelser fra 2011 til 2016 Somatiske sykehus Analysenotat 14/17 SAMDATA Spesialisthelsetjenesten Publikasjonens tittel: Utviklingen i reinnleggelser fra 2011 til 2016. Somatiske
En forenklet aktivitetsanalyse av UNN HF
 En forenklet aktivitetsanalyse av UNN HF Bosted, behandlingssted, behandlingsnivå, DRGtype og hastegrad ved innleggelse. Ved hjelp av data fra Norsk Pasientregister og UNNs egne operasjonsdatabaser er
En forenklet aktivitetsanalyse av UNN HF Bosted, behandlingssted, behandlingsnivå, DRGtype og hastegrad ved innleggelse. Ved hjelp av data fra Norsk Pasientregister og UNNs egne operasjonsdatabaser er
Nytt i ISF 2007. DRGforum 5.-6. mars 2007
 Nytt i ISF 2007 DRGforum 5.-6. mars 2007 Den årlige oppdateringen av regelverket for ISF består i: Kodeverk DRG-logikk Kostnadsvekter Refusjonsregler Enhetsrefusjon Refusjonsandel Andre retningslinjer
Nytt i ISF 2007 DRGforum 5.-6. mars 2007 Den årlige oppdateringen av regelverket for ISF består i: Kodeverk DRG-logikk Kostnadsvekter Refusjonsregler Enhetsrefusjon Refusjonsandel Andre retningslinjer
Avregningsutvalgets arbeid i 2016
 Avregningsutvalgets arbeid i 2016 Trondheim 14. mars 2016 Bjørn Buan Utvalgsleder Stikkord Oppdrag og sammensetning Arbeidsform Kort tilbakeblikk Tema i 2016 Kort om utvalget Avregningsutvalget ble opprettet
Avregningsutvalgets arbeid i 2016 Trondheim 14. mars 2016 Bjørn Buan Utvalgsleder Stikkord Oppdrag og sammensetning Arbeidsform Kort tilbakeblikk Tema i 2016 Kort om utvalget Avregningsutvalget ble opprettet
Medisinsk koding sett fra Helsedirektoratet
 Medisinsk koding sett fra Helsedirektoratet DRG Forum 10 mars 2010 18.03.2010 Tema for presentasjonen 1 Kodeverksarbeid: aktører og roller Ledelsen i RHF/HF myndighetsorgan bestiller kompetansemiljø utfører
Medisinsk koding sett fra Helsedirektoratet DRG Forum 10 mars 2010 18.03.2010 Tema for presentasjonen 1 Kodeverksarbeid: aktører og roller Ledelsen i RHF/HF myndighetsorgan bestiller kompetansemiljø utfører
Noen utviklingstrekk i norske sykehus de siste 8-10 år
 Noen utviklingstrekk i norske sykehus de siste 8-10 år Innsatsstyrt finansiering, statlig eierskap, færre senger og institusjoner Stein Østerlund Petersen SINTEF Helse 1 Viktige endringer: 1 juli 1997:
Noen utviklingstrekk i norske sykehus de siste 8-10 år Innsatsstyrt finansiering, statlig eierskap, færre senger og institusjoner Stein Østerlund Petersen SINTEF Helse 1 Viktige endringer: 1 juli 1997:
Avregningsutvalgets arbeid på langs og tvers i 2018
 Avregningsutvalgets arbeid på langs og tvers i 2018 DRG-forum høstkonferanse 26.november 2018 Gardermoen Bjørn Buan Utvalgsleder ISF-avregningen for 2017 er avsluttet 103,6 mio anbefalt avregnet Totalt
Avregningsutvalgets arbeid på langs og tvers i 2018 DRG-forum høstkonferanse 26.november 2018 Gardermoen Bjørn Buan Utvalgsleder ISF-avregningen for 2017 er avsluttet 103,6 mio anbefalt avregnet Totalt
1. februar Foreløpig veileder. Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008
 1. februar 2008 Foreløpig veileder Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008 1. Innledning...2 2. Grupperettet pasientopplæring...2 2.1 Type
1. februar 2008 Foreløpig veileder Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008 1. Innledning...2 2. Grupperettet pasientopplæring...2 2.1 Type
Nasjonalt register over hjerte og karlidelser HKR
 Nasjonalt register over hjerte og karlidelser HKR Marta Ebbing Prosjektleder, Hjerte og karregisteret Gardermoen, 30. november 2012 Hjerte og karregisteret HKR etableringen Politisk arbeid Lov 03/10 Forskrift
Nasjonalt register over hjerte og karlidelser HKR Marta Ebbing Prosjektleder, Hjerte og karregisteret Gardermoen, 30. november 2012 Hjerte og karregisteret HKR etableringen Politisk arbeid Lov 03/10 Forskrift
GJELDER. Avregningsutvalgets arbeid med ISF-avregningen for 2004 PROSJEKTNR. DATO SAKSBEARBEIDER/FORFATTER ANTALL SIDER Asgeir Winge 7
 NOTAT GJELDER SINTEF Helse Norsk pasientregister Postadresse: 7465 Trondheim Besøksadresse: Teknobyen innovasjonssenter Abels gate 5 Avregningsutvalgets arbeid med ISF-avregningen for 2004 GÅR TIL BEHANDLING
NOTAT GJELDER SINTEF Helse Norsk pasientregister Postadresse: 7465 Trondheim Besøksadresse: Teknobyen innovasjonssenter Abels gate 5 Avregningsutvalgets arbeid med ISF-avregningen for 2004 GÅR TIL BEHANDLING
Nytt om de kliniske kodeverkene fra 2020
 Nytt om de kliniske kodeverkene fra 2020 Orientering fra Avdeling helsefaglige kodeverk og terminologi ISF-møtet 12-06-2019 Agenda Om ICD-11 Noen påminnelser etter avregningsutvalgets dokumentkontroll
Nytt om de kliniske kodeverkene fra 2020 Orientering fra Avdeling helsefaglige kodeverk og terminologi ISF-møtet 12-06-2019 Agenda Om ICD-11 Noen påminnelser etter avregningsutvalgets dokumentkontroll
Utviklingen i uførediagnoser per 31. desember 2011 Notatet er skrevet av
 ARBEIDS- OG VELFERDSDIREKTORATET / SEKSJON FOR STATISTIKK Utviklingen i uførediagnoser per 31. desember 2011 Notatet er skrevet av Marianne.Lindbøl@nav.no, 26.09.2012. // NOTAT Diagnosen angir den medisinske
ARBEIDS- OG VELFERDSDIREKTORATET / SEKSJON FOR STATISTIKK Utviklingen i uførediagnoser per 31. desember 2011 Notatet er skrevet av Marianne.Lindbøl@nav.no, 26.09.2012. // NOTAT Diagnosen angir den medisinske
Økonomi og analyse kompetansesenter Velkommen på kontoret!
 Økonomi og analyse kompetansesenter Velkommen på kontoret! (Alle opphold er ferdig kodet av lege/sekretærtjenesten) Ressurser: 3x100% stilling Nirvaco analyseverktøy for feilsøk, visning og beregning av
Økonomi og analyse kompetansesenter Velkommen på kontoret! (Alle opphold er ferdig kodet av lege/sekretærtjenesten) Ressurser: 3x100% stilling Nirvaco analyseverktøy for feilsøk, visning og beregning av
NSH - Kvalitetssikring av med. og adm. koding
 Medisinskfaglig rådgiver Spes. i samfunnsmedisin MHA Legens fritt formulerte beskrivelse av en tilstand En tilstand kan være en: Sykdom Skader Symptomer Fysiologiske tilstander eks. graviditet Andre
Medisinskfaglig rådgiver Spes. i samfunnsmedisin MHA Legens fritt formulerte beskrivelse av en tilstand En tilstand kan være en: Sykdom Skader Symptomer Fysiologiske tilstander eks. graviditet Andre
Hjerte og karregisteret www.fhi.no/registre. Marta Ebbing, prosjektleder maeb@fhi.no
 www.fhi.no/registre Marta Ebbing, prosjektleder maeb@fhi.no Kvalitetsregisterkonferansen Disposisjon Om hjerte og karsykdom Om basisregisteret kvalitetsregistrene fellesregistermodellen Noen data før vi
www.fhi.no/registre Marta Ebbing, prosjektleder maeb@fhi.no Kvalitetsregisterkonferansen Disposisjon Om hjerte og karsykdom Om basisregisteret kvalitetsregistrene fellesregistermodellen Noen data før vi
Andel dagkirurgi et mål på kvalitet?
 Andel dagkirurgi et mål på kvalitet? Trude Fagerli Deloitte AS. Oslo, 8. mars 2012 NEI, men - 1-2011 Deloitte AS Store avvik mellom institusjoner kan gi en indikasjon på at man bør se nærmere på årsak
Andel dagkirurgi et mål på kvalitet? Trude Fagerli Deloitte AS. Oslo, 8. mars 2012 NEI, men - 1-2011 Deloitte AS Store avvik mellom institusjoner kan gi en indikasjon på at man bør se nærmere på årsak
Referat fra møte i Avregningsutvalget 23. september 2009, kl , Radisson Blu Hotel Trondheim Airport Værnes
 Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 23.09.2009 Referent: row/fi PR Til stede: Kopi til: Mikal Gjellan, Johan Ræder, Siri Malm, Bjørn Buan, Eva Wensaas, Robert Wiik, Lotte Strandjord
Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 23.09.2009 Referent: row/fi PR Til stede: Kopi til: Mikal Gjellan, Johan Ræder, Siri Malm, Bjørn Buan, Eva Wensaas, Robert Wiik, Lotte Strandjord
Hvorfor trenger vi en beskrivelse av utfordringsbildet? Prosjektmedarbeider Ann Helen Westermann
 Hvorfor trenger vi en beskrivelse av utfordringsbildet? Prosjektmedarbeider Ann Helen Westermann 3 faser i møte med utfordringene i Midtre Namdal Fase 1. Utredning kunnskapsgrunnlag Fase 2. Dialog om mulige
Hvorfor trenger vi en beskrivelse av utfordringsbildet? Prosjektmedarbeider Ann Helen Westermann 3 faser i møte med utfordringene i Midtre Namdal Fase 1. Utredning kunnskapsgrunnlag Fase 2. Dialog om mulige
Om DRG-systemet og ISF-ordningen
 Om DRG-systemet og ISF-ordningen ved Eva Wensaas fra Helsedirektoratet Fagdag i helseøkonomi - 22. april 2010 1 Hvordan finansieres somatisk spesialisthelsetjeneste 60 % behovsbasert 40 % aktivitetsbasert
Om DRG-systemet og ISF-ordningen ved Eva Wensaas fra Helsedirektoratet Fagdag i helseøkonomi - 22. april 2010 1 Hvordan finansieres somatisk spesialisthelsetjeneste 60 % behovsbasert 40 % aktivitetsbasert
Pasientdata og koder. Brukt til hva av hvem og hvordan sikre god kvalitet
 Pasientdata og koder Brukt til hva av hvem og hvordan sikre god kvalitet Hvem samler inn pasientdata? Norsk pasientregister (NPR) opprettet 1997 Pasientdata for Somatisk virksomhet (innlagte og poliklinikk,
Pasientdata og koder Brukt til hva av hvem og hvordan sikre god kvalitet Hvem samler inn pasientdata? Norsk pasientregister (NPR) opprettet 1997 Pasientdata for Somatisk virksomhet (innlagte og poliklinikk,
Innsatsstyrt finansiering 2008. Nirvaco seminar 18. januar 2008
 Innsatsstyrt finansiering 2008 Nirvaco seminar 18. januar 2008 ISF Poliklinikk Overordnede aspekter ISF poliklinikk. Hvordan? 2008 2009 ISF Dag/døgn ISF poliklinikk ISF dag, døgn og poliklinikk NAV poliklinikk
Innsatsstyrt finansiering 2008 Nirvaco seminar 18. januar 2008 ISF Poliklinikk Overordnede aspekter ISF poliklinikk. Hvordan? 2008 2009 ISF Dag/døgn ISF poliklinikk ISF dag, døgn og poliklinikk NAV poliklinikk
DRG-forum 2006. Kodekontroll praktisk erfaring fra helseforetak. Sykehuset i Vestfold HF
 DRG-forum 2006 Kodekontroll praktisk erfaring fra helseforetak Sykehuset i Vestfold HF Torgeir Grøtting 08.03.06 Kort om Sykehuset i Vestfold HF Sykehusene i Horten, Tønsberg, Sandefjord og Larvik slått
DRG-forum 2006 Kodekontroll praktisk erfaring fra helseforetak Sykehuset i Vestfold HF Torgeir Grøtting 08.03.06 Kort om Sykehuset i Vestfold HF Sykehusene i Horten, Tønsberg, Sandefjord og Larvik slått
EVALUERING AV TJENESTETILBUDET TIL PERSONER MED BEHOV FOR LINDRENDE BEHANDLING OG OMSORG
 EVALUERING AV TJENESTETILBUDET TIL PERSONER MED BEHOV FOR LINDRENDE BEHANDLING OG OMSORG Line Melby, seniorforsker SINTEF Helse Landskonferansen i palliasjon Stavanger, 16.9.2016 Name Place Month 2016
EVALUERING AV TJENESTETILBUDET TIL PERSONER MED BEHOV FOR LINDRENDE BEHANDLING OG OMSORG Line Melby, seniorforsker SINTEF Helse Landskonferansen i palliasjon Stavanger, 16.9.2016 Name Place Month 2016
Retningslinjer for diagnosekoding ved PCI-behandling av akutt og kronisk koronarsykdom. 1 Faser i utredning og behandling
 Retningslinjer for diagnosekoding ved PCI-behandling av akutt og kronisk koronarsykdom Forfatter: Dato: Glen Thorsen 12. juli 2006 Disse retningslinjene er utarbeidet etter oppdrag fra Sosial- og helsedirektoratet
Retningslinjer for diagnosekoding ved PCI-behandling av akutt og kronisk koronarsykdom Forfatter: Dato: Glen Thorsen 12. juli 2006 Disse retningslinjene er utarbeidet etter oppdrag fra Sosial- og helsedirektoratet
Hvordan er sammenhengen mellom DRG og KPP - kostnad per pasient
 Hvordan er sammenhengen mellom DRG og KPP - kostnad per pasient Ulf Ljungblad adm.dir og dr.med. Sykehuset Østfold HF 21.oktober 2004 Without cost per patient (CPP) there had been no DRG:s. It is no use
Hvordan er sammenhengen mellom DRG og KPP - kostnad per pasient Ulf Ljungblad adm.dir og dr.med. Sykehuset Østfold HF 21.oktober 2004 Without cost per patient (CPP) there had been no DRG:s. It is no use
Bedre kvalitet på medisinsk koding: et samarbeidsprosjekt mellom helseforetak og Helsedirektoratet
 Bedre kvalitet på medisinsk koding: et samarbeidsprosjekt mellom helseforetak og Helsedirektoratet Vår interesse for kodekvalitet skyldes bl.a. at Riksrevisjonen, Statens helsetilsyn og Avregningsutvalget
Bedre kvalitet på medisinsk koding: et samarbeidsprosjekt mellom helseforetak og Helsedirektoratet Vår interesse for kodekvalitet skyldes bl.a. at Riksrevisjonen, Statens helsetilsyn og Avregningsutvalget
ISF for PSYKISK HELSEVERN snart realitet? DRG forum 9.3.2006 Leena Kiviluoto
 ISF for PSYKISK HELSEVERN snart realitet? DRG forum 9.3.2006 Leena Kiviluoto Hva ble sagt i DRG Forum 2004? ISF for psykiatri i Norge er det mulig? (t)ja.., MEN ikke uten samarbeid med andre land ikke
ISF for PSYKISK HELSEVERN snart realitet? DRG forum 9.3.2006 Leena Kiviluoto Hva ble sagt i DRG Forum 2004? ISF for psykiatri i Norge er det mulig? (t)ja.., MEN ikke uten samarbeid med andre land ikke
Utviklingen i uførediagnoser per 31. desember 2010 Notatet er skrevet av
 ARBEIDS- OG VELFERDSDIREKTORATET / SEKSJON FOR STATISTIKK Utviklingen i uførediagnoser per 31. desember 2010 Notatet er skrevet av Marianne.Lindbøl@nav.no, 20.03.2012. // NOTAT Fra 2001-2010 har antall
ARBEIDS- OG VELFERDSDIREKTORATET / SEKSJON FOR STATISTIKK Utviklingen i uførediagnoser per 31. desember 2010 Notatet er skrevet av Marianne.Lindbøl@nav.no, 20.03.2012. // NOTAT Fra 2001-2010 har antall
Vedlegg 1. Oversikt over antall opphold i HDG 24 og antall opphold kodet med T00-07
 Vedlegg 1. Oversikt over antall opphold i HDG 24 og antall opphold kodet med T00-07 Datagrunnlaget er ISF 2009 og 2010. Tabell 1. Antall opphold i HDG 24 Signifikante multitraumer per sykehusregion og
Vedlegg 1. Oversikt over antall opphold i HDG 24 og antall opphold kodet med T00-07 Datagrunnlaget er ISF 2009 og 2010. Tabell 1. Antall opphold i HDG 24 Signifikante multitraumer per sykehusregion og
Fra pasient til statistikk: Medisinsk koding i sykehusene
 Fra pasient til statistikk: Medisinsk koding i sykehusene Problemstillinger 1. I hvilken grad er det samsvar mellom medisinske koder rapportert til NPR og informasjonen i journaler? 2. Hvilke konsekvenser
Fra pasient til statistikk: Medisinsk koding i sykehusene Problemstillinger 1. I hvilken grad er det samsvar mellom medisinske koder rapportert til NPR og informasjonen i journaler? 2. Hvilke konsekvenser
Pasientforløp, SSHF
 Møte 1 Pasientforløp, SSHF 2011-2030 1 Arbeidsgruppens mandat Deltakerne i arbeidsgruppene skal med bakgrunn i sin kliniske og administrative erfaring bidra med verifisering av grunnlagsdata og med faglige
Møte 1 Pasientforløp, SSHF 2011-2030 1 Arbeidsgruppens mandat Deltakerne i arbeidsgruppene skal med bakgrunn i sin kliniske og administrative erfaring bidra med verifisering av grunnlagsdata og med faglige
Behovet for oppdateringer ISF/DRG. Trondheim 8.mars 2006, Olav Valen Slåttebrekk
 Behovet for oppdateringer ISF/DRG Trondheim 8.mars 2006, Olav Valen Slåttebrekk Direktoratets nye rolle i forhold til ISF Ansvar for drift og forvaltning av ordningen overført fra HOD til SHDir fra 1.januar
Behovet for oppdateringer ISF/DRG Trondheim 8.mars 2006, Olav Valen Slåttebrekk Direktoratets nye rolle i forhold til ISF Ansvar for drift og forvaltning av ordningen overført fra HOD til SHDir fra 1.januar
Skille mellom teksttyper ved hjelp av ordlengder
 SPISS Naturfaglige artikler av elever i videregående opplæring Forfatter: Johanne Bratland Tjernshaugen, Vestby videregående skole Sammendrag Det ble undersøkt om det er mulig å skille teksttyper fra hverandre,
SPISS Naturfaglige artikler av elever i videregående opplæring Forfatter: Johanne Bratland Tjernshaugen, Vestby videregående skole Sammendrag Det ble undersøkt om det er mulig å skille teksttyper fra hverandre,
Medisinsk koding Quo vadis
 , MD, MPH KITH AS, avd. Oslo www.kith.no www.kith.no/kodeverk Medisinsk koding Quo vadis Medisinske kodeverk: Retningslinjer Opplæring Støttesystemer Omtale vektlagt etter kompleksitet: ICD-10, NCMP -
, MD, MPH KITH AS, avd. Oslo www.kith.no www.kith.no/kodeverk Medisinsk koding Quo vadis Medisinske kodeverk: Retningslinjer Opplæring Støttesystemer Omtale vektlagt etter kompleksitet: ICD-10, NCMP -
Aktivitet i kommunale øyeblikkelig hjelp døgntilbud 2017
 Aktivitet i kommunale øyeblikkelig hjelp døgntilbud 217 Brukerveiledning Administrative data antall innleggelser Innleggelser etter hvor pasient kommer fra og hvem som har henvist Innleggelser etter tid
Aktivitet i kommunale øyeblikkelig hjelp døgntilbud 217 Brukerveiledning Administrative data antall innleggelser Innleggelser etter hvor pasient kommer fra og hvem som har henvist Innleggelser etter tid
Gjennomført kodepilot ved Sykehuset Telemark HF. Resultater Seksjon for plastikkirurgi Prosjektleder Silje Adele Angell
 Gjennomført kodepilot ved Sykehuset Telemark HF Resultater Seksjon for plastikkirurgi Prosjektleder Silje Adele Angell 150 000 konsultasjoner 20 000 dagopphold 35 000 døgnopphold Ca 170 000 innbyggere
Gjennomført kodepilot ved Sykehuset Telemark HF Resultater Seksjon for plastikkirurgi Prosjektleder Silje Adele Angell 150 000 konsultasjoner 20 000 dagopphold 35 000 døgnopphold Ca 170 000 innbyggere
Kvantitative metoder datainnsamling
 Kvantitative metoder datainnsamling Pensum: Dag Ingvar Jacobsen (2005): Hvordan gjennomføre undersøkelser?, side 235-303 og 380-388. Tematikk: Oppsummering fra sist forelesning. Operasjonalisering. Utforming
Kvantitative metoder datainnsamling Pensum: Dag Ingvar Jacobsen (2005): Hvordan gjennomføre undersøkelser?, side 235-303 og 380-388. Tematikk: Oppsummering fra sist forelesning. Operasjonalisering. Utforming
NSH konferanse - Medisinsk kontorfaglig helsepersonell 2009
 NSH konferanse - Medisinsk kontorfaglig helsepersonell 2009 Kristin Dahlen Roar Brenden Krav til datakvalitet Hva brukes pasientdataene til og hvordan kan de bli gode nok? Eksempel på god/ dårlig datakvalitet
NSH konferanse - Medisinsk kontorfaglig helsepersonell 2009 Kristin Dahlen Roar Brenden Krav til datakvalitet Hva brukes pasientdataene til og hvordan kan de bli gode nok? Eksempel på god/ dårlig datakvalitet
Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: Referent: Robert Wiik/ Lotte Strandjord
 Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 14.5.2008 Referent: Robert Wiik/ Lotte Strandjord Til stede: Kopi til: Bjørn Buan Johan Ræder Per Einar Uggen Stein Øyvind Jørstad Mikal
Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 14.5.2008 Referent: Robert Wiik/ Lotte Strandjord Til stede: Kopi til: Bjørn Buan Johan Ræder Per Einar Uggen Stein Øyvind Jørstad Mikal
