IS Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft UTKAST
|
|
|
- Gøran Aronsen
- 8 år siden
- Visninger:
Transkript
1 IS-1524 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft UTKAST 1
2 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Utgitt: XX/2012 Bestillingsnummer: IS-1524 ISBN-nr Utgitt av: Kontakt: Postadresse: Besøksadresse: Helsedirektoratet Avdeling sykehustjenester Pb St Olavs plass, 0130 Oslo Universitetsgata 2, Oslo Tlf.: Faks: Nettadresse: Forfattere: Arbeidsutvalget i Norsk Bryst Cancer Gruppe (NBCG) bestående av følgende personer: Professor Erik Wist, Avdeling for kreftbehandling, Oslo universitetssykehus (leder) Professor Bjørn Naume, Avdeling for kreftbehandling, Oslo universitetssykehus (sekretær) Professor Per Eystein Lønning, Onkologisk avdeling, Haukeland universitetssykehus Seksjonsoverlege Ellen Schlichting, Avdeling for kreftbehandling, Oslo universitetssykehus Avdelingssjef Turid Aas, Avdeling for bryst- og endokrinkirurgi, Kirurgisk klinikk, Haukeland universitetssykehus 1
3 Forord Mange medisinske faggrupper har i en årrekke lagt ned et betydelig arbeid for å komme frem til konsensusbaserte faglige anbefalinger for diagnostikk og behandling av ulike typer kreft. Faggruppenes anbefalinger har til nå manglet offisiell status, men har likevel dannet grunnstammen for tilbudet ved sykehusene. Som ledd i Nasjonal strategi for kreftområdet ( ) fikk Helsedirektoratet i oppdrag å videreutvikle og oppdatere faggruppenes anbefalinger til nasjonale handlingsprogrammer for kreftbehandling, i nært samarbeid med fagmiljøene, de regionale helseforetakene, Nasjonalt kunnskapssenter for helsetjenesten, og andre relevante myndigheter. På denne måten vil de nye handlingsprogrammene fra Helsedirektoratet representere en videreføring og en formalisering av faggruppenes anbefalinger. Som ledd i videreutviklingen er det også utarbeidet et forslag til organisering av kontinuerlig oppdatering av handlingsprogrammene, herunder tidlig varsling av ny teknologi og metoder. Nasjonale handlingsprogrammer for kreftbehandling skal bidra til at det offentlige tilbudet i kreftomsorgen blir av god kvalitet og likeverdig over hele landet. Disse Nasjonale retningslinjene for diagnostikk, behandling og oppfølging av brystkreft er en del av Nasjonalt handlingsprogram for brystkreft. Målgrupper for retningslinjene er spesialister innen medisin, kirurgi, onkologi, radiologi og patologi. De vil også være av interesse for allmennleger, pasienter og pårørende. Handlingsprogrammet vil etter hvert suppleres med veiledere for allmennpraktikere, sykepleiere og andre faggruppers arbeid med kreftpasienter. Målet er å dekke hele pasientforløpet for kreftpasienter. Nasjonale retningslinjer fra Helsedirektoratet er å betrakte som anbefalinger og råd, basert på oppdatert faglig kunnskap som er fremskaffet på en systematisk, kunnskapsbasert måte. De nasjonale retningslinjene gir uttrykk for hva som anses som god praksis på utgivelsestidspunktet og er ment som et hjelpemiddel ved de avveininger tjenesteyterne må gjøre for å oppnå forsvarlighet og god kvalitet i tjenesten. Nasjonale retningslinjer er ikke direkte rettslig bindende for mottagerne, men bør langt på vei være styrende for de valg som skal tas. Ved å følge oppdaterte nasjonale retningslinjer vil fagpersonell bidra til å oppfylle kravet om faglig forsvarlighet. Dersom en velger løsninger som i vesentlig grad avviker fra de nasjonale retningslinjene, bør en dokumentere dette og være forberedt på å begrunne sine valg. Sykehusenes eiere og ledelse bør tilrettelegge virksomheten slik at de nasjonale retningslinjene kan følges. Disse nasjonale retningslinjene for diagnostikk, behandling og oppfølging av brystkreft er utarbeidet på følgende måte: 2
4 Retningslinjene er oppdatert av arbeidsutvalget i Norsk Bryst Cancer Gruppe (NBCG) bestående av følgende personer: Professor Erik Wist, Avdeling for kreftbehandling, Oslo Universitetssykehus (leder) Professor Bjørn Naume, Avdeling for kreftbehandling, Oslo Universitetssykehus (sekretær) Professor Per Eystein Lønning, Onkologisk avdeling, Haukeland Universitetssykehus Seksjonsoverlege Ellen Schlichting, Seksjon for bryst og endokrin kirurgi, Oslo Universitetssykehus Overlege Turid Aas, Kirurgisk avdeling, Haukeland Universitetssykehus Brukerorganisasjoner under Kreftforeningen har vært høringsinstans. Retningslinjene har vært forelagt de regionale helseforetakene. Retningslinjene har vært til uttalelse hos Den norske legeforening. Helsedirektoratet takker forfatterne for stor innsats i utarbeidelsen av de nasjonale retningslinjene. Vi håper retningslinjen vil være et nyttig arbeidsredskap for spesialister som behandler pasienter med brystkreft. Innholdet i Nasjonale retningslinjer for brystkreft vil vurderes årlig og om nødvendig oppdateres. Oppdateringen utføres av en redaksjonskomité som består av representanter fra fagmiljøet, Nasjonalt kunnskapssenter for helsetjenester og Helsedirektoratet. Endringer i retningslinjene ved oppdatering 2011 / vår 2012 Retningslinjene har fått fire nye kapitler: Kapittel 10: Behandling av lokoregionalt residiv Kapittel 13: Tiltak ved østrogenmangelsymptomer etter brystkreft Kapitel 15: Fysioterapi ved brystkreft Kapittel 16: Arvelig brystkreft og gentesting Følgende er endret i tidligere kapitler: Kapittel 5: Kirurgisk behandling av lokalisert sykdom/kurativ behandling Kapittel 6 Strålebehandling ved lokalisert sykdom Lokoregional stråleterapi Strålebehandling ved lymfeknute-positiv sykdom (lokoregional behandling som inkluderer regionale lymfeknutestasjoner): Alle lymfeknute-positive uavhengig av alder faller inn under retningslinjene for følgende behandling: o 2 Gy x 25 (50 Gy) mot bryst/brystvegg 3
5 o 2 Gy x (46-48 Gy) mot regionale lymfeknutestasjoner o < 50 år: Boost 2 Gy x 8 ved samtidig brystbevarende kirurgi. Ved høy alder gjøres det individuell vurdering, med spesielt fokus på komorbiditet, biologisk alder/forventet levetid. Kapittel 7 Adjuvant systemisk behandling Valg av systemisk adjuvant behandling avhengig av alder, østrogen - og progesteronreseptorstatus samt Her-2 status og Ki67 ekspresjon. Hormonreseptorpositivitetsgrensen endres til tilstedeværelse av ER ekspresjon uavhengig av andel positive celler (praktisk cut off ~ 1 %, som defineres i samarbeid med patologigruppen). Ved komplett ER negativitet, vil PgR ekspresjon 10% også gjøre at tumor oppfattes som hormonreseptor positive. Anbefalt hormonbehandling av postmenopausale kvinner Aromatasehemmer i 2 år etterfulgt av tamoxifen i 3 år, eller Aromatasehemmer i 5 år Kvinner som allerede har stått på tamoxifen i 2 til 5 år, skal også skifte over til aromatasehemmer i 3 år. (Dersom det er aktuelt med adjuvant kjemoterapi, startes hormonbehandlingen opp etter at kjemoterapien er avsluttet dette er ikke endret fra tidligere.) Lymfeknute positive pasienter bør rutinemessig analysereres for Ki67 ekspresjon Østrogenreseptorpositive HER2 negative lymfeknute positive pasienter med Ki67 ekspresjon >15% i primærtumor bør få tilbud om taxaner som del av den adjuvante behandling, hvor følgende behandlingsopplegg anbefales: 4 FEC60 kurer etterfulgt av 12 ukers taxanbehandling Kapittel 9 Oppfølgning og etterkontroll etter avsluttet behandling Veiledende opplegg for organisering av etterkontroller: De første 2 år: Kontroll i regi av behandlende sykehus årlig med legekonsultasjon. 3. og 4. år: Årlige telefonkonsultasjoner (sykepleier eller lege) eller sykepleierstyrte kontroller i regi av sykehus. Klinisk undersøkelse ved fastlege eller ved lege på sykehus. 5. år: Kontroll i regi av behandlende sykehus med legekonsultasjon år: Behov for kontakt med behandlende sykehus vurderes ved 5- årskontrollen. Hvis behov, vurderes årlige telefonkonsultasjoner i regi av sykehus sammen med klinisk undersøkelse/konsultasjon ved fastlege. Hvis intet behov for kontakt med behandlende sykehus, kun oppfølgning i regi av fastlege. 10. år: Kontroll i regi av behandlende sykehus med legekonsultasjon. Kapittel 11 Behandling av metastaserende sykdom/livsforlengende 4
6 behandling Bevacizumab i behandling av metastatisk brystkreft har vært vurdert. Kostnaden per vunnet progresjonsfritt leveår forbundet med bevacizumab+paclitaxel var 1,6 millioner per progresjonsfritt leveår og 3,8 millioner per QALY. Dette er høyere enn foreslåtte grenseverdier for dette i Norge. Retningslinjene gir ingen anbefaling om bevacizumab. Kostnadseffektivitet for lapatinib i behandling av metastatisk brystkreft er for tiden til vurdering i Kunnskapssenteret og Helsedirektoratet. Lapatinib anbefales inntil videre fortsatt gitt på individuelle refusjon. Kapittel 12 Sjeldne svulster Alle sarkomatoide svulster bør henvises til regionale mammakirurgiske sentra for behandling.sarkomatoide karsinomer skal behandles multimodalt med mammakirurgi, SN-diagnostikk, eventuelt aksilletoalett, og eventuelt adjuvant kjemoterapi (i så fall sarkomorientert). Nytten av adjuvant kjemoterapi er ikke dokumentert, og må diskuteres i hvert enkelt tilfelle. Ved utredning av phyllodestumores kan det tas cytolologisk prøve og grovnålsbiopsi (ved mammasenter). Ved klinisk eller billedmessig (mammografi, ultralyd eller MR) mistanke om borderline eller malign phyllodestumor bør videre utredning skje etter retningslinjer for sarkom, dvs. pasientene skal henvises sarkomsenter uten forutgående biopsi (grovnål eller åpen). Disse nasjonale retningslinjene for diagnostikk, behandling og oppfølging av pasienter med brystkreft er publisert XX.XX Bjørn-Inge Larsen Helsedirektør 5
7 Innhold Forord 2 Sammendrag av retningslinjene 10 1 Epidemiologi Forekomst av brystkreft Overlevelse 17 2 Forebygging Mammografiscreening Oppfølging av kvinner med øket risiko for brystkreft 20 3 Forløpstider Vurdering av henvisning: 5 virkedager Oppstart utredning: 10 virkedager Oppstart behandling: 20 virkedager 22 4 Diagnostisering og utredning Utredning av pasienter med brystkreft Aktuell utredning Anamnese Trippel-diagnostikk Klinisk undersøkelse av mammae Konvensjonell bildediagnostikk Klinisk Mammografi Ultralydundersøkelse Magnettomografi (MR) Nålebiopsi Vakuum assistert biopsi (VAB) Åpen biopsi Andre undersøkelser Positron emisjons-tomografi (PET) Scintigrafi Registrering Premaligne forandringer i brystet Lobulært carcinoma in situ (LCIS) Ductalt carcinoma in situ (DCIS) Utredning ved påvist invasiv brystkreft Utredning av operabel brystkreftsykdom Utredning av inoperabel brystkreftsykdom Histopatologisk diagnostikk av betydning for behandlingsvalg ved invasiv brystkreft Stadieinndeling 38 6
8 4.11 TNM-klassifikasjon 38 5 Kirurgisk behandling av lokalisert sykdom /Kurativ behandling Kirurgisk taktikk og teknikk Diagnostisk biopsi Reseksjon som del av brystbevarende kirurgi Ablatio/ mastektomi Vaktpostlymfeknutebiopsi ( SNB) Aksilletoalett Operasjonspreparater Kirurgisk behandling av DCIS Kirurgi ved brystkreft hos eldre Kirurgi ved brystkreft hos menn Kirurgi ved brystkreft hos gravide Kirurgi ved lokalavansert brystkreft Profylaktisk mastektomi Rekonstruksjoner Vurdering av rekonstruksjonsmetoder Indikasjon; hvilke kvinner bør få et slikt tilbud? Pasientinformasjon Komplikasjoner Fett-transplantasjon Hvilke rettigheter har pasientgruppen? Hva kreves av kompetanse for å utføre rekonstruktiv kirurgi? Behov for rekonstruksjon Oppfølgning/kontroller 55 6 Strålebehandling ved lokalisert sykdom Oversikt over indikasjoner og behandlingsopplegg ved postoperativ strålebehandling ved infiltrerende cancer Etter brystbevarende operasjon Etter mastektomi Ved stor primærtumor (T3) / lokalavansert sykdom Ved massivt ikke frie reseksjonsflater etter mastektomi Samtidig kjemoterapi? Samtidig adjuvant endokrin behandling DCIS Definisjon av målvolum i henhold til ICRU Oversikt over volumdefinisjonene Anbefalte målvolum og doser for postoperativ bestråling ved cancer mammae GTV CTV mamma CTV boost CTV parasternal CTV aksille CTV periclavikulærområdet CTV brystvegg ITV PTV Risikoorganer 65 7
9 6.6.1 Hjerte Lunge Medulla Kontralateral mamma Plexus brachialis 66 7 Adjuvant systemisk behandling Pasienter med følgende tumorkarakteristika er kandidater for adjuvant systemisk behandling Adjuvant hormonbehandling Anbefalt behandling ved hormonreseptor positiv sykdom Ikke-hormonell behandling Kjemoterapi Trastuzumab Anbefalt ikke hormonell (og hormonell) behandling Spesielle instruksjoner ved ikke-hormonell behandling Bivirkninger - overvåking og håndteringen av disse Spesielle forhold for adjuvant behandling med trastuzumab 79 8 Behandling av lokalavansert brystkreft Status for neoadjuvant kjemoterapi ved stadium III kan oppsummeres som følger Retningslinjer for behandling av lokalavanserte 82 9 Oppfølging og etterkontroll etter avsluttet kurativ behandling Etterkontroll Første postoperative kontroll (2-4 uker etter primæroperasjon) Videre etterkontroller Kontrollhyppighet og innhold Behandling av lokoregionale residiv Behandling av metastaserende sykdom / Livsforlengende og palliativ behandling Kirurgi ved avansert (metastaserende) brystkreft Strålebehandling Medikamentell endokrin behandling A. HER2 negative pasienter B. HER2-positive pasienter Medikamentell cytostatisk behandling av metastatisk brystkreft Behandlingsanbefalinge: HER2 negative pasienter Behandlingsanbefalinger HER2-positive pasienter Skjelettmetastaser og bruk av bisfosfonater Sjeldne svulster Sarkomatoide karsinomer (metaplastisk karsinom) Phyllodestumor (tidligere kalt cystosarcoma phyllodes) Sarkomer Tiltak ved østrogenmangelsymptomer etter brystkreft Behandlingsmuligheter Hormontilskudd 117 8
10 Ikke-hormonelle alternativ Anbefaling ved hetetokter Anbefaling ved atrofisk vaginitt Andre forhold Fysioterapi til brystkreftopererte kvinner Forekomst av behandlingsrelaterte plager etter brystkreft Fysioterapi til brystkreftopererte Tverrfaglig informasjonsskriv til brystkreftopererte pasienter Tilbud om gentesting til kvinner som har fått påvist brystkreft Metode Hva er nasjonale retningslinjer? Kunnskapsbasert prosess Gradering av kunnskapsgrunnlaget Bakgrunn og arbeidsprosess Habilitet Ressursmessige konsekvenser Oppdatering av retningslinjene Vedlegg
11 Sammendrag av retningslinjene Anbefalinger Forebygging Alle norske kvinner i alderen år bør gjennomgå 2-plans mammografi av hvert bryst hvert 2.år. Kvinner med påvist risiko for arvelig brystkreft bør tilbys tettere og grundigere oppfølging enn det Mammografiprogrammet legger opp til: Kvinner med påvist risiko for arvelig brystkreft ut fra familiehistorie (ikke påvist genfeil) bør starte årlig mammografi fra 30-års alder. Ved 60 år kan de overføres til screening via Mammografiprogrammet hvert 2. år. Ved påvist BRCA1 genfeil anbefales årlig MR fra 25 års alder, men sikreste tiltak for å forhindre alvorlig brystkreftutvikling er profylaktisk mastektomi ved års alder. Kunnskapsgrunnlagets evidensnivå A Diagnostisering og utredning Trippeldiagnostikk bestående av følgende undersøkelser anbefales som utredning av brystkreft: Klinisk undersøkelse Billeddiagnostikk med mammografi, ultralyd og i enkelte tilfeller MR mamma FNAC (finnålsaspirasjonscytologi) eller sylinderbiopsi B Utredning av inoperabel brystkreftsykdom se kapittel 3.8 Histopatologisk diagnostikk av betydning for behandlingsvalg ved invasiv brystkreft se kapittel
12 Behandling av lokalisert sykdom - kirurgi Reseksjon som del av brystbevarende kirurgi A Dersom det ikke foreligger kontraindikasjoner, bør den enkelte kvinne få tilbud om brystbevarende kirurgi (for kontraindikasjoner se kapittel 5.1.2) Ablatio/ mastektomi Når brystbevarende kirurgi ikke er indisert ut fra de kriterier som er nevnt ovenfor Når pasienten ikke ønsker brystbevarende behandling Når strålebehandling ikke lar seg gjennomføre. Vaktpostlymfeknutebiopsi (SNB) Bør tilbys: B Ved invasivt karsinom i stadium T1 og T2 uten påviste lymfeknutemetastaser. Ved DCIS van Neuys grad 3 histologisk der det skal gjøres ablatio. Dersom det skal gjøres brystbevarende kirurgi ved diagnostisert DCIS uten mistanke om invasivitet (f. eks etter merkebiopsi/ åpen biopsi) synes det ikke å være indisert med SNB. Unntak vil være der en baserer radikal kirurgi på FNAC eller sylinderbiopsi. Der bør SNB gjøres på de med DCIS G3 idet man der vil ha cirka 20 % infiltrerende karsinom i endelig histologi. Det skal imidlertid ikke gjøres aksilletoalett i denne situasjonen dersom man ikke påviser SNB. Erfaringen ved multifokalt karsinom er noe begrenset, men metoden synes å være trygg også for denne pasientkategorien. (kontraindikasjoner se kapittel 5.1.4) 11
13 Behandling av lokalisert sykdom - Strålebehandling Grunnlag for lokoregional strålebehandling se kapittel 5.1 A Oversikt over indikasjoner for postoperativ strålebehandling ved infiltrerende cancer se kapittel 6.1og 6.2 Etter brystbevarende operasjon Etter mastektomi Ved stor primærtumor (T3) Ved massivt ikke frie reseksjonsflater etter mastektomi Samtidig adjuvant systemisk behandling DCIS. A Adjuvant medikamentell behandling Pasienter med følgende tumorkarakteristika er kandidater for adjuvant systemisk behandling: Alle lymfeknute-positive pasienter (største tumorområde > 0,2 mm), ie pn1-3. Alle lymfeknute-negative pasienter (pn0) med en av følgende primærtumorkarakteristika: o pt2 (tumorstørrelse > 20 mm) uavhengig av grad o pt1c (tumorstørrelse (11-20 mm) og samtidig Grad 2 eller 3 o pt1a-b (tumorstørrelse 1-10 mm) og samtidig HER2+ og/eller hormonreseptor negativ. Hormonreseptor negative og/eller HER2 positive pasienter finnes nærmest utelukkende ved histologisk grad 2-3. Lymfeknutenegative pasienter (pn0) med alder < 35 år og følgende primærtumorkarakteristika: o pt1a-b (tumorstørrelse 1-10 mm) og samtidig Grad 2 eller 3 Valg av systemisk adjuvant behandling er avhengig av alder, østrogen - og progesteronreseptorstatus, Her-2 status og Ki67 ekspresjon. Se kapittel 7 for de enkelte anbefalingene Adjuvant hormonbehandling ved hormonreseptor positiv sykdom Østrogenreseptor (ER) positivitet defineres som tilstedeværelse av ER ekspresjon uavhengig av andel positive celler (praktisk terskel 1 %) Premenopausale kvinner Behandlingen starter opp etter at adjuvant kjemoterapi er avsluttet. Behandling med tamoxifen 20 mg x 1 daglig i 5 år anbefales Ved residiv i behandlingsperioden seponeres preparatet. A 12
14 Postmenopausale kvinner Dersom det er aktuelt med adjuvant kjemoterapi, startes hormonbehandlingen opp etter at kjemoterapien er avsluttet. A Aromatasehemmer i 2 år etterfulgt av tamoxifen i 3 år, eller Aromatasehemmer i 5 år Kvinner som allerede har stått på tamoxifen i 2 til 5 år, skal også skifte over til AI i 3 år. Ved gjennomført 5 år med tamoxifen og behandlingsfri periode, skal ikke AI benyttes. Ved disposisjon for DVT eller LE, bør AI gis umiddelbart etter kirurgi eller kjemoterapi. Ved DVT eller LE under pågående tamoxifenbehandling, bør det skiftes til AI. Bentetthetsmåling før AI behandling: I forbindelse med oppstart av AI skal det gjøres bentettshetsmåling (DEXA-scan). Dette gjentas etter 1 år og deretter hvert 2. år. Adjuvant ikke-hormonell behandling A. Kjemoterapi Alle pasienter som skal ha adjuvant kjemoterapi får FEC60 eller FEC100 som hele (i så fall 6 kurer) eller deler (i så fall 4 kurer, etterfulgt av taxan; se nedenfor) av kjemoterapibehandlingen. Taxanbehandling reserveres for: A lymfeknute positive pasienter som er østrogenreseptor negative eller har <10% østrogenreseptoruttrykk (tidligere kategorisert som ER negative) (både HER2 positive og HER2 negative) lymfeknute positive pasienter som er estrogenreseptor positive 10% og i tillegg er HER2 positive og/eller har Ki67 ekspresjon >15%. I påvente av ytterligere data, bør taxaner gies på en måte som er mest mulig tilpasses den øvrige behandling. Ved indikasjon for taxan bør det tilbys sekvensiell behandling med 4 FEC kurer etterfulgt av 12 ukers taxanbehandling (i kombinasjon trastuzumab ved HER2 positivitet). B. Trastuzumab Pasienter aktuelle for trastuzumab er utelukkende pasienter med HER2 positiv sykdom (FISH/CISH/SISH+ eller IHC 3+) A 13
15 som har gjennomført en av følgende behandlinger: Adjuvant FEC 100 kjemoterapi 6 kurer Adjuvant FEC 100 kjemoterapi 4 kurer og hvor deretter trastuzumab skal kombineres med taxan Neoadjuvant FEC 100 kjemoterapi og hvor deretter trastuzumab skal kombineres med taxan For ikke-hormonell adjuvant behandling se kapittel for de enkelte anbefalingene. Behandling av lokalavansert brystkreft Status for neoadjuvant kjemoterapi ved stadium III: 1. Samtlige kjemoterapiregimer som er vist å være effektive ved metastatisk brystkreftsykdom synes å gi gode responsrater også ved primærbehandling av primær lokalavansert brystkreft. Responsratene synes å være minst like høye som ved metastatisk sykdom 2. Primær kjemoterapi etterfulgt av adekvat lokal behandling (kirurgi, strålebehandling eller begge i kombinasjon) synes å gi bedre lokal kontroll enn kirurgi/stråleterapi uten primær kjemoterapi. Det foreligger lite data fra randomiserte studier. 3. Primær hormonterapi synes ikke å gi de samme responsrater som primær kjemoterapi. 4. Det er ikke klarlagt hvorvidt kombinasjonsbehandling (kjemoterapi og endokrin terapi) bedrer responsraten, sammenlignet med kjemoterapi alene. Vanligvis anbefaler man ikke kombinasjonen. 5. En fordel med primær kjemoterapi iverksatt før kirurgi, er at behandlingseffekten kan evalueres, og overbehandling av pasienter der behandlingen ikke viser seg å ha effekt, kan unngås. Dette er også et argument mot å kombinere kjemo- og endokrinterapi før kirurgi. 6. Teoretisk skulle det være en fordel å sette inn systemisk behandling så tidlig som mulig med tanke på effekt på mikrometastaser. Så langt mangler vi data som i denne sammenheng kan vise at tidlig systemisk behandling har innvirkning på fjernmetastasering, og dermed for overlevelse. 7. Ved neoadjuvant kjemoterapi kan man oppnå å minske tumorstørrelsen slik at tumor blir operabel. Effekten av kjemoterapi er viktig. Patologisk verifisert komplett remisjon (pcr), medfører øket sjanse for residivfri og total overlevelse. B Oppfølging og etterkontroll etter avsluttet kurativ behandling 14
16 Pasienter som er operert for brystkreft bør ha en konsultasjon hos kirurgen 2-4 uker etter utskrivning fra sykehus. Pasientene bør vanligvis følges opp i 10 år etter primærbehandlingen. Alle pasienter skal følges med minimum en klinisk kontroll (underøkelse og anamnese) årlig. Hensikten bør være: Informasjon om brystkreftsykdommen, sykdomsutbredelse og individuelle behandlingsalternativer/-valg i forbindelse med primærbehandlingen. Vurdere eventuelle komplikasjoner eller funksjonsreduksjoner som følge av gjennomført primærbehandling. Sørge for at pasienten får tilbud om anbefalt adjuvant behandling. Generell rådgivning og veiledning (f.eks. om arvelige risikofaktorer i familien, svangerskap, bruk av østrogener). Følge opp pasienter i kliniske studier. Tidlig diagnostikk av lokoregionalt residiv / ny tumor i det opererte bryst eller det kontralaterale brystet. Diagnostikk av symptomgivende fjernmetastaser. Følgende grupper bør følges ved sykehus, da de oppfattes å ha mer kompliserte problemstillinger: Pasienter under 35 år Lokalavanserte pasienter Pasienter med brystkreft i relasjon til graviditet Kontrollhyppighet og innhold se kapittel 9 15
17 Behandling av lokoregionalt residiv Dersom ikke metastaser er påvist, er målsetning ved behandlingen i utgangspunktet kurasjon eller langvarig sykdomskontroll Hvis mulig (operabilitet) bør optimal kirurgisk reseksjon gjennomføres først. Men preoperativ systemisk behandling kan vurderes i en del tilfeller Postoperativ strålebehandling (hvis ikke tidligere gitt) Systembehandling: Etter kirurgi/stråleterapi kan adjuvant systembehandling vurderes Adjuvant systemisk behandling bør gies hvis ikke tidligere gitt, i tråd med standard retningslinjer i primærsituasjonen. Der systembehandling har vært en del av primærbehandlingen hos pasienten, vil bruk av cellegift være avhengig av hva som ble benyttet i primærsituasjonen. Sannsynligvis er det liten nytte av systembehandling hvis residiv kort tid etter primærbeandlingen. Ved inoperable eller mer omfattende lokale residiv kan preoperativ systemisk behandling være av nytte Behandling av metastaserende sykdom / Livsforlengende og palliativ behandling Følgende medikamentgrupper anses å kunne ha en plass: Antiøstrogener (fulvestrant, tamoxifen) Anti-aromatase midler (anatrozole, exemestane, letrozole) Gestagener (megestrol acetat) Østrogener (omtales ikke i den nedenstående anbefaling, da det gjelder enkeltpasienter og krever spesialkompetanse). For de enkelte anbefalingene se kapittel 11 Sjeldne svulster Alle sarkomatoide svulster bør henvises til regionale mammakirurgiske sentra for behandling. For de enkelte anbefalingene se kapittel
18 1 Epidemiologi 1.1 Forekomst av brystkreft Brystkreft er den klart hyppigste kreftformen hos kvinner, og utgjør omlag 22 % av alle krefttilfeller hos kvinner. Den kumulative risiko for å utvikle brystkreft ved 75 års alder er 8%. I 2009 fikk 2745 kvinner denne diagnosen. Til sammenligning rammet sykdommen 1235 kvinner i Den aldersjusterte forekomsten har økt fra 37,3 per i perioden til 70,7 i 2009 hvilket er nær en fordobling. Brystkreft rammer først og fremst kvinner over 50 år. Kun 4,4 % av nye tilfeller inntraff hos kvinner under 40 år i årene Brystkreft utgjør 34 % av all kreft hos kvinner i alderen år. Den høyeste aldersjusterte forekomsten av brystkreft for årene er i Vestfold med 85,5 per Lavest ligger Finnmark med 60,2 per Figur 1. Antall nye tilfeller per år (A) og aldersjustert insidensrate etter alder ved diagnose (B) (etter tall fra Kreftregisteret) A B 1.2 Overlevelse I 2009 døde 671 kvinner og 7 menn av brystkreft i (1). 446 av disse var 65 år og eldre. 33 var yngre enn 45 år. Brystkreft er den viktigste årsak til tapte leveår hos kvinner opp til 65 år og rangerer således foran både hjerte/kar sykdommer og ulykker. Ved utgangen av 2009 var det i Norge kvinner med diagnosen brystkreft. Prognosen ved brystkreft er sterkt avhengig av stadium. Fem års relativ overlevelse hvor sykdommen er begrenset til brystet (stadium I), er for årene %, mot 18.8% hvis det foreligger fjernspredning på diagnosetidspunktet. Det er kjent at brystkreftpasienter har en klar overdødelighet i mer enn 20 år etter at diagnosen er stillet. Ett år etter operasjon er 97.5 % i live. Etter 15 år er 77.7 % i live. Det siste tallet reflekterer den adjuvant behandlingen midt på 90-tallet.Man ser ennå ikke effekten av adjuvant bruk av aromatasehememre til postmenopausale, treastuzumab til HER2 positive eller bruken av taxaner. 17
19 Figur års relativ overlevelse for pasienter med brystkreft, i prosent etter diagnoseperiode Kilde: Cancer in Norway 2009, Kreftregisteret 18
20 2 Forebygging 2.1 Mammografiscreening Mammografi er en røntgenundersøkelse av brystene, og brukes som screeningundersøkelse for å finne brystkrefttilfeller i tidlig stadium i den hensikt å redusere dødeligheten av sykdommen. Mammografiscreening omfatter populasjonsbasert service -screening, slik som det norske Mammografiprogrammet, men også opportunistisk screening, - av symptomfrie kvinner. Kvinner under 50 år er ikke en del av mammografiprogrammet. Det foreligger resultater fra flere undersøkelser i Skandinavia, Europa for øvrig og USA som viser en klar reduksjon av brystkreftdødeligheten som følge av systematisk screening (2-6) Evidensnivå A Det norske Mammografiprogrammet (MP), som ble landsdekkende fra februar 2004, tilbyr alle norske kvinner i alderen år 2-plans mammografi av hvert bryst hvert 2.år. Dette er et kvalitetssikret program som legger til grunn de europeiske retningslinjer for screening. Anbefaling: Alle norske kvinner i alderen år bør gjennomgå 2-plans mammografi av hvert bryst hvert 2.år. Spesielle forhold knyttet til mammografiscreening: Kvinner med innlagt (silikon-)proteser skal også inngå i Mammografiprogrammet selv om diagnostikken er mindre sikker i disse tilfeller. Kvinner med arvelig brystkreft bør tilbys tettere og grundigere oppfølging enn det Mammografiprogrammet legger opp til, se avsnittet Oppfølging av kvinner med økt risiko for brystkreft under. Kvinner operert for brystkreft vil kontrolleres årlig etter retningslinjer for etterkontroll ved brystkreft i totalt 10 år (se kapittel 8). Se for øvrig avsnittet Oppfølging av kvinner med økt risiko for brystkreft under. Mammografi hvert 2. år slik innført i det norske Mammografiprogrammet, anses å være tilstrekkelig. Evidensnivå A Kvinner i aldersgruppen år bør oppfordres til å møte fram til den offentlige screening når de blir innkalt. Det er i dag ingen dokumentasjon på at kvinner under 40 år har nytte av årlig mammografi som en del av en generell helsekontroll. Ultralyd inngår ikke som del av Mammografiprogrammet, selv ikke hos kvinner med innsatt proteser. 19
21 2.2 Oppfølging av kvinner med øket risiko for brystkreft 1. Kvinner med påvist risiko for arvelig brystkreft: Disse kvinnene bør tilbys bildediagnostisk undersøkelse årlig. For kvinner med påvist risiko for arvelig brystkreft ut fra familiehistorie (ikke påvist genfeil) bør årlig mammografi startes fra 30-års alder. Ved 60 år kan de overføres til screening via Mammografiprogrammet hvert 2. år. Ved påvist BRCA genfeil anbefales MR fra 25 års alder. Siden sensitiviteten ved MR ved DCIS er lav bør det i tillegg til MR taes et skråbilde (MLO) av hvert bryst. Anbefaling: Kvinner med påvist risiko for arvelig brystkreft ut fra familiehistorie (ikke påvist genfeil) bør starte årlig mammografi fra 30-års alder. Ved 60 år kan de overføres til screening via Mammografiprogrammet hvert 2. år. Ved påvist BRCA genfeil anbefales årlig MR fra 25 års alder. 2. Kvinner operert for brystkreft: Det anbefales at det både etter brystbevarende kirurgi (BCT) og etter mastectomi (ablatio) bør gjøres årlig mammografi i tillegg til den kliniske undersøkelsen i 10 år. med. Digital mammografi vil overflødiggjøre supplerende forstørrelsesbilder for å påvise/utelukke tilkomne mikroforkalkninger. Ved alder over 50 år hos mastektomerte pasienter, kan Mammografiprogrammet ha ansvar for mammografiundersøkelsen hvert 2. år. Etter 10 år uten påvisning av residiv skal alle over 50 år tilbys deltagelse i Mammografiprogrammet med mammografi hvert annet år, på lik linje med kvinner som ikke har hatt brystkreft. For pasienter som etter 10 år ikke har nådd screeningalder, er det aktuelt å fortsette screening frem til de kan inngå i Mammografiprogrammet. Hvis mammografiundersøkelsen ikke er entydig konklusiv, bør det gjøres supplerende ultralydundersøkelse. Anbefaling: Kvinner bør etter brystbevarende kirurgi (BCT) og etter mastectomi (ablatio) gjøre årlig mammografi i tillegg til den kliniske undersøkelsen i 10 år. Mastektomerte pasienter over 50 år kan overføres til screening ia Mammografiprogrammet hvert 2. år. Etter 10 år uten påvisning av residiv skal alle over 50 år tilbys deltagelse i Mammografiprogrammet. For pasienter som etter 10 år ikke har nådd screeningalder, er det aktuelt å fortsette screening frem til de kan inngå i Mammografiprogrammet. 3. Kvinner behandlet med kappefelt (eller lignende strålebehandlingsopplegg) for Morbus Hodgkin: Disse kvinnene bør tilbys årlig mammografi fra og med 10 år etter avsluttet strålebehandling (7-9). 20
22 4. Kvinner med påvist ADH /LCIS som bifunn ved biopsi: Det anbefales årlig mammografi selv om nytten ikke er tilstrekkelig dokumentert. 21
23 3 Forløpstider Forløpstid beskriver når de forskjellige elementer i et behandlingsforløp (vurdering, utredning og behandling) senest bør starte etter at spesialisthelsetjenesten har mottatt en henvisning. Forløpstidene er normerende og førende for helseforetakenes organisering og logistikk, og et budskap om hva pasienter med kreft generelt bør forvente av tidsforløp for de ulike ledd i helsehjelpen. Forløpstidene er imidlertid ikke en ny pasientrettighet. Fortsatt er det lovmessige grunnlaget pasientrettighetsloven 2-2 og forskrift om prioritering av helsetjenester. Målsetningen med innføringen av forløpstidene er at 80 prosent av pasientene kommer innenfor de foreslåtte forløpstidene. Innen de fleste kreftformer vil det imidlertid variere hvor aggressiv kreften er og det vil derfor alltid være variasjoner i hastegrad til behandling. Det er behandlende lege/behandlingsteam som må vurdere hva som er medisinsk forsvarlig helsehjelp i det enkelte tilfelle og om pasienten for eksempel trenger raskere behandling enn de normerende forløpstidene. Av og til vil det av faglige grunner være noen pasienter som ikke kan utredes ferdig innen normerende forløpstid for oppstart av første behandling. Dette gjelder spesielt innen noen kreftformer for pasienter med uklare symptomer og uavklarte tilstander. Årsaker til avvik fra de normerte forløpstidene bør dokumenters i pasientjournalen. 3.1 Vurdering av henvisning: 5 virkedager Målsetningen er at henvisningen skal være vurdert av spesialist innen 5 virkedager fra spesialisthelsetjenesten har mottatt henvisningen. 3.2 Oppstart utredning: 10 virkedager Målsetningen er at utredning i spesialisthelsetjenesten skal være påbegynt innen 10 virkedager fra mottatt henvisning. 3.3 Oppstart behandling: 20 virkedager Målsetningen er at første behandling skal starte innen 20 virkedager fra mottatt henvisning. 22
24 Tilleggsanbefalinger fra NBCG vedrørende pasientforløp for brystkreftpasienter Ved henvisning av en pasient med begrunnet mistanke om brystkreft til en brystkirurgisk avdeling, vil pasienten få en ventetidsgaranti/rett til helsehjelp (PasDoc/Dips). Ved henvisning direkte til et BDS blir ikke ventetidsgaranti registrert på grunn av manglende mulighet for registrering i disse datasystemene. Hva er begrunnet mistanke om brystkreft: Palpabel suspekt tumor Nyoppstått inndratt mamille Nyoppstått hudinndragning Sår/eksem på brystvorten Suspekte, palpable lymfeknuter i aksillen Suspekt billeddiagnostisk funn påvist ved privat røntgensenter Aksillemetastaser uten kjent origo De aller fleste av disse pasientene trenger først billeddiagnostisk utredning før vurdering av brystkirurg. Tid fra mottatt henvisning til oppstart utredning på Brystdiagnostisk senter (BDS): Tid fra henvisning mottatt til time (oppstart utredning) på BDS bør ikke overskride10 virkedager (uansett om henvisningen først registreres hos kirurgisk avdeling eller på BDS). Tid til svar på utredning: Svar på utredning bestående av mammografi, evt. ultralyd, fin- eller grovnål og gjennomført klinisk undersøkelse bør gis innen 5 virkedager, men inntil 10 dager kan aksepteres i enkelte tilfeller. Tid fra diagnose er stilt til oppstart av behandling, vanligvis kirurgi: Eusoma guidelines anbefaler maksimalt virkedager etter at diagnosen er stilt. Dette er i tråd med anbefalinger om ventetid for annen kreftkirurgi. Målsetningen i forløpstidene er at første behandling skal starte innen 20 virkedager fra mottatt henvisning (jfr. pkt 3.3.). Tid fra avsluttet kirurgi til oppstart av kjemoterapi: Det foreligger ingen randomiserte studier med tanke på eventuell påvirkning av overlevelse relatert til ventetid mellom kirurgi og kjemoterapi. En del retrospektive studier med ulike ventetider og ulike kjemoterapiregimer er publisert. Noen mindre studier har påvist at relativt tidlig oppstart av kjemoterapi har gitt bedre overlevelse (innen 35 dager (CMF): (10); innen 21 dager hos ER negative: (11); innen 44 dager: (12). De større studiene har ikke funnet en slik sammenheng innenfor 12 uker etter kirurgi (13): n=7501; (14): n=1161. Derimot viser en populasjonsbasert studie redusert overlevelse ved kjemoterapi gitt mer enn 12 uker etter kirurgi (15): n=2594. Det er sannsynlig at tumorkarakteristika kan påvirke viktigheten av tidspunkt for 23
25 oppstart av kjemoterapi innenfor de første 12 uker etter kirurgi, selv om det ikke finnes sikre data fra studier. Samtidig bør det unngås unødvendig forsinkelse i oppstart av strålebehandling, som mange får i etterkant av kjemoterapi. Det anbefales derfor oppstart av kjemoterapi innen 4-6 uker etter avsluttet kirurgi. En forutsetning for oppstart av kjemoterapi er at operasjonssåret har grodd og at det ikke er noen infeksjonskomplikasjoner. Tid fra avsluttet kirurgi til oppstart av strålebehandling eller fra avsluttet kjemoterapi til oppstart av strålebehandling: For pasienter som ikke gjennomgår kjemoterapi, er det ikke funnet sikker påvirkning av residiv/overlevelse for tidsintervaller for oppstart av strålebehandling innen 20 uker etter avsluttet kirurgi (16-18), men det er observert redusert overlevelse ved utsettelse ut over 20 uker (18). For pasienter som gjennomgår kjemoterapi bør strålebehandlingen startes opp snarest mulig etter avsluttet kjemoterapi. Det synes ikke å være sikre forskjeller i residiv eller overlevelse som følge av å oppstarte strålebehandling etter kjemoterapi innen 7 måneder etter avsluttet kirurgi (19;20). Det anbefales at alle behandlingsmodaliteter gjennomføres uten unødvendige ventetider. Samtidig vil det kirugiske behandlingsforløpet kunne strekke seg over varierende lang tid (for eksempel ved rereseksjoner), noe som i individuelle tilfeller kan påvirke vurderingen av tidsintervallet mellom kirurgi og strålebehandling. Følgende oppfattes som veiledende grunnlag for vurdering av tider: Der hvor det ikke er indikasjon for kjemoterapi bør det etterstrebes at strålebehandingen oppstartes innen 6-8 uker etter avsluttet kirurgi. Ved indikasjon for kjemoterapi bør det etterstrebes at strålebehandling oppstartes innen 3-4 uker etter at kjemoterapi er avsluttet. 24
26 4 Diagnostisering og utredning 4.1 Utredning av pasienter med brystkreft Pasienter med brystkreft eller symptomer på brystkreft bør henvises til et brystdiagnostisk senter eller annet senter med samme kvalitative innhold, - for trippeldiagnostikk. Senteret vil som følge av utredningen vurdere hvor komplett trippeldiagnostikken skal være. Senteret har ansvaret for at videre tiltak gjennomføres. Eksempler på problemstillinger hvor henvisning er aktuelt: Tumor mammae både ved usikre eller entydige palpasjonsfunn Hud- og papilleinndragninger Hudmisfarginger der underliggende abscess ikke er mest sannsynlig diagnose Hudfortykkelse av uklar etiologi Serøs eller blodig sekresjon Ved mistanke om aksillære lymfeknutemetastaser Brystkreft hos unge kvinner er svært sjelden. Forandringer i brystene hos kvinner under 35 år oppfattes ofte som nyoppståtte kuler eller klumper. Disse varierer ofte med menstruasjonssyklus. Ofte forsvinner disse forandringene spontant. Det kan derfor være grunn til å se an situasjonen 1 2 mnd/menstruasjonssykler hos disse unge kvinnene, før henvisning. 4.2 Aktuell utredning Anamnese Anbefaling: Anamnesen bør inneholde opplysninger om: forekomst av brystkreft og/eller ovarialkreft hos førstegrad slektninger (mor, søstre, døtre) menstruasjonsstatus; dato for siste menstruasjons første dag, eventuell alder ved menopause alder ved første fødsel og antall barn tidligere brystsykdommer, eventuelt med biopsisvar aktuell tumor/funn oppdaget av pasienten selv, egen lege eller tilfeldig (dvs. ved mammografi) bruk av hormonpreparat 25
27 4.2.2 Trippel-diagnostikk Trippeldiagnostikken er basis for trygg og rasjonell mammautredning. Alle maligne tumores skal som en hovedregel være diagnostisert med trippeldiagnostikk før de opereres. Ved dette unngår man å gjøre diagnostiske eksisjonsbiopsier, som ofte vil være ugunstige for den endelige kirurgiske behandlingen både av bryst og aksille. Evidensnivå B Samarbeidet mellom kliniker (kirurg), røntgenolog og patolog bør etableres på en slik måte at man til enhver tid kan kommunisere med hverandre om enkeltkasus. Kirurgen er ansvarlig overfor den enkelte pasient, og skal trekke de nødvendige kliniske konsekvenser av de funn som blir gjort. Det er derfor nødvendig at radiologiske funn og svar på cytologi/biopsi blir besvart og formidlet på en slik måte at kirurgen blir tilstrekkelig informert. Anbefaling: Trippeldiagnostikk bestående av følgende undersøkelser anbefales som utredning av brystkreft: Klinisk undersøkelse Billeddiagnostikk med mammografi, ultralyd og i enkelte tilfeller MR mamma FNAC (finnålsaspirasjonscytologi) eller sylinderbiopsi Klinisk undersøkelse av mammae Systemisk inspeksjon og palpasjon av bryst, aksiller og fossae supra og infraclaviculares (under nøklebenet) danner basis for videre diagnostikk. Hud- og papille forandringer må beskrives og lokaliseres. Palpatoriske funn registreres med lokalisasjon (fire kvadranter + retroareolært område), størrelse (i millimeter), konsistens og bevegelighet i forhold til omliggende strukturer Konvensjonell bildediagnostikk Mammografi er den bildediagnostiske basisundersøkelsen av brystene. Når det gjelder bruk av mammografi i Mammografiprogrammet og hos høyrisikokvinner vises til avsnittene under kapittelet om forebygging. Ved moderne bryst diagnostiske senter (BDS) er ultralyd blitt et meget viktig supplement, og anvendes når mammografi ikke gir et fullstendig og konkluderende svar på problemstillingen Klinisk Mammografi Mammografi som screening er beskrevet under kapittel om forebygging (se kapittel 2). Klinisk mammografi gjøres hos kvinner som har symptomer eller funn i mammae. Det tas minst to projeksjoner av hvert bryst, og bildene kan suppleres med forstørrelsesbilder (konbilder). Hos unge kvinner bør mammografi bare utføres på strenge indikasjoner; f.eks. ved klinisk kreftmistanke og ved familiær høy risiko etter genetisk rådgivning. 26
28 Anbefaling Klinisk mammografi er aktuelt ved: Usikre eller entydige palpasjonsfunn ( tumor mammae ) Hud- og papilleinndragninger Misfarging av hud der underliggende abscess ikke er mest sannsynlig diagnose Hudfortykkelse av uklar etiologi Serøs eller blodig sekresjon Ved mistanke om aksillære lymfeknutemetastaser I tillegg er klinisk mammografi viktig å gjennomføre før all mammakirurgi (herunder også plastiske inngrep/reduksjonsplastikker hos kvinner > 30 år). Tett og knudret fibroadenomatose er ingen grunn for mammografiundersøkelse i seg selv. Disse kvinnene har ingen overhyppighet av brystkreft, og bør bare henvises hvis spesifikke kliniske symptomer/funn finnes. Mammografi som undersøkelse er mindre sensitiv hos yngre kvinner med tett kjertelstruktur, for denne gruppen er ultralydundersøkelse ofte aktuelt (kfr nedenfor) Ultralydundersøkelse Ultralydundersøkelse (ultrasonografi) er i dag et meget viktig supplement til mammografi. Hos kvinner under 35 år med et benignt klinisk palpasjonsfunn kan ultralyd erstatte mammografi som basisundersøkelse. Man bør imidlertid være oppmerksom på at mikroforkalkninger vanligvis oversees på ultralyd, og et mammografibilde (vanligvis medio-lateralt bilde MLO) anbefales utført på samme side som palpabel tumor også hos kvinner under 35 år for å utelukke annen patologi i brystet. Anbefaling Indikasjoner for klinisk ultralydundersøkelse: Suspekt palpasjonsfunn og normalt eller non-konklusivt mammografifunn som ledd i trippeldiagnostikken. Preoperativt hos kvinner med palpabelt og ikke-palpabelt mammakarsinom (verifisert ved nålebiopsi) og mammografisk tett parenkym for å påvise eventuell multifokalitet (dersom MR ikke utføres). Akutt mastitt for å avklare om det foreligger abscess som trenger intervensjon. Hos pasienter der mammografi ikke kan gjennomføres. 27
29 Dersom en pasient ikke ønsker mammografi utført men kun vil ha ultralyd fordi dette er mindre ubehagelig bør det gjøres klart oppmerksomt på at ultralyd alene ikke er noen fullgod erstatning for mammografi fordi malignitet spesielt forstadier som DCIS lett vil kunne bli oversett ved ultralyd alene. Prinsipielt bør ultralyd- og mammografiundersøkelsen utføres ved samme institusjon, og aller helst av samme radiolog for å forhindre forveksling av forandringer Magnettomografi (MR) MR s fordel i mammadiagnostikken er den høye sensitiviteten ved invasivt mammakarsinom som i de fleste studier angis til å være omkring 95-98%. Ved DCIS er sensitiviteten vesentlig lavere og anføres å være i størrelsesorden 50-70% (21). De senere års studier på høyrisikokvinner der man har sammenliknet mammografi, ultralyd og MR har imidlertid vist at MR har høyere sensitivitet enn mammografi også ved DCIS. Indikasjoner for MR mammae: Preoperativ staging ved påvist mammakarsinom og planlagt BCT hos kvinner enten med mammografisk tett parenkym (med henblikk på multifokalitet) eller med vekstmønster som vanskeliggjør å skille fra det normale kjertelvevet. Differensiering arr og tidlig lokalt recidiv ved utført BCT Axillære lymfeknutemetastaser fra adenokarsinom med ukjent origo der klinisk undersøkelse, mammografi og ultralyd ikke har vist malignitet i mamma Diskordans i trippeldiagnostikken ( problem-solving ), altså ved malignitetssuspekte forandringer ved konvensjonell bildediagnostikk (mammografi og/eller ultralyd) der nålebiopsi viser benigne forandringer Monitorering av pasienter med neoadjuvant kjemoterapi Hos kvinner med proteser der klinisk undersøkelse og ultralyd ikke har gitt tilfredsstillende avklaring Screening av høyrisikokvinner Det må understrekes at mammografi og ultralyd er basisdiagnostikken, og MR er kun indisert ved problemstillingene anført over. MR-kapasiteten i Norge pr. i dag er ikke tilfredsstillende, og mange kvinner vil ikke kunne tilbys denne undersøkelsen selv om det foreligger velbegrunnet indikasjon. I slike tilfeller og dette gjelder særlig preoperativ staging, monitorering ved kjemoterapi, og screening av høyrisikokvinner bør det som alternativ tilbys en systematisk screening med ultralyd. Ved fettrike bryst/lav tetthet hvor mammografisensitivitet er høy og ultralyd mindre egnet, er mammografi alene som screening tilfredstillende. MR kan som alle øvrige radiologiske metoder gi falsk positive funn. Ved funn av usikker betydning som ikke lar seg avklare ved post-mr second-look ultrasound vil kontroll ikke alltid være en tilfredsstillende løsning. MR-veiledet biopsi vil av og til være påkrevet. På grunn av vesentlig lavere presisjon ved MR-veiledet biopsi sammenliknet med stereotaxi og ultralydveiledning så bør MR-veiledede biopsier utføres med vakuum-assistert teknikk (vacuum-assistert bipsi, VAB). Dette er en kostbar, teknisk vanskelig og tidkrevende prosedyre. Et brystsenter (BDS) bør utføre et visst antall biopsier for å opparbeide og opprettholde kompetanse for slik biopsitaking. BDS som velger ikke å anvende slik biopsitaking selv bør inngå 28
30 samarbeid med sentra som kan utføre prosedyren. Screening av høyrisikokvinner har pr. i dag overveiende inkludert kvinner med påvist gendefekt (BRCA genbærere). Denne praksis er ikke helt i overensstemmelse med internasjonale retningslinjer: American Cancer Society Guidelines for breast screening with MRI as an adjunct to mammography (9) A) Recommend annual MRI screening (based on evidence): BRCA mutation First-degree relative of BRCA carrier, but untested Lifetime risk 20-25% or greater, as defined by BRCAPRO or other models B) Recommend annual MRI screening (based on expert consensus opinion): Radiation to chest between age 10 and 30 years Li-Fraumeni syndrome and first-degree relatives Cowden and Bannayan-Riley-Ruvalcaba syndromes and first-degree relatives C) Insufficient evidence to recommend for or against MRI screening: LCIS or ALH ADH Heterogeneously or extremely dense breast on mammography Women with a personal history of breast cancer (including DCIS) Kvinner med påvist BRCA1 og BRCA2 bør tilbys årlig screening med MR, Det er grunnlag for årlig screening med MR også av kvinner som har fått supradiafragmalt kappefelt-bestråling (eller lignende) i en alder mellom 10 og 30 år. I tillegg til MR bør det utføres ett-plans mammografi (MLO) for å utelukke/bekrefte mikroforkalkninger som uttrykk for DCIS. Akseptabelt alternativ til årlig MR hos kvinner som har gjennomført kappefeltbestråling (eller lignende) er årlig klinisk mammografi og lavterskel ultralyd, hvor MR benyttes som supplerende diagnostikk på vid indikasjon. Øvrige kvinner i høyrisikogruppene bør tilbys årlig mammografi (2-plans mammografi) pluss ultralyd-screening av brystene. For alle kategorier bør diagnostikken samordnes slik at undersøkelsene utføres samtidig Nålebiopsi A. FNAC (Finnålsaspirasjonscytologi) Prøvetaking ved hjelp av finnål er lite smertefullt og krever ingen lokalanestesi. Det er en enkel og rask metode, og muliggjør en on the spot preliminærdiagnose. Endelig diagnose kan gis dagen etter. Cytologisk diagnostikk av palpable lesjoner i brystet er en veldokumentert metode med høy sensitivitet og spesifisitet (22-25). FNAC kan gjøres på vide indikasjoner når det foreligger en klinisk påvisbar/palpabel lesjon. Ikke-palpable, mammografisk og/eller ultralydpåviste lesjoner kan punkteres med finnål via ultralydveiledning eller stereotaktisk (22;26-29). Ultralydveiledet FNAC er raskere og enklere enn den stereotaktiske prøvetakingen, og alle lesjoner som kan identifiseres på UL aspireres UL-veiledet. Lesjoner som ikke kan erkjennes på UL, aspireres med stereotaktisk veiledning. Et nært tverrfaglig samarbeid kliniker/radiolog og patolog er viktig for at den 29
IS-2063. Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft
 IS-2063 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft 1 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk,
IS-2063 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft 1 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk,
Pakkeforløp brystkreft. Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Avdeling for kreftbehandling
 Pakkeforløp brystkreft Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Avdeling for kreftbehandling Generelt om brystkreft Vanligste kreftform hos kvinner Utgjør 22% av all kreft hos kvinner 3.000
Pakkeforløp brystkreft Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Avdeling for kreftbehandling Generelt om brystkreft Vanligste kreftform hos kvinner Utgjør 22% av all kreft hos kvinner 3.000
7. Utredning av pasienter med mammatumores
 7. Utredning av pasienter med mammatumores Pasienter med mammatumores eller symptomer på mammatumores bør henvises til et BDS eller annet senter med samme kvalitative innhold, - for trippeldiagnostikk
7. Utredning av pasienter med mammatumores Pasienter med mammatumores eller symptomer på mammatumores bør henvises til et BDS eller annet senter med samme kvalitative innhold, - for trippeldiagnostikk
UTGÅTT. Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft
 Nasjonale faglige retningslinjer IS-1524 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Forord Mange medisinske faggrupper har i en
Nasjonale faglige retningslinjer IS-1524 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Forord Mange medisinske faggrupper har i en
Utredning ved mistanke om brystkreft Pakkeforløp. Linda Romundstad overlege, seksjonsleder BDS, VVHF
 Utredning ved mistanke om brystkreft Pakkeforløp Linda Romundstad overlege, seksjonsleder BDS, VVHF Indikasjon for brystdiagnostikk Symptomer Økt risiko: familiær, tidligere sykdom/ behandling, premalign
Utredning ved mistanke om brystkreft Pakkeforløp Linda Romundstad overlege, seksjonsleder BDS, VVHF Indikasjon for brystdiagnostikk Symptomer Økt risiko: familiær, tidligere sykdom/ behandling, premalign
7. Utredning av pasienter med mammatumores. Aktuell utredning: Trippel-diagnostikk. Anamnese. Består av følgende undersøkelser:
 7. Utredning av pasienter med mammatumores Pasienter med mammatumores eller symptomer på mammatumores bør henvises til et BDS eller annet senter med samme kvalitative innhold, - for trippeldiagnostikk
7. Utredning av pasienter med mammatumores Pasienter med mammatumores eller symptomer på mammatumores bør henvises til et BDS eller annet senter med samme kvalitative innhold, - for trippeldiagnostikk
Nytt pasientforløp for brystkreft
 Nytt pasientforløp for brystkreft Avdelingsoverlege Anders M Hager Avdeling for radiologi og nukleærmedisin Sykehuset i Vestfold HF Samhandlingsmøte 29.10.14 BDS og de fagansvarlige overleger Brystdiagnostikk,
Nytt pasientforløp for brystkreft Avdelingsoverlege Anders M Hager Avdeling for radiologi og nukleærmedisin Sykehuset i Vestfold HF Samhandlingsmøte 29.10.14 BDS og de fagansvarlige overleger Brystdiagnostikk,
Erfaringer fra pakkeforløp brystkreft. Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Avdeling for kreftbehandling
 Erfaringer fra pakkeforløp brystkreft Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Avdeling for kreftbehandling Generelt om brystkreft Vanligste kreftform hos kvinner Utgjør 22% av all kreft
Erfaringer fra pakkeforløp brystkreft Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Avdeling for kreftbehandling Generelt om brystkreft Vanligste kreftform hos kvinner Utgjør 22% av all kreft
Pakkeforløp brystkreft. Ellen Schlichting Seksjon for bryst og endokrinkirurgi Avdeling for kreftbehandling
 Pakkeforløp brystkreft Ellen Schlichting Seksjon for bryst og endokrinkirurgi Avdeling for kreftbehandling Generelt om brystkreft Vanligste kreftform hos kvinner Utgjør 22% av all kreft hos kvinner 3.000
Pakkeforløp brystkreft Ellen Schlichting Seksjon for bryst og endokrinkirurgi Avdeling for kreftbehandling Generelt om brystkreft Vanligste kreftform hos kvinner Utgjør 22% av all kreft hos kvinner 3.000
IS-2232. Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft
 IS-2232 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft 1 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk,
IS-2232 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft 1 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk,
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft
 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft!1 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft!1 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft
 Nasjonale faglige retningslinjer IS-2316 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Heftets tittel: Nasjonalt handlingsprogram med
Nasjonale faglige retningslinjer IS-2316 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Heftets tittel: Nasjonalt handlingsprogram med
Handlingsplan for kreftbehandling SSHF
 Handlingsplan for kreftbehandling SSHF Delplan for diagnosegruppe 4 Brystkreft Sist oppdatert 09.04.13 Sørlandet sykehus HF Rapport fra arbeidsgruppen for handlingsprogram for brystkreft ICD10 koder C50
Handlingsplan for kreftbehandling SSHF Delplan for diagnosegruppe 4 Brystkreft Sist oppdatert 09.04.13 Sørlandet sykehus HF Rapport fra arbeidsgruppen for handlingsprogram for brystkreft ICD10 koder C50
Blåboka. Brystkreft. Diagnostikk og behandling. En veiledning
 Blåboka Brystkreft Diagnostikk og behandling En veiledning 7. utgave, 2003 1 Forord... 4 Stadieinndeling... 5 TNM-klassifikasjon (AJCC 2002 = UICC 2002)... 5 Forekomst av brystkreft... 7 Mammografi/mammografiscreening...
Blåboka Brystkreft Diagnostikk og behandling En veiledning 7. utgave, 2003 1 Forord... 4 Stadieinndeling... 5 TNM-klassifikasjon (AJCC 2002 = UICC 2002)... 5 Forekomst av brystkreft... 7 Mammografi/mammografiscreening...
IS- 2247. Pakkeforløp for brystkreft. Pakkeforløp for brystkreft 1
 IS- 2247 Pakkeforløp for brystkreft Pakkeforløp for brystkreft 1 Heftets tittel: Pakkeforløp for brystkreft Utgitt: 11/2014 Bestillingsnummer: IS-2247 ISBN-nr. 978-82-8081-348-0 Utgitt av: Helsedirektoratet
IS- 2247 Pakkeforløp for brystkreft Pakkeforløp for brystkreft 1 Heftets tittel: Pakkeforløp for brystkreft Utgitt: 11/2014 Bestillingsnummer: IS-2247 ISBN-nr. 978-82-8081-348-0 Utgitt av: Helsedirektoratet
Fastlegenes rolle i norsk kreftomsorg. Har PKO innspill til fastlegene i arbeidsgruppa til Helsedirektoratet?
 Fastlegenes rolle i norsk kreftomsorg Har PKO innspill til fastlegene i arbeidsgruppa til Helsedirektoratet? Og hvor var vi da handlingsprogrammene ble skrevet? Nærmest ikke tilstedeværende når utredning,
Fastlegenes rolle i norsk kreftomsorg Har PKO innspill til fastlegene i arbeidsgruppa til Helsedirektoratet? Og hvor var vi da handlingsprogrammene ble skrevet? Nærmest ikke tilstedeværende når utredning,
Mammografiprogrammet. -en kort presentasjon- Berit Damtjernhaug Leder
 Mammografiprogrammet -en kort presentasjon- Berit Damtjernhaug Leder Forskningsrådet 17.aug.2007 Bakgrunn og historikk > 1985: de første internasjonale randomiserte studier blir publisert > 1993: Kreftforeningen
Mammografiprogrammet -en kort presentasjon- Berit Damtjernhaug Leder Forskningsrådet 17.aug.2007 Bakgrunn og historikk > 1985: de første internasjonale randomiserte studier blir publisert > 1993: Kreftforeningen
Kreftbehandling: Innføring av veiledende forløpstider Behov for avklaringer
 NOTAT Kreftbehandling: Innføring av veiledende forløpstider Behov for avklaringer I. Omfang av 20-dagersregelen og behov for avklaring I forbindelse med stasministerens pressekonferanse 24.06.11. tok han
NOTAT Kreftbehandling: Innføring av veiledende forløpstider Behov for avklaringer I. Omfang av 20-dagersregelen og behov for avklaring I forbindelse med stasministerens pressekonferanse 24.06.11. tok han
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft
 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft 1 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft 1 Heftets tittel: Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling
MAMMOGRAFISCREENING OG OPPFØLGING AV KVINNER MED ØKT RISIKO FOR BRYSTKREFT...
 IS-2760 Innhold FORORD... 7 1 EPIDEMIOLOGI... 9 1.1 Forekomst av brystkreft... 10 1.2 Overlevelse... 11 2 MAMMOGRAFISCREENING OG OPPFØLGING AV KVINNER MED ØKT RISIKO FOR BRYSTKREFT... 12 2.1 Mammografiscreening
IS-2760 Innhold FORORD... 7 1 EPIDEMIOLOGI... 9 1.1 Forekomst av brystkreft... 10 1.2 Overlevelse... 11 2 MAMMOGRAFISCREENING OG OPPFØLGING AV KVINNER MED ØKT RISIKO FOR BRYSTKREFT... 12 2.1 Mammografiscreening
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft IS-2634
 IS-2634 Nasjonale faglige retningslinjer Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Heftets tittel: Nasjonalt handlingsprogram med
IS-2634 Nasjonale faglige retningslinjer Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Heftets tittel: Nasjonalt handlingsprogram med
Kvalitetsindikatorer Brystkreft og Hjerneslag erfaringer fra Helse-Bergen
 Kvalitetsindikatorer Brystkreft og Hjerneslag erfaringer fra Helse-Bergen Sidsel Aardal overlege, dr.med. Seksjon for Helsetenesteutvikling Helse-Bergen Logistikk henviste pasienter med kliniske funn/symptomer
Kvalitetsindikatorer Brystkreft og Hjerneslag erfaringer fra Helse-Bergen Sidsel Aardal overlege, dr.med. Seksjon for Helsetenesteutvikling Helse-Bergen Logistikk henviste pasienter med kliniske funn/symptomer
Forslag til nasjonal metodevurdering
 Forslagsskjema, Versjon 2 17. mars 2014 Forslag til nasjonal metodevurdering Innsendte forslag til nasjonale metodevurderinger vil bli publisert i sin helhet. Dersom forslagsstiller mener det er nødvendig
Forslagsskjema, Versjon 2 17. mars 2014 Forslag til nasjonal metodevurdering Innsendte forslag til nasjonale metodevurderinger vil bli publisert i sin helhet. Dersom forslagsstiller mener det er nødvendig
Kontroll av colorektalcancer Hege Rustad, konst.overlege/lis, Gastrokir.seksjon SØ
 Kontroll av colorektalcancer 08.03.13 Hege Rustad, konst.overlege/lis, Gastrokir.seksjon SØ -Colorektalcancer -Nasjonale retningslinjer, NGICG -Hvilke pasienter? -Hvem kontrollerer? -Hva skal kontrolleres?
Kontroll av colorektalcancer 08.03.13 Hege Rustad, konst.overlege/lis, Gastrokir.seksjon SØ -Colorektalcancer -Nasjonale retningslinjer, NGICG -Hvilke pasienter? -Hvem kontrollerer? -Hva skal kontrolleres?
Optimalt pasientforløp for pasienter med klinisk problem bryst i OUS. Rapport fra en arbeidsgruppe.
 Optimalt pasientforløp for pasienter med klinisk problem bryst i OUS. Rapport fra en arbeidsgruppe. 1 INNHOLDFORTEGNELSE Bakgrunn 3 Mandat 4 Sammendrag 5 Optimalt pasientforløp 6 Henvisningsrutiner 7 Felles
Optimalt pasientforløp for pasienter med klinisk problem bryst i OUS. Rapport fra en arbeidsgruppe. 1 INNHOLDFORTEGNELSE Bakgrunn 3 Mandat 4 Sammendrag 5 Optimalt pasientforløp 6 Henvisningsrutiner 7 Felles
Forløpskoordinatorens rolle i Pakkeforløp for kreft. Fagseminar Sundvolden 29.10.15
 Forløpskoordinatorens rolle i Pakkeforløp for kreft Fagseminar Sundvolden 29.10.15 1 2 PAKKEFORLØP FOR KREFT Utarbeidet av Helsedirektoratet Politisk oppdrag fra Helse- og omsorgsdepartementet, som skal
Forløpskoordinatorens rolle i Pakkeforløp for kreft Fagseminar Sundvolden 29.10.15 1 2 PAKKEFORLØP FOR KREFT Utarbeidet av Helsedirektoratet Politisk oppdrag fra Helse- og omsorgsdepartementet, som skal
Brystkreftpasienter ved UNN Tromsø, - diagnostikk og kirurgisk behandling
 Brystkreftpasienter ved UNN Tromsø, - diagnostikk og kirurgisk behandling MED- 3950 5.- årsoppgaven Profesjonsstudiet i medisin ved Universitetet i Tromsø Martine Mirabella Bjørnvold Larsen, MK09 Mla044@post.uit.no
Brystkreftpasienter ved UNN Tromsø, - diagnostikk og kirurgisk behandling MED- 3950 5.- årsoppgaven Profesjonsstudiet i medisin ved Universitetet i Tromsø Martine Mirabella Bjørnvold Larsen, MK09 Mla044@post.uit.no
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft IS-2669
 IS-2669 Nasjonale faglige retningslinjer Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Heftets tittel: Nasjonalt handlingsprogram med
IS-2669 Nasjonale faglige retningslinjer Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Heftets tittel: Nasjonalt handlingsprogram med
Utviklingstrekk og prioriteringsutfordringer på kreftområdet. Cecilie Daae, divisjonsdirektør, Helsedirektoratet
 Utviklingstrekk og prioriteringsutfordringer på kreftområdet Cecilie Daae, divisjonsdirektør, Helsedirektoratet Interessekonflikter.. Ansvar for kreftstrategiområdet i Helsedirektoratet Medlem i Nasjonalt
Utviklingstrekk og prioriteringsutfordringer på kreftområdet Cecilie Daae, divisjonsdirektør, Helsedirektoratet Interessekonflikter.. Ansvar for kreftstrategiområdet i Helsedirektoratet Medlem i Nasjonalt
Forslag til nasjonal metodevurdering
 Forslag til nasjonal metodevurdering Innsendte forslag til nasjonale metodevurderinger vil bli publisert i sin helhet. Dersom forslagsstiller mener det er nødvendig informasjon for utfylling av skjemaet
Forslag til nasjonal metodevurdering Innsendte forslag til nasjonale metodevurderinger vil bli publisert i sin helhet. Dersom forslagsstiller mener det er nødvendig informasjon for utfylling av skjemaet
Hallvard Græslie Seksjonsoverlege kir avd Sykehuset Namsos
 Hallvard Græslie Seksjonsoverlege kir avd Sykehuset Namsos Starten 2011-utspill: 80 prosent av kreftpasientene skal behandles innen 20 virkedager 2013: Ventetida er fortsatt like lang. Statsminister Jens
Hallvard Græslie Seksjonsoverlege kir avd Sykehuset Namsos Starten 2011-utspill: 80 prosent av kreftpasientene skal behandles innen 20 virkedager 2013: Ventetida er fortsatt like lang. Statsminister Jens
Ventetider for kreftpasienter oppfølging av styresak 58-2011
 Møtedato: 23. november 2011 Arkivnr.: Saksbeh/tlf: Jan Norum, 75 51 29 00 Dato: 11.11.2011 Styresak 136-2011 Ventetider for kreftpasienter oppfølging av styresak 58-2011 Formål/sammendrag I styremøte i
Møtedato: 23. november 2011 Arkivnr.: Saksbeh/tlf: Jan Norum, 75 51 29 00 Dato: 11.11.2011 Styresak 136-2011 Ventetider for kreftpasienter oppfølging av styresak 58-2011 Formål/sammendrag I styremøte i
LANGVERSJON KODEVEILEDER. Pakkeforløp for metastaser med ukjent utgangspunkt
 KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til Pakkeforløp metastaser med ukjent utgangspunkt. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende
KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til Pakkeforløp metastaser med ukjent utgangspunkt. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende
Oversikt Indikasjoner PET-CT (Kreft)
 Oversikt Indikasjoner PET-CT () Blærekreft PET-CT kan være et verdifullt supplement til å avklare usikre lymfeknutefunn ved ordinær CT-undersøkelse. Dette gjelder i praksis særlig ved spørsmål om tilbakefall
Oversikt Indikasjoner PET-CT () Blærekreft PET-CT kan være et verdifullt supplement til å avklare usikre lymfeknutefunn ved ordinær CT-undersøkelse. Dette gjelder i praksis særlig ved spørsmål om tilbakefall
Oppfølging av pasienter med brystkreft - langversjon
 Oppfølging av pasienter med brystkreft - langversjon Dokumentansvarlig: Ola Magne Vagnildhaug Dokumentnummer: PB0911 Godkjent av: Kirsten Marienhagen Gyldig for: Kreftavdelingen UNN 1 Generelt... 1 2 Ventetider
Oppfølging av pasienter med brystkreft - langversjon Dokumentansvarlig: Ola Magne Vagnildhaug Dokumentnummer: PB0911 Godkjent av: Kirsten Marienhagen Gyldig for: Kreftavdelingen UNN 1 Generelt... 1 2 Ventetider
Mammografi INFORMASJON TIL HENVISENDE LEGER. www.sri.no
 Mammografi INFORMASJON TIL HENVISENDE LEGER www.sri.no INFORMASJON OM MAMMOGRAFI TIL HENVISENDE LEGER Radiologene Knut Korsbrekke og Kirsti Løken har i samarbeid med Radiologkollegiet ved Sentrum Røntgeninstitutt
Mammografi INFORMASJON TIL HENVISENDE LEGER www.sri.no INFORMASJON OM MAMMOGRAFI TIL HENVISENDE LEGER Radiologene Knut Korsbrekke og Kirsti Løken har i samarbeid med Radiologkollegiet ved Sentrum Røntgeninstitutt
Ultralyd hals. Overlege Åse Tangerud Avd. for bildediagnostikk, Drammen sykehus VVHF
 Ultralyd hals Overlege Åse Tangerud Avd. for bildediagnostikk, Drammen sykehus VVHF Anatomi Størrelse: Normalt ca. 4x2x2 cm hos voksne > 2 cm ap-diameter sannsynlig forstørret >2,5 cm sikkert forstørret
Ultralyd hals Overlege Åse Tangerud Avd. for bildediagnostikk, Drammen sykehus VVHF Anatomi Størrelse: Normalt ca. 4x2x2 cm hos voksne > 2 cm ap-diameter sannsynlig forstørret >2,5 cm sikkert forstørret
Brystkreft: hyppigheten øker men dødeligheten går ned hvorfor? Lars Vatten, dr med Professor i epidemiologi. Det medisinske fakultet NTNU, Trondheim
 Brystkreft: hyppigheten øker men dødeligheten går ned hvorfor? Lars Vatten, dr med Professor i epidemiologi Det medisinske fakultet NTNU, Trondheim 1 Dødelighetskurven for brystkreft viste en svakt økende
Brystkreft: hyppigheten øker men dødeligheten går ned hvorfor? Lars Vatten, dr med Professor i epidemiologi Det medisinske fakultet NTNU, Trondheim 1 Dødelighetskurven for brystkreft viste en svakt økende
Kreftomsorg i Norge, status og ambisjoner
 Kreftomsorg i Norge, status og ambisjoner Avdelingsdirektør Erik Kreyberg Normann Konferanse - Innen 48 timer - Stortinget 8. mars 2012 - Erik Kreyberg Normann 1 Helsedirektoratets arbeid på kreftområdet
Kreftomsorg i Norge, status og ambisjoner Avdelingsdirektør Erik Kreyberg Normann Konferanse - Innen 48 timer - Stortinget 8. mars 2012 - Erik Kreyberg Normann 1 Helsedirektoratets arbeid på kreftområdet
Forslag om nasjonal metodevurdering
 Forslag om nasjonal metodevurdering Viktig informasjon se på dette først! Innsendte forslag til nasjonale metodevurderinger vil bli publisert i sin helhet. Dersom forslagsstiller mener det er nødvendig
Forslag om nasjonal metodevurdering Viktig informasjon se på dette først! Innsendte forslag til nasjonale metodevurderinger vil bli publisert i sin helhet. Dersom forslagsstiller mener det er nødvendig
Om Brystkreft. Hva er brystkreft? Symptomer
 Om Brystkreft Hva er brystkreft? Brystkreft er en ondartet sykdom som utgår fra celler (epitelcellene) i melkegangene eller melkekjertlene. Utviklingen skjer som regel trinnvis, ved forandringer (mutasjoner)
Om Brystkreft Hva er brystkreft? Brystkreft er en ondartet sykdom som utgår fra celler (epitelcellene) i melkegangene eller melkekjertlene. Utviklingen skjer som regel trinnvis, ved forandringer (mutasjoner)
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft
 Nasjonale faglige retningslinjer IS-2440 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Heftets tittel: Nasjonalt handlingsprogram med
Nasjonale faglige retningslinjer IS-2440 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft Heftets tittel: Nasjonalt handlingsprogram med
Reiserapport fra ASBrS 19 th Annual Meeting
 Reiserapport fra ASBrS 19 th Annual Meeting I år ble kongressen avholdt i Orlando, Florida, fra 2. til 6. mai 2018. Reisen til kongressen ble delfinansiert av reisestipend fra Bryst- og endokrinkirurgisk
Reiserapport fra ASBrS 19 th Annual Meeting I år ble kongressen avholdt i Orlando, Florida, fra 2. til 6. mai 2018. Reisen til kongressen ble delfinansiert av reisestipend fra Bryst- og endokrinkirurgisk
Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft. Najonale faglige retningslinjer
 Najonale faglige retningslinjer IS-2736 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft 1 Heftets tittel: Utgitt: Nasjonalt handlingsprogram
Najonale faglige retningslinjer IS-2736 Nasjonalt handlingsprogram med retningslinjer for diagnostikk, behandling og oppfølging av pasienter med brystkreft 1 Heftets tittel: Utgitt: Nasjonalt handlingsprogram
Forslag om nasjonal metodevurdering
 Forslag om nasjonal metodevurdering Viktig informasjon se på dette først! Innsendte forslag til nasjonale metodevurderinger vil bli publisert i sin helhet. Dersom forslagsstiller mener det er nødvendig
Forslag om nasjonal metodevurdering Viktig informasjon se på dette først! Innsendte forslag til nasjonale metodevurderinger vil bli publisert i sin helhet. Dersom forslagsstiller mener det er nødvendig
KODEVEILEDER. Pakkeforløp for metastaser med ukjent utgangspunkt
 KODEVEILEDER Pakkeforløp for metastaser med ukjent utgangspunkt Denne veilederen er en beskrivelse av registreringen knyttet til Pakkeforløp metastaser med ukjent utgangspunkt. Registreringen beskrives
KODEVEILEDER Pakkeforløp for metastaser med ukjent utgangspunkt Denne veilederen er en beskrivelse av registreringen knyttet til Pakkeforløp metastaser med ukjent utgangspunkt. Registreringen beskrives
Utredning og diagnostikk av lungekreft ved St. Olavs Hospital
 Utredning og diagnostikk av lungekreft ved St. Olavs Hospital - en kvantitativ studie Overlege / Post-doktor Bjørn H. Grønberg Kreftklinikken, St. Olavs Hospital / Institutt for Kreftforskning og Molekylær
Utredning og diagnostikk av lungekreft ved St. Olavs Hospital - en kvantitativ studie Overlege / Post-doktor Bjørn H. Grønberg Kreftklinikken, St. Olavs Hospital / Institutt for Kreftforskning og Molekylær
Pakkeforløp for kreft. Kjell Magne Tveit, strategidirektør for kreftområdet, Helsedirektoratet Erfaringskonferanse Helse Sør-Øst RHF 14.
 Pakkeforløp for kreft Kjell Magne Tveit, strategidirektør for kreftområdet, Helsedirektoratet Erfaringskonferanse Helse Sør-Øst RHF 14. Januar 2015 Hva er et pakkeforløp? Et pakkeforløp er et standard
Pakkeforløp for kreft Kjell Magne Tveit, strategidirektør for kreftområdet, Helsedirektoratet Erfaringskonferanse Helse Sør-Øst RHF 14. Januar 2015 Hva er et pakkeforløp? Et pakkeforløp er et standard
Nytten av prioritering av pasienter på Brystdiagnostisk senter (UNN) på grunnlag av kliniske henvisninger
 Nytten av prioritering av pasienter på Brystdiagnostisk senter (UNN) på grunnlag av kliniske henvisninger 5. årsoppgave i Stadium IV Medisinstudiet ved Universitetet i Tromsø Skrevet av: Ramona Johansen
Nytten av prioritering av pasienter på Brystdiagnostisk senter (UNN) på grunnlag av kliniske henvisninger 5. årsoppgave i Stadium IV Medisinstudiet ved Universitetet i Tromsø Skrevet av: Ramona Johansen
Kreftbehandling innen 20 dager hvordan kan vi nå målet? Baard-Christian Schem Fagdirektør, Helse Vest RHF
 Kreftbehandling innen 20 dager hvordan kan vi nå målet? Baard-Christian Schem Fagdirektør, Helse Vest RHF To viktige premisser 1. I Første avsnitt av kapittelet om 20-dagersregelen i de nasjonale handlingsprogrammene
Kreftbehandling innen 20 dager hvordan kan vi nå målet? Baard-Christian Schem Fagdirektør, Helse Vest RHF To viktige premisser 1. I Første avsnitt av kapittelet om 20-dagersregelen i de nasjonale handlingsprogrammene
Møtesaksnummer 43/09. Saksnummer 09/41. Dato 25. august Kontaktperson Ånen Ringard. Sak Oppfølging av tidligere saker og vedtak i Nasjonalt råd
 Møtesaksnummer 43/09 Saksnummer 09/41 Dato 25. august 2009 Kontaktperson Ånen Ringard Sak Oppfølging av tidligere saker og vedtak i Nasjonalt råd Bakgrunn Dette notatet gir en oppdatering og status for
Møtesaksnummer 43/09 Saksnummer 09/41 Dato 25. august 2009 Kontaktperson Ånen Ringard Sak Oppfølging av tidligere saker og vedtak i Nasjonalt råd Bakgrunn Dette notatet gir en oppdatering og status for
Diagnostisering av endometriecancer i allmennmedisin
 Diagnostisering av endometriecancer i allmennmedisin PMU 2016 Trine Livik Haugen Lege Lillestrøm Legesenter Kasuistikk - Kvinne, 72 år - Gul utflod i fire måneder. Står på Eviana. GU: Atrofiske forhold.
Diagnostisering av endometriecancer i allmennmedisin PMU 2016 Trine Livik Haugen Lege Lillestrøm Legesenter Kasuistikk - Kvinne, 72 år - Gul utflod i fire måneder. Står på Eviana. GU: Atrofiske forhold.
Pasientforløp Brystkreft
 Pasientforløp Brystkreft Nidaroskongressen 2015 Jarle Karlsen Overlege Kreftklinikken St Olavs Hospital Brystkreft generelt Internt forløp Regionalt forløp Pakkeforløp Pasienthistorie Brystkreft Brystkreft
Pasientforløp Brystkreft Nidaroskongressen 2015 Jarle Karlsen Overlege Kreftklinikken St Olavs Hospital Brystkreft generelt Internt forløp Regionalt forløp Pakkeforløp Pasienthistorie Brystkreft Brystkreft
Prioriteringsveileder onkologi
 Prioriteringsveiledere Prioriteringsveileder onkologi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift
Prioriteringsveiledere Prioriteringsveileder onkologi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift
Pakkeforløp for kreft Status Kjell Magne Tveit, PMU 2016
 Pakkeforløp for kreft Status 2016 Kjell Magne Tveit, PMU 2016 28 pakkeforløp 26 organspesifikke forløp 1 metastaser med ukjent utgangspunkt 1 diagnostisk pakkeforløp 1. januar 2015: Implementering av pakkeforløp
Pakkeforløp for kreft Status 2016 Kjell Magne Tveit, PMU 2016 28 pakkeforløp 26 organspesifikke forløp 1 metastaser med ukjent utgangspunkt 1 diagnostisk pakkeforløp 1. januar 2015: Implementering av pakkeforløp
Kirurgisk behandling av brystkreft: fra Halsted til sentinel node. Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Oslo universitetssykehus
 Kirurgisk behandling av brystkreft: fra Halsted til sentinel node Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Oslo universitetssykehus 1 Tema Historikk Operasjonstyper Valg av operasjonsmetode
Kirurgisk behandling av brystkreft: fra Halsted til sentinel node Ellen Schlichting Seksjon for bryst- og endokrinkirurgi Oslo universitetssykehus 1 Tema Historikk Operasjonstyper Valg av operasjonsmetode
Pasient- og pakkeforløp Pasientrettigheter
 Pasient- og pakkeforløp Pasientrettigheter Torstein Rønningen Fagavdelingen Innhold Standardiserte pasientforløp Sykehusinterne standardiserte pasientforløp HF-interne standardiserte pasientforløp Regionale
Pasient- og pakkeforløp Pasientrettigheter Torstein Rønningen Fagavdelingen Innhold Standardiserte pasientforløp Sykehusinterne standardiserte pasientforløp HF-interne standardiserte pasientforløp Regionale
Inngang til lungekreft utredning. Emnekurs radiologi Rogaland 2018 Michael Schubert
 Inngang til lungekreft utredning Emnekurs radiologi Rogaland 2018 Michael Schubert «Målgrupper for retningslinjene er spesialister innen medisin, kirurgi, onkologi, radiologi og patologi og allmennleger.
Inngang til lungekreft utredning Emnekurs radiologi Rogaland 2018 Michael Schubert «Målgrupper for retningslinjene er spesialister innen medisin, kirurgi, onkologi, radiologi og patologi og allmennleger.
Prioriteringsveileder onkologi
 Prioriteringsveiledere Prioriteringsveileder onkologi Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift om prioritering av
Prioriteringsveiledere Prioriteringsveileder onkologi Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift om prioritering av
LANGVERSJON KODEVEILEDER. Diagnostisk pakkeforløp alvorlig sykdom
 KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende veiledning med eksempler i kapittel
KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende veiledning med eksempler i kapittel
Nasjonal veileder for langtids mekanisk ventilasjon (LTMV) IS-1964
 Nasjonal veileder for langtids mekanisk ventilasjon (LTMV) IS-1964 1 Heftets tittel Nasjonal veileder for langtids mekanisk ventilasjon (LTMV) Utgitt: 01/2012 Bestillingsnummer: IS-1964 ISBN-nr.978-82-8081-245-2
Nasjonal veileder for langtids mekanisk ventilasjon (LTMV) IS-1964 1 Heftets tittel Nasjonal veileder for langtids mekanisk ventilasjon (LTMV) Utgitt: 01/2012 Bestillingsnummer: IS-1964 ISBN-nr.978-82-8081-245-2
Revisjon av Nasjonalt handlingsprogram for palliasjon i kreftomsorgen. Jan Henrik Rosland Leder av revisjonsgruppen i Hdir
 Revisjon av Nasjonalt handlingsprogram for palliasjon i kreftomsorgen Jan Henrik Rosland Leder av revisjonsgruppen i Hdir Historikk Handlingsprogrammet ble første gang publisert i 2007. Den gang var det
Revisjon av Nasjonalt handlingsprogram for palliasjon i kreftomsorgen Jan Henrik Rosland Leder av revisjonsgruppen i Hdir Historikk Handlingsprogrammet ble første gang publisert i 2007. Den gang var det
Prioriteringsveileder kvinnesykdommer
 Prioriteringsveiledere Prioriteringsveileder kvinnesykdommer Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og
Prioriteringsveiledere Prioriteringsveileder kvinnesykdommer Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og
Prioriteringsveileder - Endokrinologi
 Prioriteringsveileder - Endokrinologi Publisert Feb 27, 2015, oppdatert Apr 12, 2015 Fagspesifikk innledning endokrinologi Fagspesifikk innledning endokrinologi Endokrinologiske sykdommer omfatter både
Prioriteringsveileder - Endokrinologi Publisert Feb 27, 2015, oppdatert Apr 12, 2015 Fagspesifikk innledning endokrinologi Fagspesifikk innledning endokrinologi Endokrinologiske sykdommer omfatter både
10. Lokal og regional kirurgisk behandling
 10. Lokal og regional kirurgisk behandling Innledning: Det er vist i oppdateringer fra EBCTCG (meta-analyser fra CTSU) at variasjoner i lokal behandling av tidlig brystkreft ikke bare påvirker forekomsten
10. Lokal og regional kirurgisk behandling Innledning: Det er vist i oppdateringer fra EBCTCG (meta-analyser fra CTSU) at variasjoner i lokal behandling av tidlig brystkreft ikke bare påvirker forekomsten
Dagens kreftbehandling
 Dagens kreftbehandling KreftREHAB 2015 16. april 2015 Kjell Magne Tveit Bakgrunn Professor i onkologi, UiO Fagdirektør, Oslo universitetssykehus (avd.leder onkologi inntil 2014) Strategidirektør kreft,
Dagens kreftbehandling KreftREHAB 2015 16. april 2015 Kjell Magne Tveit Bakgrunn Professor i onkologi, UiO Fagdirektør, Oslo universitetssykehus (avd.leder onkologi inntil 2014) Strategidirektør kreft,
Pakkeforløp for kreft
 Pakkeforløp for kreft Hva er status etter fire måneder? Dagens Medisin Kreftkonferanse 23. april 2015 Kjell Magne Tveit, strategidirektør for kreftområdet Bindinger Oslo universitetssykehus: Fagdirektør
Pakkeforløp for kreft Hva er status etter fire måneder? Dagens Medisin Kreftkonferanse 23. april 2015 Kjell Magne Tveit, strategidirektør for kreftområdet Bindinger Oslo universitetssykehus: Fagdirektør
Brystkreft. Informasjon fra Kreftforeningen
 Brystkreft Informasjon fra Kreftforeningen Hensikten med dette faktaarket er å gi en kortfattet, generell informasjon til pasienter, pårørende og andre som er berørte av brystkreft. De det gjelder vil
Brystkreft Informasjon fra Kreftforeningen Hensikten med dette faktaarket er å gi en kortfattet, generell informasjon til pasienter, pårørende og andre som er berørte av brystkreft. De det gjelder vil
Pakkeforløp i Helse Vest. 18.03.15. Baard-Christian Schem Fagdirektør, Helse Vest RHF
 Pakkeforløp i Helse Vest 18.03.15. Baard-Christian Schem Fagdirektør, Helse Vest RHF Mål for utredning er : Skreddersydd behandling Kreftbehandling gir ofte betydelige skader Akkurat nok, mindre marginer
Pakkeforløp i Helse Vest 18.03.15. Baard-Christian Schem Fagdirektør, Helse Vest RHF Mål for utredning er : Skreddersydd behandling Kreftbehandling gir ofte betydelige skader Akkurat nok, mindre marginer
IS-2324. Pakkeforløp for føflekkreft. Pakkeforløp for føflekkreft 1
 IS-2324 Pakkeforløp for føflekkreft Pakkeforløp for føflekkreft 1 Heftets tittel: Pakkeforløp for føflekkreft Utgitt: 06/2015 Bestillingsnummer: IS-2324 ISBN-nr. 978-82-8081-390-9 Utgitt av: Helsedirektoratet
IS-2324 Pakkeforløp for føflekkreft Pakkeforløp for føflekkreft 1 Heftets tittel: Pakkeforløp for føflekkreft Utgitt: 06/2015 Bestillingsnummer: IS-2324 ISBN-nr. 978-82-8081-390-9 Utgitt av: Helsedirektoratet
Norsk kreftbehandling
 Norsk kreftbehandling strategi, virkemidler og mål Kjell Magne Tveit Disclosures Avdelingsleder Avdeling for kreftbehandling, OUS fra 2009 (1997) Professor i onkologi, UiO, fra 2002 Støtte til egeninitiert
Norsk kreftbehandling strategi, virkemidler og mål Kjell Magne Tveit Disclosures Avdelingsleder Avdeling for kreftbehandling, OUS fra 2009 (1997) Professor i onkologi, UiO, fra 2002 Støtte til egeninitiert
Saksframlegg til styret
 Saksframlegg til styret Møtedato 26.09.13 Sak nr: 45/2013 Sakstype: Orienteringssak Nasjonale kvalitetsindikatorer - første tertial 2013 Bakgrunn for saken Kvalitet i helsevesenet er vanskelig å definere
Saksframlegg til styret Møtedato 26.09.13 Sak nr: 45/2013 Sakstype: Orienteringssak Nasjonale kvalitetsindikatorer - første tertial 2013 Bakgrunn for saken Kvalitet i helsevesenet er vanskelig å definere
IS-0480. Pakkeforløp for testikkelkreft. Pakkeforløp for testikkelkreft 1
 IS-0480 Pakkeforløp for testikkelkreft Pakkeforløp for testikkelkreft 1 Heftets tittel: Pakkeforløp for testikkelkreft Utgitt: 03/2015 Bestillingsnummer: IS-0480 ISBN-nr. 978-82-8081-371-8 Utgitt av: Helsedirektoratet
IS-0480 Pakkeforløp for testikkelkreft Pakkeforløp for testikkelkreft 1 Heftets tittel: Pakkeforløp for testikkelkreft Utgitt: 03/2015 Bestillingsnummer: IS-0480 ISBN-nr. 978-82-8081-371-8 Utgitt av: Helsedirektoratet
Prioriteringsveileder - Urologi
 Prioriteringsveileder - Urologi Publisert Feb 27, 2015, oppdatert Apr 12, 2015 Fagspesifikk innledning - urologi Fagspesifikk innledning - urologi Urologitilstander har ofte høy kreftforekomst.dette må
Prioriteringsveileder - Urologi Publisert Feb 27, 2015, oppdatert Apr 12, 2015 Fagspesifikk innledning - urologi Fagspesifikk innledning - urologi Urologitilstander har ofte høy kreftforekomst.dette må
Langversjon. Kodeveileder. Pakkeforløp for organspesifikk kreft
 Kodeveileder Denne veilederen er en beskrivelse av registreringen knyttet til pakkeforløp for organspesifikk kreft. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende
Kodeveileder Denne veilederen er en beskrivelse av registreringen knyttet til pakkeforløp for organspesifikk kreft. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende
Mammografiprogrammet. Undervisning, Ullevål 27092012. Berit Damtjernhaug overlege Leder for Mammografiprogrammet Kreftregisteret
 Mammografiprogrammet Undervisning, Ullevål 27092012 Berit Damtjernhaug overlege Leder for Mammografiprogrammet Kreftregisteret Innhold > Litt kreftstatistikk > Hva er screening? > Organiseringen av Mammografiprogrammet
Mammografiprogrammet Undervisning, Ullevål 27092012 Berit Damtjernhaug overlege Leder for Mammografiprogrammet Kreftregisteret Innhold > Litt kreftstatistikk > Hva er screening? > Organiseringen av Mammografiprogrammet
IS-0 479. Pakkeforløp for kreft i spiserør og magesekk. Kreft i spiserør og magesekk 1
 IS-0 479 Pakkeforløp for kreft i spiserør og magesekk Kreft i spiserør og magesekk 1 Heftets tittel: Pakkeforløp for kreft i spiserør og magesekk. Utgitt: 03/2015 Bestillingsnummer: IS-0479 ISBN-nr. 978-82-8081-370-1
IS-0 479 Pakkeforløp for kreft i spiserør og magesekk Kreft i spiserør og magesekk 1 Heftets tittel: Pakkeforløp for kreft i spiserør og magesekk. Utgitt: 03/2015 Bestillingsnummer: IS-0479 ISBN-nr. 978-82-8081-370-1
IS-2250. Pakkeforløp for prostatakreft. Pakkeforløp for prostatakreft 1
 IS-2250 Pakkeforløp for prostatakreft Pakkeforløp for prostatakreft 1 Heftets tittel: Pakkeforløp for prostatakreft Utgitt: 11/2014 Bestillingsnummer: IS-2250 ISBN-nr. 978-82-8081-350-3 Utgitt av: Helsedirektoratet
IS-2250 Pakkeforløp for prostatakreft Pakkeforløp for prostatakreft 1 Heftets tittel: Pakkeforløp for prostatakreft Utgitt: 11/2014 Bestillingsnummer: IS-2250 ISBN-nr. 978-82-8081-350-3 Utgitt av: Helsedirektoratet
LANGVERSJON KODEVEILEDER. Pakkeforløp for organspesifikk kreft
 KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til pakkeforløp for organspesifikk kreft. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende
KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til pakkeforløp for organspesifikk kreft. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende
Prioriteringsveileder oral- og maxillofacial kirurgi
 Prioriteringsveiledere Prioriteringsveileder oral- og maxillofacial kirurgi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven
Prioriteringsveiledere Prioriteringsveileder oral- og maxillofacial kirurgi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven
09-37. NBCG s retningslinjer for behandling ved metastaser Ingen endringer eller forslag til endringer.
 med gunstig genotype med tanke på CYP2D6 aktivitet. Dataene er interessante. Men det har til nå vært sprikende resultater i andre studier som har studert dette forhold. Vi mener likevel at det er på sin
med gunstig genotype med tanke på CYP2D6 aktivitet. Dataene er interessante. Men det har til nå vært sprikende resultater i andre studier som har studert dette forhold. Vi mener likevel at det er på sin
Oppfølging av styresak 42/2010 pkt. i Tverrfaglige møter
 Direktøren Styresak 109-2013 Orienteringssak - Tverrfaglige møter for kreftpasienter Saksbehandler: Ellinor Haukland, seksjon for pasientsikkerhet Saksnr.: 2013/2421 Dato: 05.12.2013 Trykt vedlegg: Ikke
Direktøren Styresak 109-2013 Orienteringssak - Tverrfaglige møter for kreftpasienter Saksbehandler: Ellinor Haukland, seksjon for pasientsikkerhet Saksnr.: 2013/2421 Dato: 05.12.2013 Trykt vedlegg: Ikke
Om kvalitet i behandling. Andreas Stensvold MD, PhD Avdelingssjef Sykehuset Øs;old 3 november 2014
 Om kvalitet i behandling Andreas Stensvold MD, PhD Avdelingssjef Sykehuset Øs;old 3 november 2014 Bindinger Avdelingssjef Sykehuset Øs4old med budsje8ansvar Utdannet onkolog fra Radiumhospitalet Tidligere
Om kvalitet i behandling Andreas Stensvold MD, PhD Avdelingssjef Sykehuset Øs;old 3 november 2014 Bindinger Avdelingssjef Sykehuset Øs4old med budsje8ansvar Utdannet onkolog fra Radiumhospitalet Tidligere
Aktuelt nytt fra Faggruppe for Mammapatologi. Den norske patologforening torsdag 7. mars 2019
 Aktuelt nytt fra Faggruppe for Mammapatologi Den norske patologforening torsdag 7. mars 2019 Gruppens sammensetning: Lars A. Akslen (leder) Marianne Brekke, St. Olav Elin Mortensen, UNN Jon Lømo, OUS Tor
Aktuelt nytt fra Faggruppe for Mammapatologi Den norske patologforening torsdag 7. mars 2019 Gruppens sammensetning: Lars A. Akslen (leder) Marianne Brekke, St. Olav Elin Mortensen, UNN Jon Lømo, OUS Tor
Prioriteringsveileder nevrokirurgi
 Prioriteringsveiledere Prioriteringsveileder nevrokirurgi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift
Prioriteringsveiledere Prioriteringsveileder nevrokirurgi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift
Pakkeforløp for kreft
 Pakkeforløp for kreft I tildelingsbrev av 12.02.2014 til Helsedirektoratet fra Helse- og omsorgsdepartementet (HOD), ble direktoratet gitt i oppdrag å utarbeide Pakkeforløp for kreft og Diagnoseveiledere
Pakkeforløp for kreft I tildelingsbrev av 12.02.2014 til Helsedirektoratet fra Helse- og omsorgsdepartementet (HOD), ble direktoratet gitt i oppdrag å utarbeide Pakkeforløp for kreft og Diagnoseveiledere
Pakkeforløp for kreft Pasientinformasjon IS-0468. Utredning ved mistanke om tykk- og endetarmskreft
 Pakkeforløp for kreft Pasientinformasjon IS-0468 Utredning ved mistanke om tykk- og endetarmskreft Du er henvist til utredning i spesialisthelsetjenesten fordi det er mistanke om at du kan ha kreft. Dette
Pakkeforløp for kreft Pasientinformasjon IS-0468 Utredning ved mistanke om tykk- og endetarmskreft Du er henvist til utredning i spesialisthelsetjenesten fordi det er mistanke om at du kan ha kreft. Dette
Hvordan organiserer vi vår virksomhet? Prof. Frode Willoch, Leder for Aleris Kreftsenter
 Hvordan organiserer vi vår virksomhet? Prof. Frode Willoch, Leder for Aleris Kreftsenter Aleris Helse Norges største private helseforetak Sykehus og medisinske sentra i alle helseregioner Tromsø Sykehus
Hvordan organiserer vi vår virksomhet? Prof. Frode Willoch, Leder for Aleris Kreftsenter Aleris Helse Norges største private helseforetak Sykehus og medisinske sentra i alle helseregioner Tromsø Sykehus
IS-0 479. Pakkeforløp for kreft i spiserør og magesekk. Kreft i spiserør og magesekk 1
 IS-0 479 Pakkeforløp for kreft i spiserør og magesekk Kreft i spiserør og magesekk 1 FORORD I Nasjonal kreftstrategi 2013 2017 er ett av fem hovedmål for kreftomsorgen: «Norge skal bli et foregangsland
IS-0 479 Pakkeforløp for kreft i spiserør og magesekk Kreft i spiserør og magesekk 1 FORORD I Nasjonal kreftstrategi 2013 2017 er ett av fem hovedmål for kreftomsorgen: «Norge skal bli et foregangsland
Prioriteringsveileder urologi
 Prioriteringsveiledere Prioriteringsveileder urologi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift
Prioriteringsveiledere Prioriteringsveileder urologi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift
PSA. - en blodprøve til glede og besvær. Barbara Thorsen overlege urologisk avdeling Vårmøte mars 2014
 PSA - en blodprøve til glede og besvær Barbara Thorsen overlege urologisk avdeling Vårmøte mars 2014 1. Hva er PSA? 2. Når skal vi ta PSA? 3. Hva påvirker PSA prøven? 4. Når skal pasienten henvises til
PSA - en blodprøve til glede og besvær Barbara Thorsen overlege urologisk avdeling Vårmøte mars 2014 1. Hva er PSA? 2. Når skal vi ta PSA? 3. Hva påvirker PSA prøven? 4. Når skal pasienten henvises til
Prioriteringsveileder thoraxkirurgi
 Prioriteringsveiledere Prioriteringsveileder thoraxkirurgi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift
Prioriteringsveiledere Prioriteringsveileder thoraxkirurgi Publisert 27.2.2015 Sist endret 2.11.2015 Om prioriteringsveilederen Pasient- og brukerrettighetsloven Pasient- og brukerrettighetsloven og forskrift
17. NBCGs anbefalinger til standard endokrin og behandling av metastatisk brystkreft
 17. NBCGs anbefalinger til standard endokrin og behandling av metastatisk brystkreft Endokrin behandling Målet med systemisk behandling av metastatisk/avansert brystkreftsykdom er å hindre sykdomsprogresjon
17. NBCGs anbefalinger til standard endokrin og behandling av metastatisk brystkreft Endokrin behandling Målet med systemisk behandling av metastatisk/avansert brystkreftsykdom er å hindre sykdomsprogresjon
Ikke tilstede: Anne Hansen Ree, Elin Mortensen, Geirfinn Vagstad, Trygve Nybø, Bjug Mjåset
 Referat styringsgruppemøte Tid: 21. november 2007 kl. 17.00 20.00 Sted: Holmenkollen Park Hotel, Oslo Tilstede: Erik Wist, Hans E. Fjøsne, Ingvild Mjaaland, Per Skaane, Ottar A. Bjerkeset, Beate Boge,
Referat styringsgruppemøte Tid: 21. november 2007 kl. 17.00 20.00 Sted: Holmenkollen Park Hotel, Oslo Tilstede: Erik Wist, Hans E. Fjøsne, Ingvild Mjaaland, Per Skaane, Ottar A. Bjerkeset, Beate Boge,
Neoadjuvant behandling for hvem?
 Kurs i laparoskopisk kirurgi: Neoadjuvant behandling for hvem? Knut Jørgen Labori Seksjon for lever- og pankreaskirurgi Oslo universitetssykehus Disposisjon Forventet gevinst av neoadjuvant kjemoterapi?
Kurs i laparoskopisk kirurgi: Neoadjuvant behandling for hvem? Knut Jørgen Labori Seksjon for lever- og pankreaskirurgi Oslo universitetssykehus Disposisjon Forventet gevinst av neoadjuvant kjemoterapi?
IS-2319. Pakkeforløp for skjoldbruskkjertelkreft. Pakkeforløp for skjoldbruskkjertelkreft 1
 IS-2319 Pakkeforløp for skjoldbruskkjertelkreft Pakkeforløp for skjoldbruskkjertelkreft 1 Heftets tittel: Pakkeforløp for skjoldbruskkjertelkreft Utgitt: 06/2015 Bestillingsnummer: IS-2319 ISBN-nr. 978-82-8081-385-5
IS-2319 Pakkeforløp for skjoldbruskkjertelkreft Pakkeforløp for skjoldbruskkjertelkreft 1 Heftets tittel: Pakkeforløp for skjoldbruskkjertelkreft Utgitt: 06/2015 Bestillingsnummer: IS-2319 ISBN-nr. 978-82-8081-385-5
15. Etterkontroll. Hensikten med etterkontroll er: Første postoperative kontroll (2-4 uker etter primæroperasjon) Videre etterkontroller
 15. Etterkontroll Oppfølging etter gjennomført primærbehandling for brystkreft har mange aspekter. Pasientenes individuelle behov for støtte vil variere. Alle pasienter trenger praktisk veiledning. Tidlig
15. Etterkontroll Oppfølging etter gjennomført primærbehandling for brystkreft har mange aspekter. Pasientenes individuelle behov for støtte vil variere. Alle pasienter trenger praktisk veiledning. Tidlig
Oversikt Indikasjoner PET-CT (Kreft)
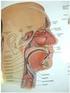 Oversikt Indikasjoner PET-CT () Blærekreft PET-CT er anbefalt som tillegg ved stadieinndeling av utvalgte pasienter med ct2 og kan endre behandlingsvalg for pasienter med ct3 sykdom.** Til oppfølging av
Oversikt Indikasjoner PET-CT () Blærekreft PET-CT er anbefalt som tillegg ved stadieinndeling av utvalgte pasienter med ct2 og kan endre behandlingsvalg for pasienter med ct3 sykdom.** Til oppfølging av
Kreftkoding 2014 en utfordring for helseforetakene. Sidsel Aardal overlege, dr.med. Haukeland Universitetssykehus 4.November 2013
 Kreftkoding 2014 en utfordring for helseforetakene Sidsel Aardal overlege, dr.med. Haukeland Universitetssykehus 4.November 2013 Hoveddiagnosen er det viktigste -Ved nyoppdaget kreftsykdom koder man med
Kreftkoding 2014 en utfordring for helseforetakene Sidsel Aardal overlege, dr.med. Haukeland Universitetssykehus 4.November 2013 Hoveddiagnosen er det viktigste -Ved nyoppdaget kreftsykdom koder man med
Innføring av nye kreftlegemidler Et likeverdig tilbud i Norge
 Innføring av nye kreftlegemidler Et likeverdig tilbud i Norge Stein Kaasa, prosjektdirektør Kjell M Tveit,avdelingsleder OUS Figur 1. Antall krefttilfeller i Norge, 2000-2009. Med kreftregisterets fremskrivning
Innføring av nye kreftlegemidler Et likeverdig tilbud i Norge Stein Kaasa, prosjektdirektør Kjell M Tveit,avdelingsleder OUS Figur 1. Antall krefttilfeller i Norge, 2000-2009. Med kreftregisterets fremskrivning
