Utfyllende notat om forslag til ny epikrisemal bl.a. at diagnose- og prosedyrekoder utgår fra epikriser
|
|
|
- Terje Amundsen
- 6 år siden
- Visninger:
Transkript
1 Vedlegg 3 ( ) en momentsamling fra faglige drøftinger de siste årene Utfyllende notat om forslag til ny epikrisemal bl.a. at diagnose- og prosedyrekoder utgår fra epikriser Notatet gir en kort oversikt over bakgrunn for forslaget og de viktigste ulemper med at diagnosekoder har så fremtredende plass i epikriser i dag. Fordeler med en ny epikrisemal både for sykehuslege, fastlege og andre med oppfølgingsansvar, pasienten selv og videre oppfølging av pasientbehandlingen omtales. Begrunnelsen for forslaget er at hensikten med epikrisen er å informere mottakeren tilstrekkelig for videre oppfølging, mens hensikten med kodene er rapportering til sentrale registre. Diagnosen bør utrykkes tekstlig, korrekt formulert etter faglige kriterier. Bruk av diagnosekoder i epikrisen finnes det ingen gode grunner for. Forslaget kan bidra til å dreie fokus tilbake mot det som skal være epikrisens hovedformål: en kommunikasjon mellom fagpersoner om pasienten, med særlig fokus på hva som skal skje i neste ledd i behandlings- og omsorgskjeden. Bakgrunn Epikrise er en rapport til henvisende lege etter et sykehusopphold eller etter undersøkelse ved en poliklinikk eller hos en privatpraktiserende legespesialist. Epikrisen skrives av en av legene som har hovedansvaret for pasienten. I Norge innledes epikrisene nå i motsetning til tidligere med en listing av ICD-10 1 ) -koder, oftest med tilhørende tekst i form av statistiske kategoribeskrivelser. I tillegg listes ofte utførte helsefaglige prosedyrekoder. I de aller fleste land benyttes ikke statistikk-koder fra ICD eller prosedyrekoder i epikrisene, men diagnosene beskrives med kliniske diagnosetekster. Unntaket er Danmark, mens Sverige i stor grad har snudd praksisen ut fra de samme argumenter som denne saken framfører. Tradisjonen oppstod da det ble innført rapportering fra sykehus i enkelte fylkeskommuner til det Økonomisk Medisinske Informasjonssystem. Dataene ble samlet i Kommunedatasentralene. Av praktiske årsaker kombinerte legene epikriseskriving med koding og dikterte diagnosekoder som sekretæren skulle registrere. Kodene beskrev sykdommer som pasienten var undersøkt og behandlet for, samt eventuelle andre lidelser og kroniske sykdommer. Tradisjonen ble videreført ved opprettelse av Norsk Pasientregister (NPR) og medfører en rekke ulemper som drøftes i dette dokumentet. Først og fremst oppstår problemene ved at to ulike formål kombineres uhensiktsmessig: 1) Tilbakemelding til behandler som overtar videre oppfølging 2) Rapportering av statistiske variabler mht økonomi, virksomhetsdata og helsestatistikk. Medisinsk faglig innhold i epikriser "Den gode epikrise KITH Rapport 32/02 Rapporten presenterer en mal for struktur og innhold for den medisinsk-faglige delen av henvisninger. Malen er basert på en rekke eksempler og ble drøftet med representanter fra sykehus og primærlegetjeneste i forbindelse med møter, seminarer og høringsrunde. Malen formulerer krav basert på nevnte tradisjon: 1 Den internasjonale statistiske klassifikasjonen av sykdommer og beslektede helseproblemer. 10. revisjon 1
2 - Diagnose(r) skal sendes som strukturert informasjon i form av koder og tekst (ICD-10 og/eller ICPC 2 ). - Epikrisen skal også inneholde kliniske prosedyrekoder i koder og tekst (NCSP). Dette er blitt implementert i elektroniske epikriser i EPJ-systemene, stort sett i form av maler som kan hente inn elementer fra journalen til epikrisen. Den anbefalte mal for struktur og innhold for den medisinske del av epikrisen ble utarbeidet med tanke på best mulig faglig utbytte av informasjonen som mottas: Epikriser med hensiktsmessig og faglig korrekt innhold skal kunne sendes elektronisk fra avsender til mottaker, og epikrisene skal ha et velorganisert medisinsk faglig innhold. I årene som har gått siden 2002 har en vunnet erfaring med den beskrevne oppbyggingen av epikrisen. Det har vist seg at det er forbundet med ulemper å fokusere så sterkt på diagnosekoder i epikrisen, og nedenfor argumenteres for en systemendring mht kvalitet og pasientsikkerhet relatert til innhold i journal og epikrise. ICD 10 kodeverkets bakgrunn og innretning ICD-10 er utarbeidet av WHO som en statistisk klassifikasjon for epidemiologi og inneholder ikke formulerte diagnoser, men statistiske kategorier. Disse kan være en-til-en med diagnoser, men oftest en-til-mange. Noen viktige sykdommer med høy incidens og prevalens har serier av kategorier (f eks diabetes). Svært mange sjeldne sykdommer er ikke representert annet enn under punkt 8 i firetegnskategoriene (= andre spesifiserte sykdommer). ICD-10 er utarbeidet i en tid før datamaskiner var alminnelige i klinikken og er stort sett beregnet på at sekretærer koder i ettertid av sykehusopphold eller død, basert på journalinnholdet.. Den svært omfattende engelske indeksen til originalutgaven er en forutsetning for korrekt koding utført av kodere, som ikke har den medisinske forståelse av sykdomstilfellet. I Norge har legene ansvar for å kode, og besitter kunnskapen om pasienten som nesten alltid vil matche en bestemt kategori i ICD-10. Problemet er at legene ikke har godt nok kjennskap til systematikken og oppbyggingen av ICD-10. Ulemper ved bruk av diagnosekoder i epikriser Redusert kvalitet i helsefaglig informasjonsoverføring og mangelfull informasjon I ulike sammenhenger har det blitt fokusert på at ICD-10 koder med standard kodetekst har fått en altfor sentral plassering i epikrisen. De fleste PAS/EPJ-systemer lister rutinemessig koder med tilhørende tekst i innledningen til en epikrise. Noen leger endrer teksten, andre lager tilleggstekst, men de fleste gjør ingen endring. Når man opererer med statistiske diagnosekategorier på enkeltpasienter, blir dette ofte upresise formuleringer ( Andre sykdommer i xxxx ikke klassifisert annet sted). Korttekstene til ICD-10 kodene er kun formulert for å gi et inntrykk av den kategorien pasientens sykdom tilhører i ICD-10. Omtale av diagnoser i epikriser skal ha gode kliniske formuleringer tilpasset den aktuelle pasient. Fastleger og sykepleiere/sekretærer i primærhelsetjenesten har dessuten lite kjennskap til sykehusenes kodeverk (fordi de benytter et annet diagnosekodeverk: ICPC). Bruk av kodeverk og kategoribeskrivelser er ikke beregnet for informasjonsoverføring mellom behandlere i helsetjenesten og bør derfor utgå som oppsummering i epikriser. 2 Kodeverket The International Classification of Primary Care (ICPC) er utarbeidet av verdensorganisasjonen av primærleger (WONCA) og er i utstrakt bruk i primærhelsetjenesten i Norge, også i forbindelse med fastlegenes oppgjør fra Helfo. 2
3 Henvisende lege har ikke bruk for koder i det hele tatt for å videreføre omsorgen, men er helt avhengig av diagnostisk informasjon om den enkelte pasient, og da er samlerubrikker fra statistiske systemer, som "G40.2 Lok.rel.(fok./part.)sympt. epi./epi.syndr., komp. part. anf." ubrukelige. Likeledes er alle statistiske kategorier benevnt som "annen" eller "andre" dårlig egnet. Slike kategorier er ikke diagnoser, bare samlekategorier for sykdommer som ikke har sin egen kategori for helsestatistikk. Har man fått diagnostisert Rhabdomyolyse, er korrekt ICD-10 kategoritekst: M628 Andre spesifiserte muskelsykdommer. Dette er en lite tilfredsstillende betegnelse for pasientens diagnose. Ofte endrer legen teksten eller legger til en bedre tekst myntet på den aktuelle pasient. I PAS/EPJ er det ulik praksis om standardteksten for koden bevares eller overskrives (det siste vanskeliggjør senere kvalitetskontroll av kodingen). Forvirrende og dårlig informasjon for pasienter ICD-10 koder og kategoritekster egner seg absolutt ikke som pasientinformasjon og på internett ser man ofte at pasienter i ulike fora etterspør betydningen av koder og standardtekster fra epikriser. Skrivefeil i koder i epikriser kan medføre at feil diagnosetekst vises i epikrisen. Dette ble drøftet i Stortingets spørretime 11.mai 2011: I Kodeveiledningen fra Helsedirektoratet står følgende: En kode har en tilhørende standardtekst, som dekker alle mulige diagnoser koden skal brukes for. Den er egentlig bare en hjelp til å lete frem riktig kode. I en epikrise bør ikke denne standardteksten brukes, men erstattes med den kliniske diagnoseteksten. Dessuten: Når det i over 30 % av oppholdene velges feil kode for hoveddiagnose kan diagnosekoder i epikrisen gi feilinformasjon og medføre uheldige konsekvenser, spesielt om kategoriens standardtekst benyttes. Informasjon bør altså finnes i en tekstlig oppsummering både for hovedtilstand og andre tilstander som var håndtert under oppholdet og ellers under avsnittet Tidligere sykdommer. Hvilke koder som er rapportert til NPR finnes enkelt ved oppslag i PAS /medisinsk register og er langt mer hensiktsmessig mht historikk i eget foretak. Bruk av ICD 10 koder på samme dag/i hånden epikriser Nye krav mht at epikrisen også skal bidra til god informasjon til pasienten, helst ved utskrivning; gjør gjennomføring og kvalitetssikring av korrekt medisinsk koding ytterligere problematisk. Legen må sammen med medisinske og andre oppgaver passe på relevante diagnose- og prosedyrekoder tas med, at det kodes korrekt for ev. komplikasjoner, bivirkninger etc. Dette skal ofte gjennomføres under tidspress og sammen med bruk av talegjenkjenning og administrative oppgaver mht videre dokumentflyt etc. Arbeidssituasjonen vil forenkles ved at epikrisen beskriver oppholdet gjennom gode diagnoseformuleringer. Kodingen kan gjennomføres som egen prosess, hvor kodingsreglene settes i fokus. ISF veiledningen: Dokumentasjonskrav knyttet til koding Dokumentasjonskravene i forhold til koding er betydelig innskjerpet. Journalen må innholde begrunnelse for kodingen og dokumentasjon for at alle tilstander som er tatt med har hatt en reell betydning under oppholdet. Dette medfører ytterligere behov for konsentrasjon om dokumentasjon og korrekt koding, og egner seg ikke som oppgave sammen med epikriseskriving, utskrivningssamtale med pasient etc. Når legen har stilt korrekte diagnose(r), basert på undersøkelser, kliniske vurderinger og gjeldende faglige retningslinjer og kriterier, skal det registreres koder iht ICD-10 og andre kodeverk, der formålet er statistisk rapportering internt og eksternt til ulike registre, hovedsakelig NPR, men også til kvalitetsregistre, Nav etc. 3
4 Regelverk for rapportering begrenser informasjon som kan uttrykkes ved koding Epikrisen bør gi en god oversikt over pasientens helseproblemer og planer for videre behandling. Den tidligere bruk av ICD-10 koder både for aktuelle sykdommer som var i fokus og for andre viktige sykdommer, skaper mange misforståelser om hva som skal kodes. I dag skal ikke kroniske eller andre sykdommer rapporteres såfremt det ikke er dokumentert at de har vært gjenstand for undersøkelse og behandling. Reglene for koding iht. ICD-10 oppleves ofte begrensende i forhold til opplysninger man ønsker å gi i en epikrise. Dette kan være en forklaring på at det ofte feilaktig kodes for sykdommer pasienten har eller har vært behandlet for tidligere, men som ikke ble undersøkt eller behandlet ved det aktuelle oppholdet. Dette medfører ofte feil i refusjon via ISF. Sammenblanding av ulike prosesser Ved dagens arbeidsform kombineres prosessen for diagnosesetting med epikriseskriving og diagnose/prosedyrekoding. Man bør også i Norge innarbeide rutiner for å skille disse prosessene. I de fleste andre land skrives epikrisene først, deretter kodes pasientoppholdet mht ulike formål. Det er viktig å skille den diagnostiske prosess med tilhørende kliniske konklusjon fra kodings- og rapporteringsprosessen. Illustrasjon i vedlegget utdyper og beskriver prosessene detaljert. Legene bør først formulere hovedtilstand og andre tilstander som er undersøkt og behandlet ved hjelp av presis klinisk terminologi. Deretter er kodingsoppgaven å gjenfinne sykdomstilstandene i ICD-10 basert på kunnskap om systematikk, hierarkier, inklusjons- og eksklusjonskriterier i ICD-10. Det er dessverre et problem at svært mange leger, og andre som uttaler seg, - ikke forstår forskjellen mellom diagnose (som et medisinsk begrep) og diagnosekode, og at ICD-10 er et kodeverk til statistisk bruk (for ulike formål). Kvalitetssikring av medisinsk koding er nødvendig kodefeilene forblir i epikrisen Ved journalgjennomganger har man ofte funnet avvik mellom koding på epikriser og i det pasientadministrative datasystem (PAS). Dette skyldes trolig at epikrisen skal sendes snarest mulig etter at pasienten er utskrevet, mens man har god tid til å gjennomgå og kvalitetssikre kodingen før rapportering til NPR. Det er i seg selv uheldig at informasjonen fremtrer ulikt i PAS og i epikriser og det brukes i dag unødvendig tid på opprydding, dokumentasjon og evt. korrigering til epikrisemottaker mht. feil i epikrisen. En ulempe er også at ved senere koding ser ofte legen på kodingen fra tidligere opphold. Slik den fremtrer i epikrisene vil kodingen ofte ha blitt korrigert, - feilkodingen gjentas. Legene har neppe tid til å sjekke om noe er endret før rapporteruing til NPR. Nye opplysninger eller kvalitetssikring av koding kan føre til at koder eller rekkefølge i PAS korrigeres før rapportering til NPR. Dersom dette ikke vedrører den medisinske informasjon i en epikrise er det tilstrekkelig å dokumentere endringen i journal, uten å tenke på koding i epikrisen. Koding når prøvesvar ikke foreligger ved skriving av epikrise Et problem med koding ved epikriseskriving er at det kan mangle svar og resultater fra ulike undersøkelser. En foreløpig koding er ofte uhensiktsmessig. Prinsippene i ICD-10 er endepunktsvurdering, - når alle tilgjengelige opplysninger foreligger skal man konkludere og kode. Mistanke, tvil og usikkerhet kan sjelden uttrykkes gjennom koding. I tekstlige diagnosebeskrivelser står man fritt til å velge egnede formuleringer i motsetning til ved bruk av kategoritekster fra ICD-10. 4
5 Evt. hindringer for å fjerne ICD 10 koder fra epikriser Konsekvenser for arbeidsflyt I dag er det fullt mulig å sende epikriser med koder uten at kodene angitt i epikrisen blir registrert i PASsystemet. Dersom legen registrerer kodene i PAS først, blir de automatisk overført til epikrisen når den åpnes. Ikke sjelden koder legen direkte i epikrisen og glemmer å registrere eller å gi beskjed om at kodene må registreres i PAS for rapportering til NPR. Dette blir oppdaget av kodekontroll eller f eks feilmelding fra kontrollrapport om at det mangler hoveddiagnose. Dersom man atskiller prosessene epikriseskriving og medisinsk koding og utelater kodene fra epikrisen, må man altså sikre både at det blir kodet samt registrert diagnose- og prosedyrekoder i PAS/EPJ-systemet. Enten må legen selv etter at epikrisen er ferdigstilt uten koder, straks registrere koder i PAS eller legge kodingsoppgaven i sin egen arbeidsflyt i EPJ for å utføre kodingen av oppholdet senere. Det bør regelmessig avsettes tid til koding. Det antas at kodingskvaliteten vil øke når kodingen kan utføres planlagt og fristilt fra tidspresset med at epikrisen skal ferdigstilles, samt at tilgang til regelverk og elektroniske kodingsverktøy kan være lettere tilgjengelig. Det er ingen myndighetskrav til registrering av ICD koder i epikrise Det er tidligere rutiner og tradisjon og ikke myndighetskrav eller faglige begrunnelser som har ført til bruk av ICD-10 koder i epikrisene. Statens helsetilsyn kritiserer i sin tilsynsrapport mht kodepraksis i 2004, at man som regel i epikriser ikke brukte andre diagnoseformuleringer enn de som finnes i ICD-10. Det tyder på at de da fant mange tilfeller hvor standardteksten ble benyttet. Oppsummering og konklusjon For kliniske formål er det viktigst at diagnosen uttrykkes presist i samsvar med den medisinske tilstanden og akseptert klinisk terminologi. Det er dette pasientens lege trenger å vite. Den kliniske diagnosen danner grunnlaget for koden som er til for statistisk formål. Kodene bør derfor ikke stå i epikrisen. I kommunehelsetjenesten benyttes et annet og enklere kodeverk for kontakter og sykmeldinger. Ved å presisere betydningen av riktig diagnosesetting med god tekstlig beskrivelse, antas også at det kan være mulig å få mer presis koding. Forutsetningen er at den som koder, har tilstrekkelig kunnskap på området. Det er en forutsetning at det skal være samsvar mellom den journalførte diagnosen og koden. Hva som faktisk ble rapportert etter kvalitetssikring framgår av PAS/EPJ. Flere foretak estimerer at prosent av epikrisene blir korrigert. Å bruke ICD-10 koder som meningsbærer til fastlege og pasient er derfor uhensiktsmessig. 5
6 Koding og kodingsprosess Illustrasjon mht at diagnosesetting og diagnosekoding er to ulike prosesser Den diagnostiske prosess helt frem til diagnosen er besluttet og klinisk godt formulert, er helt uavhengig av f.eks. ICD 10, som er en statistisk klassifikasjon av sykdommer/helseproblemer. ICD 10 inneholder ikke diagnoser, kun statistiske kategorier. Noen av disse er en til en med kliniske diagnoser, mange og kanskje de fleste kategoriene er en til mange, mens noen vanlige sykdommer fordeles over flere kategorier i ICD 10. Kriterier for diagnostisering og diagnosesetting må hentes fra oppdaterte lærebøker, allment aksepterte faglige retningslinjer og baseres på kliniske og tekniske undersøkelser samt analytiske tankeprosesser og klinisk skjønn. Deretter formuleres diagnosen presist med gjeldende klinisk terminologi. Diagnosekoding baseres på de klinisk formulerte diagnoser, hvor oppgaven er å finne den statistiske kategorien i ICD-10 som mest mulig presis stemmer overens med diagnosen(e). I noen grad inneholder ICD-10 kriterier for bruk av kategoriene, oftest i form av noen inklusjoner og eksklusjoner, eller eksempler på tilstander som inngår i kategorien. I tillegg gis kodingsinstruksjoner innledningsvis i kapitlene og i kategoriblokkene. Dertil beskrives i Kodeveiledning 2011 prinsippene for valg av Hovedtilstand og Andre tilstander. I tillegg gjelder omfattende regler for ISF-ordningen. 6
Innmeldingsskjema for Meldinger til Nasjonalt utvalg for IT-prioritering i helse- og omsorgssektoren (NUIT)
 Meldinger til Nasjonalt utvalg for IT-prioritering i helse- og omsorgssektoren (NUIT) Skjema skal benyttes for innmelding som gjelder følgende: Utvikling av ny melding Revisjon av eksisterende melding
Meldinger til Nasjonalt utvalg for IT-prioritering i helse- og omsorgssektoren (NUIT) Skjema skal benyttes for innmelding som gjelder følgende: Utvikling av ny melding Revisjon av eksisterende melding
Helse Sør-Øst Teknologi og ehelse. Medisinsk koding Tiltak som bør gjennomføres for å oppnå bedre kodingskvalitet
 Helse Sør-Øst RHF Gode og likeverdige helsetjenester til alle som trenger det, når de trenger det, uavhengig av alder, bosted, etnisk bakgrunn, kjønn og økonomi. Helse Sør-Øst Teknologi og ehelse Medisinsk
Helse Sør-Øst RHF Gode og likeverdige helsetjenester til alle som trenger det, når de trenger det, uavhengig av alder, bosted, etnisk bakgrunn, kjønn og økonomi. Helse Sør-Øst Teknologi og ehelse Medisinsk
opphold Koding, DRG og ISF, har vi skjønt det?
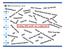 Olafr og Gunnar Glen Thorsen Heldøgns opphold Pasientadministrative system KITH Økonomi og analyse Hovedtilstand Helse Sør- Øst RHF Indeks Nirvaco Helse Midt-Norge RHF Dagpasient Journal Poliklinikk NCSP
Olafr og Gunnar Glen Thorsen Heldøgns opphold Pasientadministrative system KITH Økonomi og analyse Hovedtilstand Helse Sør- Øst RHF Indeks Nirvaco Helse Midt-Norge RHF Dagpasient Journal Poliklinikk NCSP
ICD-10 KODEVEILEDNING 2007 Innledning
 ICD-10 KODEVEILEDNING 2007 Innledning Forfattere: Dato: Arnt Ole Ree Glen Thorsen 5. februar 2007 Rapporten inneholder definisjoner, overordnede retningslinjer og generell veiledning i diagnosekoding etter
ICD-10 KODEVEILEDNING 2007 Innledning Forfattere: Dato: Arnt Ole Ree Glen Thorsen 5. februar 2007 Rapporten inneholder definisjoner, overordnede retningslinjer og generell veiledning i diagnosekoding etter
Medisinsk-faglig innhold i epikriser fra poliklinikker og legespesialister - "Den gode spesialistepikrise"
 Medisinsk-faglig innhold i epikriser fra poliklinikker og legespesialister - "Den gode spesialistepikrise" Versjon 1.0 31. desember 2002 KITH Rapport R31/02 ISBN 82-7846-158-9 KITH-rapport Medisinsk-faglig
Medisinsk-faglig innhold i epikriser fra poliklinikker og legespesialister - "Den gode spesialistepikrise" Versjon 1.0 31. desember 2002 KITH Rapport R31/02 ISBN 82-7846-158-9 KITH-rapport Medisinsk-faglig
LANGVERSJON KODEVEILEDER. Diagnostisk pakkeforløp alvorlig sykdom
 KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende veiledning med eksempler i kapittel
KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende veiledning med eksempler i kapittel
KODEVEILEDER. Pakkeforløp for metastaser med ukjent utgangspunkt
 KODEVEILEDER Pakkeforløp for metastaser med ukjent utgangspunkt Denne veilederen er en beskrivelse av registreringen knyttet til Pakkeforløp metastaser med ukjent utgangspunkt. Registreringen beskrives
KODEVEILEDER Pakkeforløp for metastaser med ukjent utgangspunkt Denne veilederen er en beskrivelse av registreringen knyttet til Pakkeforløp metastaser med ukjent utgangspunkt. Registreringen beskrives
LANGVERSJON KODEVEILEDER. Pakkeforløp for metastaser med ukjent utgangspunkt
 KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til Pakkeforløp metastaser med ukjent utgangspunkt. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende
KODEVEILEDER Denne veilederen er en beskrivelse av registreringen knyttet til Pakkeforløp metastaser med ukjent utgangspunkt. Registreringen beskrives overordnet i kapittel 1, med en mer utdypende og supplerende
Kvalitet i sykdomsregistrering Synne Knopp, HelsIT Trondheim
 KVALITET I SYKDOMSREGISTRERING NSEP, KITH, HEMIT Av lege Synne Knopp, KITH Oversikt Registrering av pasientinformasjon Rapportering til kvalitetsregistre Elektronisk beslutningsstøtte Diagnosekoding Starter
KVALITET I SYKDOMSREGISTRERING NSEP, KITH, HEMIT Av lege Synne Knopp, KITH Oversikt Registrering av pasientinformasjon Rapportering til kvalitetsregistre Elektronisk beslutningsstøtte Diagnosekoding Starter
Håndbok for journalgjennomganger. DRG-konferansen 2007
 Håndbok for journalgjennomganger DRG-konferansen 2007 Bakgrunn: Ledd i å styrke kvaliteten på- og kontrollen av kodingen av medisinske data: SINTEF Helse foreslo overfor HOD å beskrive retningslinjer og
Håndbok for journalgjennomganger DRG-konferansen 2007 Bakgrunn: Ledd i å styrke kvaliteten på- og kontrollen av kodingen av medisinske data: SINTEF Helse foreslo overfor HOD å beskrive retningslinjer og
Koding av diagnoser og prosedyrer - et område preget av
 Koding av diagnoser og prosedyrer - et område preget av Omfattende regelverk, lite opplæring, manglende støttesystemer og varierende interesse Arnt Ole Ree, fagsjef klinisk IKT Enhet for ehelse, Helse
Koding av diagnoser og prosedyrer - et område preget av Omfattende regelverk, lite opplæring, manglende støttesystemer og varierende interesse Arnt Ole Ree, fagsjef klinisk IKT Enhet for ehelse, Helse
Kodeveileder. Vi sa det var umulig, men han ville ikke høre!
 Kodeveileder Vi sa det var umulig, men han ville ikke høre! Hvordan kan kontorfaglig helsepersonell bidra? Kunnskaper Medisinsk terminologi Økonomi Regelverk og retningslinjer i ISF systemet Hjelpemidler
Kodeveileder Vi sa det var umulig, men han ville ikke høre! Hvordan kan kontorfaglig helsepersonell bidra? Kunnskaper Medisinsk terminologi Økonomi Regelverk og retningslinjer i ISF systemet Hjelpemidler
Dokumentasjon av kodeendringer. Sidsel Aardal overlege, dr.med. Seksjon for Styringsdata Helse Bergen
 Sidsel Aardal overlege, dr.med. Seksjon for Styringsdata Helse Bergen Manglende samsvar mellom koder i DIPS og i epikriser Revisjonen sier: Det er et gjennomgående funn at det ikke er samsvar mellom 1.
Sidsel Aardal overlege, dr.med. Seksjon for Styringsdata Helse Bergen Manglende samsvar mellom koder i DIPS og i epikriser Revisjonen sier: Det er et gjennomgående funn at det ikke er samsvar mellom 1.
Styret Helse Sør-Øst RHF 17. november 2011
 Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 17. november 2011 SAK NR 081-2011 NASJONAL INTERNREVISJON AV MEDISINSK KODEPRAKSIS I HELSEFORETAKENE - RESULTAT OG OPPFØLGING Forslag til
Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 17. november 2011 SAK NR 081-2011 NASJONAL INTERNREVISJON AV MEDISINSK KODEPRAKSIS I HELSEFORETAKENE - RESULTAT OG OPPFØLGING Forslag til
I samarbeid med. Referansegruppemøte. Forprosjekt nasjonal kodingsmodul
 I samarbeid med Referansegruppemøte Forprosjekt nasjonal kodingsmodul Agenda 1. Agenda 2. Kort presentasjonsrunde rundt bordet 3. Forprosjektet bakgrunn, formål, leveranser etc. 4. Kravspesifikasjon gjennomgang
I samarbeid med Referansegruppemøte Forprosjekt nasjonal kodingsmodul Agenda 1. Agenda 2. Kort presentasjonsrunde rundt bordet 3. Forprosjektet bakgrunn, formål, leveranser etc. 4. Kravspesifikasjon gjennomgang
Medisinsk koding Quo vadis
 , MD, MPH KITH AS, avd. Oslo www.kith.no www.kith.no/kodeverk Medisinsk koding Quo vadis Medisinske kodeverk: Retningslinjer Opplæring Støttesystemer Omtale vektlagt etter kompleksitet: ICD-10, NCMP -
, MD, MPH KITH AS, avd. Oslo www.kith.no www.kith.no/kodeverk Medisinsk koding Quo vadis Medisinske kodeverk: Retningslinjer Opplæring Støttesystemer Omtale vektlagt etter kompleksitet: ICD-10, NCMP -
Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB)
 Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB) Avdeling helsefaglige kodeverk Regionale informasjonsmøter november 2016 Versjon 2 rettet oktober 2017 Innledning Formål
Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB) Avdeling helsefaglige kodeverk Regionale informasjonsmøter november 2016 Versjon 2 rettet oktober 2017 Innledning Formål
Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB)
 Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB) Avdeling helsefaglige kodeverk Regionale informasjonsmøter november 2016 Innledning Formål med denne presentasjonen:
Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB) Avdeling helsefaglige kodeverk Regionale informasjonsmøter november 2016 Innledning Formål med denne presentasjonen:
Medisinske koder på epikrisen et hinder for korrekt pasientklassifisering?
 Medisinske koder på epikrisen et hinder for korrekt pasientklassifisering? T83.5? Øystein Mathisen Økonomi og analyse kompetansesenter Sykehuset Østfold HF Medisinske koder på epikrisen et hinder for korrekt
Medisinske koder på epikrisen et hinder for korrekt pasientklassifisering? T83.5? Øystein Mathisen Økonomi og analyse kompetansesenter Sykehuset Østfold HF Medisinske koder på epikrisen et hinder for korrekt
Hvordan håndterer RHF/HF opplæring i koding og medisinsk klassifisering?
 Hvordan håndterer RHF/HF opplæring i koding og medisinsk klassifisering? Øystein Krüger Diakonhjemmet Sykehus Rapport fra Riksrevisjonen 2004-2005: Årsaker og konsekvenser av lav kodekvalitet i helseforetakene
Hvordan håndterer RHF/HF opplæring i koding og medisinsk klassifisering? Øystein Krüger Diakonhjemmet Sykehus Rapport fra Riksrevisjonen 2004-2005: Årsaker og konsekvenser av lav kodekvalitet i helseforetakene
Forvaltningsrevisjon
 2 Forvaltningsrevisjon Forvaltningsrevisjon er systematiske undersøkelser av økonomi, produktivitet, måloppnåelse og virkninger ut fra Stortingets vedtak og forutsetninger 3 Hva skal jeg snakke om? Bakgrunn
2 Forvaltningsrevisjon Forvaltningsrevisjon er systematiske undersøkelser av økonomi, produktivitet, måloppnåelse og virkninger ut fra Stortingets vedtak og forutsetninger 3 Hva skal jeg snakke om? Bakgrunn
Kostnytte-/kostvirkningsanalyse av IT-støtte i medisinsk koding - rapport fra forprosjekt nasjonal kodingsmodul. Versjon: 1.
 Kostnytte-/kostvirkningsanalyse av IT-støtte i medisinsk koding - rapport fra forprosjekt nasjonal kodingsmodul Versjon: 1.0, 2012-12-07 Sammendrag Korrekt medisinsk koding er en nødvendig forutsetning
Kostnytte-/kostvirkningsanalyse av IT-støtte i medisinsk koding - rapport fra forprosjekt nasjonal kodingsmodul Versjon: 1.0, 2012-12-07 Sammendrag Korrekt medisinsk koding er en nødvendig forutsetning
Endringer i kodeverk og kodingsregler
 Endringer i kodeverk og kodingsregler DRG-forum 6/11-2015 Gardermoen 6/11-2015 Endringer i prosedyrekodeverket 2 Kapittelrevisjoner i enkeltkapitler Revisjon av kapittel I - Tverrfaglig spesialisert behandling
Endringer i kodeverk og kodingsregler DRG-forum 6/11-2015 Gardermoen 6/11-2015 Endringer i prosedyrekodeverket 2 Kapittelrevisjoner i enkeltkapitler Revisjon av kapittel I - Tverrfaglig spesialisert behandling
Nytt fra kodeverkene. Avdeling helsefaglige kodeverk. ISF-møtet
 Nytt fra kodeverkene Avdeling helsefaglige kodeverk ISF-møtet 17.10.2017 Agenda Om dokumentasjonskrav i journal Nye koder, kodelister og kodingsregler Noen kodingsspørsmål Nye e-læringskurs og ny abonnementsordning
Nytt fra kodeverkene Avdeling helsefaglige kodeverk ISF-møtet 17.10.2017 Agenda Om dokumentasjonskrav i journal Nye koder, kodelister og kodingsregler Noen kodingsspørsmål Nye e-læringskurs og ny abonnementsordning
NSH - Kvalitetssikring av med. og adm. koding
 Medisinskfaglig rådgiver Spes. i samfunnsmedisin MHA Legens fritt formulerte beskrivelse av en tilstand En tilstand kan være en: Sykdom Skader Symptomer Fysiologiske tilstander eks. graviditet Andre
Medisinskfaglig rådgiver Spes. i samfunnsmedisin MHA Legens fritt formulerte beskrivelse av en tilstand En tilstand kan være en: Sykdom Skader Symptomer Fysiologiske tilstander eks. graviditet Andre
Primærkoding nytte utover finansiering
 Primærkoding nytte utover finansiering Ole-Fredrik Melleby olem@kith.no siv.ing., MD 24/9-08, HelsIT Disposisjon Prosessen rundt ( gangen i ) medisinsk koding Viktige typer medisinske spørsmål. Epidemiologi,
Primærkoding nytte utover finansiering Ole-Fredrik Melleby olem@kith.no siv.ing., MD 24/9-08, HelsIT Disposisjon Prosessen rundt ( gangen i ) medisinsk koding Viktige typer medisinske spørsmål. Epidemiologi,
Nytt i de kliniske kodeverkene fra 2017 for somatiske fagområder. Avdeling helsefaglige kodeverk ISF-møtet
 Nytt i de kliniske kodeverkene fra 2017 for somatiske fagområder Avdeling helsefaglige kodeverk ISF-møtet 18.10.2016 Innledning Formål med denne presentasjonen: Gi et overblikk over de endringene som kommer
Nytt i de kliniske kodeverkene fra 2017 for somatiske fagområder Avdeling helsefaglige kodeverk ISF-møtet 18.10.2016 Innledning Formål med denne presentasjonen: Gi et overblikk over de endringene som kommer
Analysesenteret AS
 https://www.asl.no/ Intern Ekstern 1. Er det grunnlag i journaldokumentasjonen for de diagnose- og prosedyrekoder som er innrapportert NPR i tilknytning til avdelingsoppholdet? 2. Er det diagnose- eller
https://www.asl.no/ Intern Ekstern 1. Er det grunnlag i journaldokumentasjonen for de diagnose- og prosedyrekoder som er innrapportert NPR i tilknytning til avdelingsoppholdet? 2. Er det diagnose- eller
Nytt om de kliniske kodeverkene fra 2020
 Nytt om de kliniske kodeverkene fra 2020 Orientering fra Avdeling helsefaglige kodeverk og terminologi ISF-møtet 12-06-2019 Agenda Om ICD-11 Noen påminnelser etter avregningsutvalgets dokumentkontroll
Nytt om de kliniske kodeverkene fra 2020 Orientering fra Avdeling helsefaglige kodeverk og terminologi ISF-møtet 12-06-2019 Agenda Om ICD-11 Noen påminnelser etter avregningsutvalgets dokumentkontroll
Fra pasient til statistikk: Medisinsk koding i sykehusene
 Fra pasient til statistikk: Medisinsk koding i sykehusene Problemstillinger 1. I hvilken grad er det samsvar mellom medisinske koder rapportert til NPR og informasjonen i journaler? 2. Hvilke konsekvenser
Fra pasient til statistikk: Medisinsk koding i sykehusene Problemstillinger 1. I hvilken grad er det samsvar mellom medisinske koder rapportert til NPR og informasjonen i journaler? 2. Hvilke konsekvenser
Riksrevisjonens undersøkelse av medisinsk kodepraksis i helseforetakene. Dok 3:5 ( )
 Riksrevisjonens undersøkelse av medisinsk kodepraksis i helseforetakene Dok 3:5 (2016 2017) Agenda 1. Kort om Riksrevisjonen 2. Formål med medisinsk koding 3. Mål og problemstillinger for undersøkelsen
Riksrevisjonens undersøkelse av medisinsk kodepraksis i helseforetakene Dok 3:5 (2016 2017) Agenda 1. Kort om Riksrevisjonen 2. Formål med medisinsk koding 3. Mål og problemstillinger for undersøkelsen
Indikatorer for kodingskvalitet
 DRG-forum 6/11-2015 Gardermoen 6/11-15 Klinisk relevante tilbakemeldinger Prosjekt initiert av NPR i 2013/2014 Ledd i NPRs kvalitetsstrategi «Korrekt medisinsk koding er nødvendig forutsetning for god
DRG-forum 6/11-2015 Gardermoen 6/11-15 Klinisk relevante tilbakemeldinger Prosjekt initiert av NPR i 2013/2014 Ledd i NPRs kvalitetsstrategi «Korrekt medisinsk koding er nødvendig forutsetning for god
Hvilken lærdom kan man trekke ut av Riksrevisjonsrapporten?
 Hvilken lærdom kan man trekke ut av Riksrevisjonsrapporten? Ikke grunnlag i journalen, men rapportert: Hovedtilstand - pneumoni: 41 % Annen tilstand - pneumoni. 37 % Annen tilstand hofteproteseoperasjoner:
Hvilken lærdom kan man trekke ut av Riksrevisjonsrapporten? Ikke grunnlag i journalen, men rapportert: Hovedtilstand - pneumoni: 41 % Annen tilstand - pneumoni. 37 % Annen tilstand hofteproteseoperasjoner:
Vestre Viken HF. Rapport nr 15/2011 Faktaundersøkelse melding om kodepraksis. Rapport 15/2011_24112011 Konsernrevisjonen Helse Sør-Øst Side 1 av 11
 Vestre Viken HF Rapport nr 15/2011 Faktaundersøkelse melding om kodepraksis Rapport 15/2011_24112011 Konsernrevisjonen Helse Sør-Øst Side 1 av 11 Innhold 1. Innledning... 2 2. Oppsummering av fakta...
Vestre Viken HF Rapport nr 15/2011 Faktaundersøkelse melding om kodepraksis Rapport 15/2011_24112011 Konsernrevisjonen Helse Sør-Øst Side 1 av 11 Innhold 1. Innledning... 2 2. Oppsummering av fakta...
STØTTE SEG PÅ? DRG-forum november 2017
 KODING KAN VÆRE KOMPLISERENDE HVA OG HVEM SKAL MAN STØTTE SEG PÅ? DRG-forum november 2017 Litt om: Med bakgrunn i Riksrevisjonens rapport og diverse innspill m.a. fra pressen: Hva er andelen av kompliserende
KODING KAN VÆRE KOMPLISERENDE HVA OG HVEM SKAL MAN STØTTE SEG PÅ? DRG-forum november 2017 Litt om: Med bakgrunn i Riksrevisjonens rapport og diverse innspill m.a. fra pressen: Hva er andelen av kompliserende
12 Opphold i døgninstitusjoner for voksne
 12 Opphold i institusjoner for voksne Anne Mette Bjerkan og Per B. Pedersen Sammendrag Nær halvparten av oppholdene i institusjonene for voksne hadde i 2006 en varighet på inntil åtte dager (47 prosent),
12 Opphold i institusjoner for voksne Anne Mette Bjerkan og Per B. Pedersen Sammendrag Nær halvparten av oppholdene i institusjonene for voksne hadde i 2006 en varighet på inntil åtte dager (47 prosent),
Veiledning til NCMP 2008 Innledning
 xi Innledning Veiledning til NCMP 2008 Medisinske prosedyrer utføres både i utredning, behandling og oppfølging av pasienter ved somatiske avdelinger. Den norske klassifikasjon for medisinske prosedyrer,
xi Innledning Veiledning til NCMP 2008 Medisinske prosedyrer utføres både i utredning, behandling og oppfølging av pasienter ved somatiske avdelinger. Den norske klassifikasjon for medisinske prosedyrer,
Medisinsk koding sett fra Helsedirektoratet
 Medisinsk koding sett fra Helsedirektoratet DRG Forum 10 mars 2010 18.03.2010 Tema for presentasjonen 1 Kodeverksarbeid: aktører og roller Ledelsen i RHF/HF myndighetsorgan bestiller kompetansemiljø utfører
Medisinsk koding sett fra Helsedirektoratet DRG Forum 10 mars 2010 18.03.2010 Tema for presentasjonen 1 Kodeverksarbeid: aktører og roller Ledelsen i RHF/HF myndighetsorgan bestiller kompetansemiljø utfører
Nytt fra Direktoratet for e-helse
 Nytt fra Direktoratet for e-helse Avdeling helsefaglige kodeverk informerer DRG-forum 21/11-2016 Agenda Om endringer i ICD-10 Om endringer i prosedyrekodeverkene Om tilgang på informasjonsmateriell Om
Nytt fra Direktoratet for e-helse Avdeling helsefaglige kodeverk informerer DRG-forum 21/11-2016 Agenda Om endringer i ICD-10 Om endringer i prosedyrekodeverkene Om tilgang på informasjonsmateriell Om
Kodingsregler i multiaksial klassifikasjon
 Kodingsregler i multiaksial klassifikasjon Ledersamling i BUP Fredrikstad 26/10-2017 Gunhild Rognstad Seniorrådgiver, Avdeling helsefaglige kodeverk Hvorfor koder vi? Formålet med å levere kodet informasjon
Kodingsregler i multiaksial klassifikasjon Ledersamling i BUP Fredrikstad 26/10-2017 Gunhild Rognstad Seniorrådgiver, Avdeling helsefaglige kodeverk Hvorfor koder vi? Formålet med å levere kodet informasjon
Standard: Organisasjonsoppsett
 Helse Sør-Øst RHF Teknologi og ehelse/regionale standarder, prosedyrer, brukerveiledninger og opplæring for DIPS/Regionale Standardområder DIPS Standard: Organisasjonsoppsett Utgave: 1.00 Utarbeidet/revidert
Helse Sør-Øst RHF Teknologi og ehelse/regionale standarder, prosedyrer, brukerveiledninger og opplæring for DIPS/Regionale Standardområder DIPS Standard: Organisasjonsoppsett Utgave: 1.00 Utarbeidet/revidert
ARBEIDET MED Å STYRKE KVALITETEN PÅ MEDISINSK KODING I SYKEHUSET INNLANDET HF
 Sykehuset Innlandet HF Styremøte 29.11.12 SAK NR 085 2012 ARBEIDET MED Å STYRKE KVALITETEN PÅ MEDISINSK KODING I SYKEHUSET INNLANDET HF Forslag til VEDTAK: Styret tar administrerende direktørs redegjørelse
Sykehuset Innlandet HF Styremøte 29.11.12 SAK NR 085 2012 ARBEIDET MED Å STYRKE KVALITETEN PÅ MEDISINSK KODING I SYKEHUSET INNLANDET HF Forslag til VEDTAK: Styret tar administrerende direktørs redegjørelse
Medisinsk koding. Tiltak som kan sikre at medisinsk koding utføres av godt kvalifiserte kodere
 Medisinsk koding Tiltak som kan sikre at medisinsk koding utføres av godt kvalifiserte kodere Kartlegging av opplegg for medisinsk koding i utvalgte land Opplæring av kodere, gjennomføring av koding og
Medisinsk koding Tiltak som kan sikre at medisinsk koding utføres av godt kvalifiserte kodere Kartlegging av opplegg for medisinsk koding i utvalgte land Opplæring av kodere, gjennomføring av koding og
RAPPORT A679. Håndbok for journalgjennomganger
 RAPPORT A679 Håndbok for journalgjennomganger Øyvind B Hope, Erik Sverrbo, Asgeir Winge, Glen Thorsen, Einar Amlie, Arnt Ole Ree Desember 2006 SINTEF RAPPORT TITTEL SINTEF Helse Norsk pasientregister Postadresse:
RAPPORT A679 Håndbok for journalgjennomganger Øyvind B Hope, Erik Sverrbo, Asgeir Winge, Glen Thorsen, Einar Amlie, Arnt Ole Ree Desember 2006 SINTEF RAPPORT TITTEL SINTEF Helse Norsk pasientregister Postadresse:
1. februar Foreløpig veileder. Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008
 1. februar 2008 Foreløpig veileder Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008 1. Innledning...2 2. Grupperettet pasientopplæring...2 2.1 Type
1. februar 2008 Foreløpig veileder Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008 1. Innledning...2 2. Grupperettet pasientopplæring...2 2.1 Type
Riksrevisjonens koderevisjon 2009 på 2008-data ved St. Olavs Hospital HF. Kommentarer
 Riksrevisjonens koderevisjon 2009 på 2008-data ved St. Olavs Hospital HF. Kommentarer St. Olavs Hospital HF Enhet for økonomi Anne Stenseth 10. Mars 2010 Det er også forstemmende at Riksrevisjonen i 2009
Riksrevisjonens koderevisjon 2009 på 2008-data ved St. Olavs Hospital HF. Kommentarer St. Olavs Hospital HF Enhet for økonomi Anne Stenseth 10. Mars 2010 Det er også forstemmende at Riksrevisjonen i 2009
Gjennomført kodepilot ved Sykehuset Telemark HF. Resultater Seksjon for plastikkirurgi Prosjektleder Silje Adele Angell
 Gjennomført kodepilot ved Sykehuset Telemark HF Resultater Seksjon for plastikkirurgi Prosjektleder Silje Adele Angell 150 000 konsultasjoner 20 000 dagopphold 35 000 døgnopphold Ca 170 000 innbyggere
Gjennomført kodepilot ved Sykehuset Telemark HF Resultater Seksjon for plastikkirurgi Prosjektleder Silje Adele Angell 150 000 konsultasjoner 20 000 dagopphold 35 000 døgnopphold Ca 170 000 innbyggere
Hva er kodekvaliteten i helseforetakene?
 Hva er kodekvaliteten i helseforetakene? 1 VET IKKE 2 Hva skal jeg snakke om? Bakgrunn for Riksrevisjonens interesse for koding Hva var kodekvaliteten i 2003? Hvorfor vi gjennomfører en ny journalrevisjon
Hva er kodekvaliteten i helseforetakene? 1 VET IKKE 2 Hva skal jeg snakke om? Bakgrunn for Riksrevisjonens interesse for koding Hva var kodekvaliteten i 2003? Hvorfor vi gjennomfører en ny journalrevisjon
KODEVEILEDER. Diagnostisk pakkeforløp for pasienter med uspesifikke symptomer på alvorlig sykdom som kan være kreft
 KODEVEILEDER Diagnostisk pakkeforløp for pasienter med uspesifikke symptomer på alvorlig sykdom som kan være kreft Denne veilederen er en beskrivelse av registreringen knyttet til Diagnostisk pakkeforløp
KODEVEILEDER Diagnostisk pakkeforløp for pasienter med uspesifikke symptomer på alvorlig sykdom som kan være kreft Denne veilederen er en beskrivelse av registreringen knyttet til Diagnostisk pakkeforløp
From bench to bedside er det oppnåelig?
 Utredning av klinisk relevant tilbakemelding fra NPR - Et prosjekt i samarbeid med avdeling statistikk From bench to bedside er det oppnåelig? Nasjonalt 2013 Tom og Øyvind helseregisterprosjekt Christensen
Utredning av klinisk relevant tilbakemelding fra NPR - Et prosjekt i samarbeid med avdeling statistikk From bench to bedside er det oppnåelig? Nasjonalt 2013 Tom og Øyvind helseregisterprosjekt Christensen
Presentasjon av arbeidet med kvalitetsprosjektet
 1 Presentasjon av arbeidet med kvalitetsprosjektet tidligere kalt diagnosekvalitetsprosjektet Konferanse om DRG 29. og 30. mars 2006, Soria Moria i Oslo Bakgrunn og metode Datautvikling Presentasjon av
1 Presentasjon av arbeidet med kvalitetsprosjektet tidligere kalt diagnosekvalitetsprosjektet Konferanse om DRG 29. og 30. mars 2006, Soria Moria i Oslo Bakgrunn og metode Datautvikling Presentasjon av
Directory%206th%20edition%20February% pdf 2
 DAECA Engelske Directory of Ambulatory Emergency Care for Adults (DAECA) 1 klassifiserer pasienter med akutte medisinske tilstander. Ambulatory Emergency Care Network i regi av NHS Elect har brukt dette
DAECA Engelske Directory of Ambulatory Emergency Care for Adults (DAECA) 1 klassifiserer pasienter med akutte medisinske tilstander. Ambulatory Emergency Care Network i regi av NHS Elect har brukt dette
DRG Forum mars 2018 ISF i psykiatri Kvalitetssikring av våre registreringer
 DRG Forum 12. -13. mars 2018 ISF i psykiatri Kvalitetssikring av våre registreringer Carolyn Lambert Dahr, Spesialrådgiver, Divisjon for psykisk helsevern, Ahus Leder, Regionale psykiatrigruppen i HSØ
DRG Forum 12. -13. mars 2018 ISF i psykiatri Kvalitetssikring av våre registreringer Carolyn Lambert Dahr, Spesialrådgiver, Divisjon for psykisk helsevern, Ahus Leder, Regionale psykiatrigruppen i HSØ
Hva kan et klinisk fagsystem bidra med til kvalitetsregistre?
 Hva kan et klinisk fagsystem bidra med til kvalitetsregistre? Helse Vest - Regional konferanse for Kvalitetsregistre 2001 Dr. Magne Rekdal, Daglig leder, Emetra AS magne@rekdal.no, Tel: 9065 6922 Et fagsystem
Hva kan et klinisk fagsystem bidra med til kvalitetsregistre? Helse Vest - Regional konferanse for Kvalitetsregistre 2001 Dr. Magne Rekdal, Daglig leder, Emetra AS magne@rekdal.no, Tel: 9065 6922 Et fagsystem
Endringer i kodeverk og kodingsregler
 Endringer i kodeverk og kodingsregler ISF-møtet 18.10.2018 Orientering fra Direktoratet for e-helse Agenda 2019-utgaven av ICD-10, prosedyrekodeverkene og den multiakisale klassifikasjonen for psykisk
Endringer i kodeverk og kodingsregler ISF-møtet 18.10.2018 Orientering fra Direktoratet for e-helse Agenda 2019-utgaven av ICD-10, prosedyrekodeverkene og den multiakisale klassifikasjonen for psykisk
Brukerveiledning Diagnose BUP, registrering_bv Helse Sør Øst regionale dokumenter/hsø DIPS elektronisk pasientjournal
 Brukerveiledning Diagnose BUP, registrering_bv Helse Sør Øst regionale dokumenter/hsø DIPS elektronisk pasientjournal Dokument ID: 64443 Versjon: 1 Status: Godkjent Dokumentansvarlig: Berit Trøgstad Bungum
Brukerveiledning Diagnose BUP, registrering_bv Helse Sør Øst regionale dokumenter/hsø DIPS elektronisk pasientjournal Dokument ID: 64443 Versjon: 1 Status: Godkjent Dokumentansvarlig: Berit Trøgstad Bungum
Nytt (og en del gammelt) i kodingsregler - 2016. Avd. helsefaglige kodeverk informerer DRG-forum 15.03.2016
 Nytt (og en del gammelt) i kodingsregler - 2016 Avd. helsefaglige kodeverk informerer Endringer i ICD-10 Endringer i prosedyrekodeverkene Endring i kapitlene I og O i prosedyrekodeverket Hensikten med
Nytt (og en del gammelt) i kodingsregler - 2016 Avd. helsefaglige kodeverk informerer Endringer i ICD-10 Endringer i prosedyrekodeverkene Endring i kapitlene I og O i prosedyrekodeverket Hensikten med
Dekningsgradsanalyser Hva kan de brukes til? Erfaringer fra Nasjonalt register for leddproteser (NRL)
 Dekningsgradsanalyser Hva kan de brukes til? Erfaringer fra Nasjonalt register for leddproteser (NRL) Leif Ivar Havelin Dekningsgradsanalyser for Nasjonalt register for leddproteser (NRL) Analyse på: Hvor
Dekningsgradsanalyser Hva kan de brukes til? Erfaringer fra Nasjonalt register for leddproteser (NRL) Leif Ivar Havelin Dekningsgradsanalyser for Nasjonalt register for leddproteser (NRL) Analyse på: Hvor
Dokumentasjonskrav i forbindelse med medisinsk koding. Øystein Hebnes, avdeling standardisering
 Dokumentasjonskrav i forbindelse med medisinsk koding Øystein Hebnes, avdeling standardisering Koder er ikke primærdokumentasjon Både prosedyrekoder og diagnosekoder er omtrentlige og noen ganger svært
Dokumentasjonskrav i forbindelse med medisinsk koding Øystein Hebnes, avdeling standardisering Koder er ikke primærdokumentasjon Både prosedyrekoder og diagnosekoder er omtrentlige og noen ganger svært
Kvalitetsprosjektet Presentasjon for DRGForum s konferanse onsdag 8. mars 2006
 Formålet med kvalitetsprosjektet: Forbedre kvaliteten i medisinsk informasjon i datagrunnlaget mer konsensus. Skape arena for bedre 2-veis kommunikasjon mellom de kliniske fagmiljøene og nasjonalt fagmiljø
Formålet med kvalitetsprosjektet: Forbedre kvaliteten i medisinsk informasjon i datagrunnlaget mer konsensus. Skape arena for bedre 2-veis kommunikasjon mellom de kliniske fagmiljøene og nasjonalt fagmiljø
Registrere diagnoser og prosedyrer på innlagte pasienter (0516)
 Kategori: Informasjonsteknologi Gyldig fra: 19.07.2017 Organisatorisk plassering: HVRHF - Helse Bergen HF Prosedyre Dok. eier: Øygunn Kallevik Dok. ansvarlig: Øygunn Kallevik Bakgrunn Korrekt registrering
Kategori: Informasjonsteknologi Gyldig fra: 19.07.2017 Organisatorisk plassering: HVRHF - Helse Bergen HF Prosedyre Dok. eier: Øygunn Kallevik Dok. ansvarlig: Øygunn Kallevik Bakgrunn Korrekt registrering
Retningslinjer for diagnosekoding ved PCI-behandling av akutt og kronisk koronarsykdom. 1 Faser i utredning og behandling
 Retningslinjer for diagnosekoding ved PCI-behandling av akutt og kronisk koronarsykdom Forfatter: Dato: Glen Thorsen 12. juli 2006 Disse retningslinjene er utarbeidet etter oppdrag fra Sosial- og helsedirektoratet
Retningslinjer for diagnosekoding ved PCI-behandling av akutt og kronisk koronarsykdom Forfatter: Dato: Glen Thorsen 12. juli 2006 Disse retningslinjene er utarbeidet etter oppdrag fra Sosial- og helsedirektoratet
Bakgrunn. Journalrevisjon. Journalrevisjon av tilfeldig utvalgte pasientjournaler. Resultatene framgår i Dokument nr. 3:2 ( ).
 2 1 Bakgrunn Innsatsstyrt finansiering (ISF): ca 20 mrd kroner i 2005 ISF er et helsepolitisk virkemiddel et viktig mål var å øke behandlingsaktiviteten et viktig mål er å stimulere til effektiv ressursutnyttelse
2 1 Bakgrunn Innsatsstyrt finansiering (ISF): ca 20 mrd kroner i 2005 ISF er et helsepolitisk virkemiddel et viktig mål var å øke behandlingsaktiviteten et viktig mål er å stimulere til effektiv ressursutnyttelse
Endringslogg i forhold til foreløpig regelverk for Innsatsstyrt finansiering (ISF) 2011 som ble publisert 5. okt
 Endringslogg i forhold til foreløpig regelverk for Innsatsstyrt finansiering (ISF) 2011 som ble publisert 5. okt. 2010. Det endelige regelverket for ISF 2011 foreligger nå. Det er noen endringer i forhold
Endringslogg i forhold til foreløpig regelverk for Innsatsstyrt finansiering (ISF) 2011 som ble publisert 5. okt. 2010. Det endelige regelverket for ISF 2011 foreligger nå. Det er noen endringer i forhold
Betydningen av korrekt registrering. Superbrukerforum, OUS, 3. desember 2015 Avdeling for aktivitetsdata og analyse
 Betydningen av korrekt registrering Superbrukerforum, OUS, 3. desember 2015 Avdeling for aktivitetsdata og analyse Myndighetskrav som gjelder medisinsk koding i spesialisthelsetjenesten Kontakter med spesialisthelsetjenesten
Betydningen av korrekt registrering Superbrukerforum, OUS, 3. desember 2015 Avdeling for aktivitetsdata og analyse Myndighetskrav som gjelder medisinsk koding i spesialisthelsetjenesten Kontakter med spesialisthelsetjenesten
Vedlegg 1: Detaljerte resultater for landene
 Vedlegg 1: Detaljerte resultater for landene Spørsmål 1 Generelt syn på helsevesenet Zealand Sveits Alt i alt ganske bra 62,0 45,1 40,3 37,4 55,4 53,1 46,3 22,6 46,1 14,8 Grunnleggende endringer nødvendig
Vedlegg 1: Detaljerte resultater for landene Spørsmål 1 Generelt syn på helsevesenet Zealand Sveits Alt i alt ganske bra 62,0 45,1 40,3 37,4 55,4 53,1 46,3 22,6 46,1 14,8 Grunnleggende endringer nødvendig
Bare spør! Er du pasient eller pårørende? Helsepersonell har faglige kunnskaper, men du er ekspert på deg selv. Bare spør hvis noe er uklart.
 Bare spør! Er du pasient eller pårørende? Helsepersonell har faglige kunnskaper, men du er ekspert på deg selv. Bare spør hvis noe er uklart. God dialog vil få frem nødvendig informasjon, slik at feil
Bare spør! Er du pasient eller pårørende? Helsepersonell har faglige kunnskaper, men du er ekspert på deg selv. Bare spør hvis noe er uklart. God dialog vil få frem nødvendig informasjon, slik at feil
Svar: Ved utredning av pasient for årsak til urinveisinfeksjon som er kurert og ikke lenger forårsaker symptomer brukes koden Z09.8 Etterundersøkelse
 Kasus 1: Jeg har fått spørsmål fra leger angående riktig koding av undersøkelser som er gjort i etterkant av et problem. Tidligere ble det brukt en del Z01-koder ved slike undersøkelser, men jeg har forstått
Kasus 1: Jeg har fått spørsmål fra leger angående riktig koding av undersøkelser som er gjort i etterkant av et problem. Tidligere ble det brukt en del Z01-koder ved slike undersøkelser, men jeg har forstått
Nyheter i WinMed Allmenn. versjon 2.11. Databaserevisjon 2.9.7. www
 Nyheter i WinMed Allmenn versjon 2.11 Databaserevisjon 2.9.7 www Oversikt over oppdateringer... 3 1 Andre endringer... 3 2 WMadmin... 3 2.1 Passord... 3 2.2 Kassadagbok... 3 2.3 PKI... 4 3 For de som har
Nyheter i WinMed Allmenn versjon 2.11 Databaserevisjon 2.9.7 www Oversikt over oppdateringer... 3 1 Andre endringer... 3 2 WMadmin... 3 2.1 Passord... 3 2.2 Kassadagbok... 3 2.3 PKI... 4 3 For de som har
Er du pasient eller pårørende? Helsepersonell har faglige kunnskaper, men du er ekspert på deg selv. Bare spør hvis noe er uklart.
 Bare spør! Er du pasient eller pårørende? Helsepersonell har faglige kunnskaper, men du er ekspert på deg selv. Bare spør hvis noe er uklart. Sjekk sykdoms informasjon og din journal på helsenorge.no God
Bare spør! Er du pasient eller pårørende? Helsepersonell har faglige kunnskaper, men du er ekspert på deg selv. Bare spør hvis noe er uklart. Sjekk sykdoms informasjon og din journal på helsenorge.no God
Gjennomgang av mottatte innspill pa utkast til revisjonsrapport SIHF Rehabilitering
 Fagsjef Stab Helse Christian Fossum Sykehuset Innlandet HF Lovisenberg, 8. april 2015 Gjennomgang av mottatte innspill pa utkast til revisjonsrapport SIHF Rehabilitering Aller først må vi berømme den innsats
Fagsjef Stab Helse Christian Fossum Sykehuset Innlandet HF Lovisenberg, 8. april 2015 Gjennomgang av mottatte innspill pa utkast til revisjonsrapport SIHF Rehabilitering Aller først må vi berømme den innsats
1 Krav til behandling av diagnoser i en elektronisk pasientjournal
 Vedlegg 2 14.10.03 Dette dokumentet beskriver forslag til bruk av diagnoseklassifikasjonssystemet ICPC i elektronisk pasientjournal i allmennpraksis. Forslaget er utarbeidet av arbeidsgruppen for prosjektarbeidet
Vedlegg 2 14.10.03 Dette dokumentet beskriver forslag til bruk av diagnoseklassifikasjonssystemet ICPC i elektronisk pasientjournal i allmennpraksis. Forslaget er utarbeidet av arbeidsgruppen for prosjektarbeidet
Arbeid med sykdomsklassifisering i OUU
 1 Forslag om kursing sentralt fra sykehusets DRG-gruppe. Vedtatt av sykehusledelsen. Kriterier for god gjennomføring 2 Presentasjon for klinikk-ledelsen: Planlagt arbeidsoppg./-form etter fullført kurs.
1 Forslag om kursing sentralt fra sykehusets DRG-gruppe. Vedtatt av sykehusledelsen. Kriterier for god gjennomføring 2 Presentasjon for klinikk-ledelsen: Planlagt arbeidsoppg./-form etter fullført kurs.
Hvordan samhandler radiologisystemet RIS med pasientsystemet DIPS i OUS
 Hvordan samhandler radiologisystemet RIS med pasientsystemet DIPS i OUS Generell bakgrunn Radiologi har et eget pasientadministrativt system Radiologisk informasjonssystem - RIS RIS er ikke en del av PAS
Hvordan samhandler radiologisystemet RIS med pasientsystemet DIPS i OUS Generell bakgrunn Radiologi har et eget pasientadministrativt system Radiologisk informasjonssystem - RIS RIS er ikke en del av PAS
Koding av NCMP til NPR- melding
 Koding av NCMP til NPR- melding [Oppdatert 7.5.2012 av Daniel Gjestvang] NPR- rapportering for rehabiliteringsinstitusjonene foregår i dag på et eget meldingsformat. Denne kjenner vi som flatfil i Excel
Koding av NCMP til NPR- melding [Oppdatert 7.5.2012 av Daniel Gjestvang] NPR- rapportering for rehabiliteringsinstitusjonene foregår i dag på et eget meldingsformat. Denne kjenner vi som flatfil i Excel
Prosedyrekodeverk NCMP
 Prosedyrekodeverk NCMP En presentasjon av arbeidet i kodegruppa Gardermoen 18.03.14 Historikk og bakgrunn Det første prosedyrekodeverket som omhandlet arbeid utført i barnehabilitering var HRRP. Dette
Prosedyrekodeverk NCMP En presentasjon av arbeidet i kodegruppa Gardermoen 18.03.14 Historikk og bakgrunn Det første prosedyrekodeverket som omhandlet arbeid utført i barnehabilitering var HRRP. Dette
Saksframlegg til styret
 Saksframlegg til styret Møtedato: 19.06.13 Sak nr: 034/2014 Sakstype: Orienteringssak Nasjonale kvalitetsindikatorer 3. tertial 2013 Bakgrunn for saken I styremøtene i september og desember 2013 fikk styret
Saksframlegg til styret Møtedato: 19.06.13 Sak nr: 034/2014 Sakstype: Orienteringssak Nasjonale kvalitetsindikatorer 3. tertial 2013 Bakgrunn for saken I styremøtene i september og desember 2013 fikk styret
Datakvalitet poliklinikker. Innrapporterte data pr 2. tertial
 NCMP- STATUS Det nye kodeverket NCMP ble tatt i bruk på poliklinikkene fra 1.1.2006 for rapportering til NPR. Ut fra erfaringer fra registreringen i 2006 gjøres noen endringer i NCMP, bl.a. ved at noen
NCMP- STATUS Det nye kodeverket NCMP ble tatt i bruk på poliklinikkene fra 1.1.2006 for rapportering til NPR. Ut fra erfaringer fra registreringen i 2006 gjøres noen endringer i NCMP, bl.a. ved at noen
Dekningsgradsanalyser i NPR hvordan gjøres de?
 hvordan gjøres de? Robert Wiik, seniorrådgiver, Helsedirektoratet Oslo, Systemet Nasjonalt system for validering og dekningsgradsanalyser ble etablert i 2013 Samarbeid mellom SKDE og Norsk pasientregister
hvordan gjøres de? Robert Wiik, seniorrådgiver, Helsedirektoratet Oslo, Systemet Nasjonalt system for validering og dekningsgradsanalyser ble etablert i 2013 Samarbeid mellom SKDE og Norsk pasientregister
Endringer i ICD-10 gjeldende fra 2017
 Endringer i ICD-10 gjeldende fra 2017 Informasjon til sektoren Avdeling helsefaglige kodeverk, oktober 2016 Formålet med denne lysbildeserien Serien er laget for undervisningsformål og beregnet på ledere,
Endringer i ICD-10 gjeldende fra 2017 Informasjon til sektoren Avdeling helsefaglige kodeverk, oktober 2016 Formålet med denne lysbildeserien Serien er laget for undervisningsformål og beregnet på ledere,
Validering av resultater fra dekningsgradsanalyse
 Validering av resultater fra dekningsgradsanalyse Cerebral parese 1 Oversikt Tabell 1. Sentrale opplysninger om valideringen Kategori Register Diagnose ICD-10-koder Norsk pasientregister (NPR) Cerebral
Validering av resultater fra dekningsgradsanalyse Cerebral parese 1 Oversikt Tabell 1. Sentrale opplysninger om valideringen Kategori Register Diagnose ICD-10-koder Norsk pasientregister (NPR) Cerebral
Bare spør! Få svar. Viktige råd for pasienter og pårørende
 Viktige råd for pasienter og pårørende Spør til du forstår! Noter ned viktige spørsmål og informasjonen du får. Ta gjerne med en pårørende eller venn. Ha med oppdatert liste over medisinene dine, og vis
Viktige råd for pasienter og pårørende Spør til du forstår! Noter ned viktige spørsmål og informasjonen du får. Ta gjerne med en pårørende eller venn. Ha med oppdatert liste over medisinene dine, og vis
SAK NR REVISJON AV KODING AV MULTITRAUMEPASIENTER VED SYKEHUSET INNLANDET HF VEDTAK:
 Sykehuset Innlandet HF Styremøte 29.11.10 SAK NR 077 2010 REVISJON AV KODING AV MULTITRAUMEPASIENTER VED SYKEHUSET INNLANDET HF Forslag til VEDTAK: 1. Styret ser alvorlig på Analysesenteret AS sin rapport
Sykehuset Innlandet HF Styremøte 29.11.10 SAK NR 077 2010 REVISJON AV KODING AV MULTITRAUMEPASIENTER VED SYKEHUSET INNLANDET HF Forslag til VEDTAK: 1. Styret ser alvorlig på Analysesenteret AS sin rapport
Kvalitetssikring av aktivitetsdata
 Kvalitetssikring av aktivitetsdata Forbedringsprosjekt på Helse Stavanger HF 2017 2019 Presentasjon på DRG-Forum Tirsdag 19.03.2019 Trondheim Heinrich Brüggemann Hva var bakgrunn? Ulik forståelse for koding,
Kvalitetssikring av aktivitetsdata Forbedringsprosjekt på Helse Stavanger HF 2017 2019 Presentasjon på DRG-Forum Tirsdag 19.03.2019 Trondheim Heinrich Brüggemann Hva var bakgrunn? Ulik forståelse for koding,
Status for tiltak i E-helse etter Riksrevisjonens rapport. Direktoratet for e-helse orienterer. DRG-forum 27/11-17
 Status for tiltak i E-helse etter Riksrevisjonens rapport Direktoratet for e-helse orienterer DRG-forum 27/11-17 Direktoratet for e-helse utvikler og vedlikeholder verktøy for å bedre kodingskvalitet Økt
Status for tiltak i E-helse etter Riksrevisjonens rapport Direktoratet for e-helse orienterer DRG-forum 27/11-17 Direktoratet for e-helse utvikler og vedlikeholder verktøy for å bedre kodingskvalitet Økt
Status i Norge: Arbeid med kodeverk og terminologi. Status, leveranser og målbilde Helse- og kvalitetsregisterkonferansen, 10.
 Status i Norge: Arbeid med kodeverk og terminologi Status, leveranser og målbilde Helse- og kvalitetsregisterkonferansen, 10. mars 2016 Agenda Bakgrunn og status Målbilde for 2020 Leveranser 2016 Bakgrunn:
Status i Norge: Arbeid med kodeverk og terminologi Status, leveranser og målbilde Helse- og kvalitetsregisterkonferansen, 10. mars 2016 Agenda Bakgrunn og status Målbilde for 2020 Leveranser 2016 Bakgrunn:
Avregningsutvalgets arbeid på langs og tvers i 2018
 Avregningsutvalgets arbeid på langs og tvers i 2018 DRG-forum høstkonferanse 26.november 2018 Gardermoen Bjørn Buan Utvalgsleder ISF-avregningen for 2017 er avsluttet 103,6 mio anbefalt avregnet Totalt
Avregningsutvalgets arbeid på langs og tvers i 2018 DRG-forum høstkonferanse 26.november 2018 Gardermoen Bjørn Buan Utvalgsleder ISF-avregningen for 2017 er avsluttet 103,6 mio anbefalt avregnet Totalt
Kvalitet i medisinsk diagnostikk og koding. ARNE LAUDAL REFSUM Visepresident Legeforeningen
 Kvalitet i medisinsk diagnostikk og koding ARNE LAUDAL REFSUM Visepresident Legeforeningen Helsepersonell-loven 39. Plikt til å føre journal Den som yter helsehjelp, skal nedtegne eller registrere opplysninger
Kvalitet i medisinsk diagnostikk og koding ARNE LAUDAL REFSUM Visepresident Legeforeningen Helsepersonell-loven 39. Plikt til å føre journal Den som yter helsehjelp, skal nedtegne eller registrere opplysninger
Funksjonskrav i ELIN-h prosjektet
 Funksjonskrav i ELIN-h prosjektet Utvikling av helsefaglig innholdsstandard og struktur for elektronisk informasjonsutveksling i helsestasjonstjenesten i kommunene Fødselsepikrise for nyfødt barn Fødselsepikrise
Funksjonskrav i ELIN-h prosjektet Utvikling av helsefaglig innholdsstandard og struktur for elektronisk informasjonsutveksling i helsestasjonstjenesten i kommunene Fødselsepikrise for nyfødt barn Fødselsepikrise
Referat fra møte i Avregningsutvalget 13. mai 2011, kl , Radisson Blu Hotell, Trondheim Lufthavn Værnes
 Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 13.5.2011 Referent: Lotte Strandjord/Robert Wiik Til stede: Kopi til: Bjørn Buan, Marianne Altmann, Mikal Gjellan, Kathan Al-Azawy, Johan
Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 13.5.2011 Referent: Lotte Strandjord/Robert Wiik Til stede: Kopi til: Bjørn Buan, Marianne Altmann, Mikal Gjellan, Kathan Al-Azawy, Johan
ISF 2018 Presiseringer og avklaringer
 Versjon 20.07.2018 ISF 2018 Presiseringer og avklaringer 1 Om dokumentet 2 5 FELLESBESTEMMELSER OM KODING, REGISTRERING OG RAPPORTERING 3 5.1 Ambulante konsultasjoner (20.7.2018) 3 5.2 Videokonsultasjoner
Versjon 20.07.2018 ISF 2018 Presiseringer og avklaringer 1 Om dokumentet 2 5 FELLESBESTEMMELSER OM KODING, REGISTRERING OG RAPPORTERING 3 5.1 Ambulante konsultasjoner (20.7.2018) 3 5.2 Videokonsultasjoner
Nye kodeveiledninger for kreft og fødsler kodehjelp@kith.no
 Nye kodeveiledninger for kreft og fødsler DRG-seminaret 2007 5.-6. mars 2007 Øystein Hebnes, KITH Retningslinjer for kreftkoding Publisert 12.juli 2006: Retningslinjer for ICD-10 10-koding av ondartede
Nye kodeveiledninger for kreft og fødsler DRG-seminaret 2007 5.-6. mars 2007 Øystein Hebnes, KITH Retningslinjer for kreftkoding Publisert 12.juli 2006: Retningslinjer for ICD-10 10-koding av ondartede
Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: Referent: Robert Wiik/ Lotte Strandjord
 Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 14.5.2008 Referent: Robert Wiik/ Lotte Strandjord Til stede: Kopi til: Bjørn Buan Johan Ræder Per Einar Uggen Stein Øyvind Jørstad Mikal
Møte om: Avregningsutvalget Referat Møteleder: Bjørn Buan Dato: 14.5.2008 Referent: Robert Wiik/ Lotte Strandjord Til stede: Kopi til: Bjørn Buan Johan Ræder Per Einar Uggen Stein Øyvind Jørstad Mikal
Organisasjonsstruktur i NPR-melding
 Divisjon Organisasjonsstruktur i NPR-melding Håvard Standal Produktansvarlig, DIPS ASA Hva skal ett organisasjonsoppsett støtte? Pasient behandling Hvor skal behandlingen utføres Hvem har ansvar Pasient
Divisjon Organisasjonsstruktur i NPR-melding Håvard Standal Produktansvarlig, DIPS ASA Hva skal ett organisasjonsoppsett støtte? Pasient behandling Hvor skal behandlingen utføres Hvem har ansvar Pasient
Bedre kvalitet på medisinsk koding: et samarbeidsprosjekt mellom helseforetak og Helsedirektoratet
 Bedre kvalitet på medisinsk koding: et samarbeidsprosjekt mellom helseforetak og Helsedirektoratet Vår interesse for kodekvalitet skyldes bl.a. at Riksrevisjonen, Statens helsetilsyn og Avregningsutvalget
Bedre kvalitet på medisinsk koding: et samarbeidsprosjekt mellom helseforetak og Helsedirektoratet Vår interesse for kodekvalitet skyldes bl.a. at Riksrevisjonen, Statens helsetilsyn og Avregningsutvalget
Riksrevisjonens undersøkelse om medisinsk kodepraksis i spesialisthelsetjenesten (jf. Dokument 3:5 ( ))
 Møtedato: 30. august 2017 Arkivnr.: Saksbeh/tlf: Sted/Dato: S.C. Høymork/I. Jakobsen, 75 51 29 00 Bodø, 18.8.2017 Styresak 90-2017/5 Riksrevisjonens undersøkelse om medisinsk kodepraksis i spesialisthelsetjenesten
Møtedato: 30. august 2017 Arkivnr.: Saksbeh/tlf: Sted/Dato: S.C. Høymork/I. Jakobsen, 75 51 29 00 Bodø, 18.8.2017 Styresak 90-2017/5 Riksrevisjonens undersøkelse om medisinsk kodepraksis i spesialisthelsetjenesten
NSH konferanse - Medisinsk kontorfaglig helsepersonell 2009
 NSH konferanse - Medisinsk kontorfaglig helsepersonell 2009 Kristin Dahlen Roar Brenden Krav til datakvalitet Hva brukes pasientdataene til og hvordan kan de bli gode nok? Eksempel på god/ dårlig datakvalitet
NSH konferanse - Medisinsk kontorfaglig helsepersonell 2009 Kristin Dahlen Roar Brenden Krav til datakvalitet Hva brukes pasientdataene til og hvordan kan de bli gode nok? Eksempel på god/ dårlig datakvalitet
Utviklingsprosjekt: Pasientforløp for nysyke psykosepasienter over 18 år i St Olavs Hospital HF. Nasjonalt topplederprogram. Solveig Klæbo Reitan
 Utviklingsprosjekt: Pasientforløp for nysyke psykosepasienter over 18 år i St Olavs Hospital HF Nasjonalt topplederprogram Solveig Klæbo Reitan Trondheim, mars 2013 Bakgrunn og organisatorisk forankring
Utviklingsprosjekt: Pasientforløp for nysyke psykosepasienter over 18 år i St Olavs Hospital HF Nasjonalt topplederprogram Solveig Klæbo Reitan Trondheim, mars 2013 Bakgrunn og organisatorisk forankring
Koding av NCMP til NPR- melding
 Koding av NCMP til NPR- melding [Oppdatert 19.02.2016 av Richard Meløysund] I NPR- meldingen skal man rapportere «aktiviteter» i tillegg til «opphold/serier». Det innebærer for eksempel at man på hver
Koding av NCMP til NPR- melding [Oppdatert 19.02.2016 av Richard Meløysund] I NPR- meldingen skal man rapportere «aktiviteter» i tillegg til «opphold/serier». Det innebærer for eksempel at man på hver
Avregningsutvalget Rapport 2012 fokusområder 2013. Gardermoen 19. mars 2013 Bjørn Buan Utvalgsleder
 Avregningsutvalget Rapport 2012 fokusområder 2013 Gardermoen 19. mars 2013 Bjørn Buan Utvalgsleder Oversikt Kort om utvalget Eksempler Foreløpige arbeids- områder 2013 Hvem er vi 9 leger med ulik faglig
Avregningsutvalget Rapport 2012 fokusområder 2013 Gardermoen 19. mars 2013 Bjørn Buan Utvalgsleder Oversikt Kort om utvalget Eksempler Foreløpige arbeids- områder 2013 Hvem er vi 9 leger med ulik faglig
