Høring - utkast revidert versjon - Nasjonal spesifikasjon for KPP-modellering innen PHV og TSB
|
|
|
- Inger-Lise Petersen
- 5 år siden
- Visninger:
Transkript
1 v Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland HELSE MIDT-NORGE RHF Postboks STJØRDAL Deres ref.: Vår ref.: 18/ Saksbehandler: Ann Lisbeth Sandvik Dato: Høring - utkast revidert versjon - Nasjonal spesifikasjon for KPP-modellering innen PHV og TSB Helsedirektoratet fikk følgende oppdrag fra departementet for 2018: "Helsedirektoratet skal oppdatere nasjonal spesifikasjon for KPP-modellering for psykisk helsevern og TSB i henhold til de svakheter som ble avdekket i piloten. Arbeidet gjennomføres i samarbeid med helseforetakene." Pilotering av den nasjonale spesifikasjonen i et utvalg helseforetak i 2017 avdekket enkelte mangler og et behov for å foreta nærmere presiseringer for å sikre en standardisert tilnærming ved etablering av KPP-modeller innen psykisk helse og tverrfaglig spesialisert rusbehandling (PHV og TSB). Vedlagt følger utkast til en revidert versjon av den nasjonale spesifikasjonen. Revideringen tar utgangspunkt i erfaringene fra piloten, samt til andre innspill som har kommet til underveis fra HF som er i gang med sitt implementeringsarbeid. Helsedirektoratet ber om konkrete tilbakemeldinger på følgende endringer: Kapittel 5 Definisjon av de pasientrelaterte tjenestene er presisert og vi har etablert en kostnadsgruppe for forbruksmateriell etter samme logikk som for somatikken. Kapittel 6 Omtalen av felleskostnader forenklet Punktet om etablering av behandlerkostnad er oppdatert, slik at den samsvarer med tjenesteinnholdet gitt i forutsetninger for endret finansieringsmodell for den polikliniske aktiviteten innen psykisk helsevern og TSB 1 Omtalen av hvilke kostnader som skal inngå i de enkelte tjenestene er presisert, bla er det tatt inn en omtale av hvordan en skal håndtere kostnader til pasienter som ligger over årsskiftet 1 jf kap 6.1 i høringsnotat om omlegging av finansieringsordningen for poliklinisk aktivitet innen PHV og TSB fra , 16/7560 Helsedirektoratet Avdeling finansiering Ann Lisbeth Sandvik, tlf.: Postboks 220 Skøyen, 0213 OSLO Besøksadresse: Vitaminveien 4, Oslo Tlf.: Faks: Org.nr.: postmottak@helsedir.no
2 Kapittel 8 Som følge av innføring av ny personvernopplysningslov (GPDR) er omtalen knyttet til dataansvarlige sitt ansvar oppdatert og Helsedirektoratet ber alle merke seg følgende krav som nå er inntatt i spesifikasjonen om etablering av KPP-modeller: "Det er den dataansvarlige sitt ansvar å sikre at det foreligger et rettslig behandlingsgrunnlag som oppfyller vilkårene i personvernforordningen og personopplysningsloven." Helsedirektoratet vil som innen somatikken etablere en godkjenningsordning som er knyttet til de krav som er stilt i den nasjonale spesifikasjonen. Dette for å sikre at nasjonale krav blir fulgt opp og at direktoratet er kjent med styrker og svakheter i de ulike HF-enes KPP modeller. Frist for innspill til foreslåtte endringer settes til torsdag 15. november. Vennlig hilsen Fredrik A.S.R. Hanssen e.f. Avdelingsdirektør Ann Lisbeth Sandvik Seniorrådgiver Dokumentet er godkjent elektronisk - 2 -
3 Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB Begreper og metoder Rapport IS-XXX
4 Innhold Innhold 1 1. Innledning 3 2. Hva er kostnad per pasient 5 3. Hvordan kan KPP-data benyttes Anvendelse i helseforetak Anvendelser i regionale helseforetak Anvendelser av sentrale helsemyndigheter 8 4. Nasjonale prinsipper for KPP-modellering Metodisk tilnærming Innretning og standardisering Spesifikasjonen er fleksibel Spesifikasjonens omfang Fastsettelse av kostnadsgrunnlaget Avstemming av KPP-modellen Nærmere om kapitalkostnader Nærmere om KPP-data og kostnadsvektene til aktivitetsbasert finansiering Definisjon av pasientrelaterte tjenester Tjenester i KPP-modellen Pasientrelaterte tjenester i KPP-modell for PH og TSB Dokumentasjon av tjenestene Forbruksvarer i en KPP-modell Kostnadsberegning av tjenester og varer Konkretisering av fremgangsmåten Modell for aktivitetsbasert kostnadsberegning Felleskostnader Beregning av enhetskostnader Fordeling av behandlerkostnader Gruppering av regnskapsdata i tjenestegrupper og valg av kostnadsdrivere Kobling av data Etablering av KPP-modell - juridiske vurderinger 29 Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 1
5 8.1 Rettslig utgangspunkt Etablering av en KPP- modell oppfyller lovens krav Anvendelse av anonyme KPP-data 31 Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 2
6 1. Innledning Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 3
7 Helsedirektoratet ferdigstilte Nasjonal spesifikasjon for KPP-modellering innen Psykisk helsevern og tverrfaglig spesialisert rusbehandling i 2016 (IS-2490). Denne ble pilotert i et utvalg helseforetak i Piloteringen avdekket noen mangler og et behov for enkelte presiseringer. Spesifikasjonen er derfor revidert i samarbeid med sektoren for å sikre felles forståelse av begreper og muligheter for utvikling av en standardisert metode. Nasjonal spesifikasjon for KPP-modellering innen psykisk helsevern (PHV) og tverrfaglig spesialsiert rusbehandling (TSB) er bygd opp etter samme metodikk og prinsipper som den nasjonale spesifikasjonen for den somatiske aktiviteten. Spesifikasjonen har som metodisk utgangspunkt at samtlige kostnader påløpt i en gitt tidsperiode fordeles ut på de pasienter som har fått behandling i samme tidsperiode. Dette innebærer at KPP-modelleringen skal inkludere all pasientaktivitet, uavhengig av om aktiviteten er finansiert gjennom den aktivitetsbaserte finansieringsordningen Innsatsstyrt finansiering (ISF) eller ikke. Videre at kostnadsgrunnlaget etableres med utgangspunkt i regnskapsførte kostnader korrigert for kapitalkostnader og kostnader knyttet til forskning og utvikling (FOU). Kostnadene skal knyttes til de definerte tjenestene etter nærmere angitte krav til registrering og beregnet ressursforbruk. Spesifikasjonen skal danne grunnlaget for oppbygging av KPP-modeller i helseforetakene, og formålet med en slik standard er: Tilby en nasjonal mal for bygging av KPP-modeller Sikre lik praksis i beregningen av behandlingskostnader på tvers av helseforetak. Likhet er en forutsetning for at KPP-modeller i helseforetakene resulterer i nasjonalt sammenlignbare data Legge til rette for at aktivitetsbaserte finansieringsløsninger kan beregnes med grunnlag i KPP-data Helseforetakene er ulike i størrelse og organisering og kan ha ulike mål og ambisjoner med hensyn til detaljeringsnivå ved utforming av KPP-modellene. Modellene som bygges etter denne spesifikasjonen vil ha samme hovedstruktur. Inndelingen i behandlingen i tjenester og beregning av kostnader kan imidlertid utføres med ulikt detaljeringsnivå. På den måten vil helseforetakenes egne behov og formål ivaretas uten at sammenliknbarheten i dataene svekkes. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 4
8 2. Hva er kostnad per pasient Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 5
9 Kostnader per pasient (KPP) er en betegnelse på en metode for kobling av informasjon om den medisinske behandlingen en pasient har fått med informasjon om hva denne behandlingen har kostet, enten det er et døgnopphold, dagbehandling eller poliklinisk konsultasjon. Metoden legger til grunn at utredning og behandling av en pasient kan betraktes som en arbeidsprosess som består av en rekke delprosesser. Disse delprosessene klassifiseres i en KPP-modell som gjensidig utelukkende tjenester. Tjenestene skal ha et helsefaglig meningsfylt innhold og kunne kostnadsberegnes separat. Forbruket av tjenestene må kunne kobles entydig til pasienten. Videre forutsetter metoden når det er mulig, at faktisk forbruk av legemidler og forbruksmateriell kan knyttes til den enkelte pasient. Ved å summere kostnadene for samtlige tjenester pasienten mottar, inkludert vareforbruket, kan det beregnes en unik kostnad for hver pasient. En KPP-modell vil ikke bare gi bedre innsyn i pasientrelaterte kostnader, den gir også en systematisk og oversiktlig fremstilling av den helsefaglige aktiviteten i et pasientopphold. KPP-metodikken vil gi et datagrunnlag som setter helseforetak i bedre stand til å vurdere ressursforbruket opp mot behandlingskvalitet, praksisforskjeller, behandlingslinjer og pasientforløp. KPP-informasjon representerer kvalitets- og styringsdata som vil kunne anvendes på ulike nivå i helseforvaltningen, men denne type data anses i særlig grad å være relevant for helseforetak og regionale helseforetak. KPP-beregninger vil være en av flere informasjons-kilder som kan inngå i arbeidet med å forbedre kvaliteten i pasientbehandlingen, effektivisere driften og styring av helseforetakene. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 6
10 3. Hvordan kan KPP-data benyttes Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 7
11 3.1 Anvendelse i helseforetak En KPP-modell gir mulighet for å følge kostnaden per behandlet pasient innenfor et diagnoseområde eller en gruppe over tid. Med personentydige data om hvilken behandling pasienten har mottatt og hvilke ressurser denne behandlingen krever, sammen med klassifikasjon av pasienter i grupper, vil KPP-dataene både kunne avdekke avvikende opphold med høye kostnader og store variasjoner i kostnadene innen en diagnosegruppe. 3.2 Anvendelser i regionale helseforetak Med KPP-data får RHF-ene informasjon om hvilke helseforetak som har kostnader som overstiger nasjonale gjennomsnittskostnader og hvilke som ligger under, både for helseforetaket som helhet og fordelt på de ulike pasientgruppene. Kostnadsbildet i det enkelte helseforetak bør vurderes i lys av foretakets pasientsammensetning. Siden KPPregnskap også omfatter en systematisk fremstilling av tjenester som pasienten mottar, vil en slik beslutning ikke utelukkende basere seg på kostnadsinformasjon. 3.3 Anvendelser av sentrale helsemyndigheter Når KPP-regnskapet utarbeides etter en nasjonal KPP-spesifikasjon vil myndighetene kunne gjenbruke de KPP-dataene som utarbeides i helseforetakene. KPP-dataene kan utnyttes i forvaltningen av DRG-systemet og i utvikling av den innsatsstyrte finansieringen (ISF) når resultatene samles inn i en nasjonal KPP-database på episodenivå. Sekundærbruk av KPP-data vil effektivisere kostnadsvektberegningen KPP-beregninger vil innbefatte informasjon om aktuell medisinsk praksis og de ressurser den behandlingen krever, på pasientnivå. Slike kostnader er en viktig forutsetning for å kunne belyse kostnadshomogeniteten i ulike pasientgrupper. KPP-data kan dermed bli et viktig element i revidering og videreutvikling av finansieringssystemet, og legge til rette for et mer oppdatert system Generelt er det slik at nasjonalt sammenlignbare KPP-data vil representere et informasjonsgrunnlag som kan benyttes ved utforming av alle typer finansieringsordninger i spesialisthelsetjenesten. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 8
12 4. Nasjonale prinsipper for KPP-modellering Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 9
13 4.1 Metodisk tilnærming Etablering av en KPP-modell innen PHV og TSB må ta utgangspunkt i at samtlige kostnader som er regnskapsført en gitt tidsperiode, skal fordeles ut på de pasientene som har mottatt behandling i den samme perioden. En slik tilnærming innebærer at alle ressurser som er forbrukt, synliggjøres i beregningen av pasientkostnader. Den Nasjonale KPP-spesifikasjonen bygger på grunnprinsippene i Activity Based Costing eller ABC-kalkulasjon som det ofte omtales. Arbeidskraft er den viktigste innsatsfaktoren i helsetjenesten. Tid egner seg godt for måling av denne typen ressursforbruk og er samtidig et enkelt måleparameter. Rent konkret er det derfor lagt til grunn en tidsdrevet aktivitetsbasert kalkulasjonsmetode (TD-ABC «Time Driven Activity Based Costing). TD-ABC baserer seg overordnet sett på to fundamentale prinsipper Den legger til rette for å beregne ressursforbruket i en virksomhets sentrale arbeidsprosesser. Dette tilsvarer tjenestene i den Nasjonale KPP-spesifikasjon Beregningen tar utgangspunkt i den samlede ressurskapasitet som er gjort tilgjengelig for utførelse av virksomhetens arbeidsprosesser. Noe som er helt i samsvar med vårt metodiske krav om at KPP-beregningen skal inkludere alle påløpte kostnader. Time-Driven ABC er relevant for KPP-beregninger og en KPP-modell bygget på disse prinsipper kan: Bygges og implementeres relativt raskt Oppdateres for å reflektere endringer i tjenester eller kostnader Gjenbruke data fra PAS-systemer og andre fagsystemer Valideres gjennom avstemming mot driftsregnskapet Skaleres til å håndtere mange transaksjoner Inkludere eksplisitt ressurskapasitet og ressursutnyttelse Redusere modellens kompleksitet gjennom tidsdrevet kostnadsberegning 4.2 Innretning og standardisering Implementering av KPP-modeller skal ikke føre til nye registreringer i helseforetakene. Modellen etableres ved å bruke allerede registrerte opplysninger om pasientbehandlingen; tilstandskoder og prosedyrer, hvor behandlingen har funnet sted (ambulant eller i poliklinikk) og ulike administrative opplysninger om pasienten og behandlingen og kostnader ført i regnskapet. For å sikre sammenlignbare resultater etablerer den nasjonale KPP-spesifikasjonen nasjonale standarderer for tre forhold: Fastsette hvilke pasientspesifikke tjenester behandlingen skal inndeles i og hvordan disse tjenestene skal dokumenteres (identifiseres og registreres) Fastsette prinsippene for hvordan disse tjenestene kostnadsberegnes Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 10
14 Fastsette hvordan tjenester som ikke er pasientspesifikke håndteres i beregningen 4.3 Spesifikasjonen er fleksibel Utvikling og implementering av en KPP-modell må primært være drevet av helseforetakets behov. Det er det beste utgangspunktet for å sikre god datakvalitet og anvendelse av KPP-data. Et av formålene med en nasjonal standardisering er å sikre sammenlignbare KPP-data på tvers av helseforetakene, men spesifikasjonen er også utformet med det formål å legge til rette for etablering av KPP-modeller hos helseforetakene. Det er fullt mulig å utforme KPP-modeller med ulik detaljeringsgrad, samtidig som kravet til sammenlignbarhet overholdes. KPP-spesifikasjonen fastsetter en hovedstruktur, men hvor detaljert en KPP-modell skal innrettes må bestemmes av helseforetaket selv. Ulike organisering kan også være årsaker til litt ulik modelloppbygging. I slike tilfeller må tjenestekostnader aggregeres til det nasjonale nivået for at de skal være nasjonalt sammenlignbare. Fleksibiliteten i spesifikasjonen legger også til rette for at en KPP-modell kan raffineres over tid. For eksempel ved at det oppstår behov for å belyse enkelte av tjenestene på en mer detaljert måte. 4.4 Spesifikasjonens omfang Den nasjonale spesifikasjonen for KPP-modeller bygger på en generell metode. Denne metodikken kan anvendes for alle områder innenfor spesialisthelsetjenesten. Denne spesifikasjonen gjelder PHV og TSB. 4.5 Fastsettelse av kostnadsgrunnlaget Kostnadsgrunnlaget for KPP-beregningen skal tilrettelegges med bakgrunn i sykehusenes årsregnskaper. Regnskapet omfatter alle kostnader, også kostnader som ikke følger direkte av pasientbehandling. Generelt skal alle kostnader knyttet til annen virksomhet enn sykehusdrift ekskluderes, men dette vil kunne variere mellom HF-ene. For at kostnader skal kunne ekskluderes må de være identifiserbare i regnskapet (kapittel, kostnadssted, prosjektnummer, kontrakt og art). Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 11
15 Dette omfatter blant annet: forskning og utvikling barnehager parkeringsanlegg Slike kostnader bør merkes i kostnadsgrunnlaget inkludert andel av overveltet felleskostnad, slik at det kan være mulig å avstemme kostnadene mot innrapportering til SSB Avstemming av KPP-modellen Beregningene i KPP-modellen må avstemmes mot det ordinære driftsregnskapet slik at resultatene av beregningen faktisk reflekterer alle relevante påløpte kostnader fra det ordinære driftsregnskapet. KPP-modellen bør avstemmes på flere nivåer, både på toppnivå mot SSB- rapporteringen og på tjenestenivået. Ved å gjøre slike kontroller kan en se om alle kostnader er fordelt. Da kan en også oppdage om fordelte kostnader per pasient på tjenesten er høyere eller eventuelt lavere enn kostnaden som er regnskapsført på tjenesten. Dette er en forutsetning for KPP-data skal kunne sammenliknes på tvers av helseforetak. 4.7 Nærmere om kapitalkostnader I en KPP-modell skal i prinsippet alle kostnader som kan relateres til pasientbehandling inngå i kostnadsgrunnlaget og fordeles til den enkelte pasient. Det betyr at kapitalkostnader, herunder renter og avskrivningskostnader, skal identifiseres og inkluderes i beregningen på lik linje med andre driftsutgifter. I den nasjonale spesifikasjonen legges det opp til at alle kapitalkostnader inkluderes. Kapitalkostnadene skal beregnes uavhengig av om investeringene finansieres gjennom lån, egenkapital eller er en gave 2. Både regnskapsmessige avskrivninger og kostnader knyttet til leasing av driftsmidler skal være med i kostnadsgrunnlaget. Det vil ta høyde for ulik praksis med hensyn til å leie eller kjøpe medisinsk teknisk utstyr mellom sykehus. Det er hensiktsmessig å bygge et system slik at en kan filtrere ut ulike kapitalkostnader, som f.eks. bygg ved behov. 1 Jfr. avstemmingsskjema mellom kostnadsvektarbeidet og SSB rapporteringen på tjenester 2 Jfr. Regnskapshåndbok for regionale helseforetak v Pkt Vederlagsfrie overføringer Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 12
16 4.8 Nærmere om KPP-data og kostnadsvektene til aktivitetsbasert finansiering Ved rapportering av data til nasjonalt kostnadsvektarbeid, må helseforetakene gjennom en godkjenningsordning, utformet av Helsedirektoratet. En slik ordning skal sikre sammenlignbarhet og at dataene oppfyller kravene i KPP-spesifikasjonen. Godkjenningsordningen følger som et vedlegg til de årlige databestillingene til kostnadsvektsarbeidet. I beregning av kostnadsvektene til ISF inngår ikke kapitalkostnader. Det betyr at kapitalkostnader må kunne skilles ut ved rapportering til nasjonale myndigheter. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 13
17 5. Definisjon av pasientrelaterte tjenester Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 14
18 5.1 Tjenester i KPP-modellen Tjenestene i en KPP-modell benyttes for å strukturere den medisinske aktiviteten pasientbehandlingen har bestått av. De er i utgangspunktet teoretiske begrep som ikke nødvendigvis har et åpenbart og tydelig medisinsk innhold. Tjenestene defineres derfor nærmere i KPP-spesifikasjonen. Inndeling av tjenester skal ivareta flere hensyn. For det første skal tjenestene være forenlig med helsefaglig pasientrettet aktivitet. For det andre skal det er være mulig å identifisere ressursforbruket som knyttes til den enkelte tjeneste. Det fordrer en entydig definisjon. Generelt må en slik definisjon innehold tre elementer: Tjenestetype Tjenestevarighet Tjenestevolum (antall personell) Standardisert registrering (koder) benyttes for å identifisere tjenestetype. Tjenestevarighet og tjenestevolum bærer informasjon om tjenestens ressursforbruk, og kan inngå i fastsettelsen av en tjeneste. For en del tjenester vil tilstands- eller prosedyrekoder være til hjelp for å identifisere tjenesten, for andre er det i tillegg nødvendig å fastsette varighet. Selv om det skulle være slik at tjenestetype og tjenestevarighet er den samme for to forskjellige pasienter, kan i prinsippet personellinnsatsen være ulik selv om tjenesten er den samme. For å reflektere en slik variasjon må personell til stede være registrert tydelig for hver pasient. En alternativ og enklere tilnærming vil være å benytte den samme gjennomsnittlige personelltyngde for like tjenester. Da vil tjenestevarigheten være tilstrekkelig til å definere tjenesten. For enkelte tjenestetyper er ikke prosedyrer relevant. Da vil tjenestevarighet og eventuell personelltyngde være det som definerer tjenesten. Benyttes en gjennomsnittsbetraktning for personelltyngde vil varigheten alene kunne definere tjenesten. Mangfoldet av tjenester innen PHV og TSB er stort, og kan være organisert på ulike måter i de enkelte helseforetak. For å kunne sammenligne kostnader mellom pasienter og på tvers av institusjoner, har en valgt å operere med relativt få tjenester i KPP-sammenheng. Inndelingen skal likevel være detaljert nok til å identifisere vesentlige forskjeller i kostnader. Et avgjørende hensyn har vært at inndelingen i tjenester ikke skal medføre mange nye krav til registrering av medisinske eller andre data. Videre vil informasjon om hvilken avdeling eller poliklinikk pasienten har vært innlagt ved eller tilstede på være avgjørende for kostnadsberegningen, da det er dette som vil være utgangspunktet for ressursberegningen, uavhengig av pasientens alder og helseforetakets organisering av tjenesten. Spesifikasjonen definerer et sett av pasientrelaterte tjenester som skal inngå i Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 15
19 kostnadsberegningen. Basistjeneste er en samlekategori, som skal fange opp all aktivitet som ikke er definert gjennom de andre tjenestene. Nedenfor finner en nærmere definisjon av pasientrelaterte tjenester. 5.2 Pasientrelaterte tjenester i KPP-modell for PHV og TSB Basistjenester for inneliggende For innlagte pasienter defineres en basistjeneste. Basistjenesten består av tiden pasienten er innlagt på sengepost. Opphold i akuttpost og bruk av observasjonspost inngår også i denne tjenesten. Det bør benyttes pasientspesifikk registrering av varighet og bruk av personell hvis registreringer på det finnes Laboratorietjenester Omfatter alle prøver, analyser og undersøkelser innen laboratoriefagene medisinsk biokjemi, medisinsk mikrobiologi, medisinsk genetikk, immunologi og transfusjonsmedisin, patologi og farmakologi. Lokal registrering i pasientadministrative systemer benyttes for identifisering av tjenesten Poliklinikk Tjenesten poliklinikk er knyttet til helsehjelp som finner sted uten overnatting og vil i stor grad være knyttet til direkte møter med behandler(e) (konsultasjoner). Men tjenesten vil også inneholde behandleres indirekte kontakt med og om pasienten, som eksempelvis samarbeidsmøter, telefonkonsultasjoner og nettbasert behandling. Polikliniske tjenester gitt til inneliggende pasienter inngår også. Dersom pasienten har mottatt behandling som krever medikamenter se punkt 5.3 Forbruksvarer i en KPP-modell Ambulante tjenester Tjenesten ambulant er tjenester som ytes pasienten utenfor spesialisthelsetjenesten egne lokaler, herunder satelittavdelinger. Tjenesten kan da i stedet ytes i for eksempel pasientens hjem. Tjenesten registreres som en poliklinisk konsultasjon med tilleggsinformasjon om hvor tjenesten har funnet sted (sted for aktivitet). 5.3 Dokumentasjon av tjenestene Registreringen av medisinsk aktivitet som allerede foregår i sykehusene skal kunne gjenbrukes for KPP-formål. Det gjelder ikke bare diagnoser og prosedyrer, men også tidsregistreringer og personell til stede. NPR-meldingen er en nasjonal standard i spesialisthelsetjenesten som er førende for hvordan sykehusene i dag registrerer og rapporterer medisinsk aktivitet. Meldingen legger allerede til rette for omfattende rapportering av aktivitetsdata og vil kunne dekke vesentlige deler av behovet for data som et nasjonalt KPP-regnskap krever. I tabellen 5.1 er tjenestene i den nasjonale spesifikasjonen listet opp, sammen med Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 16
20 kravene til lokal dokumentasjon. Tabell 5.1: Tjenestebegrep i spesifikasjonen og krav til aktivitetsdokumentasjon. PunktTjenester Krav til Kodeverk Ressursparametere Basistjenester for inneliggende Tidspunkt inn, tidspunkt ut Laboratorier Tidspunkt prøv tatt, analysekode Poliklinikk Tidspunkt inn, tidspunkt ut ICD-10/NCMP Norsk laboratoriekodeverk ICD-10/NCMP Oppholdstid Kostnad per analyse Kontakttid, Antall behandlere Ambulante tjenester Sted for aktivitet NPR-melding Kontakttid, Antall behandlere, reisetid, antall reiser Helseforetak er ulike i størrelse og de kan være organisert på forskjellige måter. For å gjøre beregningen av tjenestekostnader enklere og mer oversiktlig, kan det være hensiktsmessig å benytte tjenestehierarkier. Hovedtjenesten i et slikt hierarki er tjenestene i KPP-spesifikasjonen. Under hver slik hovedtjeneste kan tjenesten deles inn i mer presise subtjenester. En subtjeneste kan igjen deles inn i nye undergrupper i samsvar med helseforetaket organisering. Formålet med en slik inndeling i subtjenester er å sikre et best mulig samsvar mellom aktivitetssteder og kostnadssteder. 5.4 Forbruksvarer i en KPP-modell Pasientbehandling er ikke bare bruk av personellressurser og medisinsk teknologi, men også forbruk av ulike varer. Hensikten med registrering av forbruksvarer for KPP-formål er å identifisere særlig kostbare innsatsfaktorer. Slik praksis gjør det mulig å tildele kostnadene til den rette pasienten eksempelvis ved bruk av prosedyrekoder. I en overgangsperiode kan en fordele kostnadene jevnt mellom pasientene, men da vil relevante kostnadsforskjeller ikke bli synlige. Forbruksvarene i modellen er inndelt i 2 ulike hovedgrupper. Forbruk av ulike innsatsfaktorer skal registreres lokalt i tilknytning til den relevante medisinske prosedyrene Legemidler Med legemidler menes i KPP-sammenheng medikamenter som er gitt til pasienten i forbindelse med døgn, dag eller poliklinisk behandling, herunder medikamenter gitt i sammenheng med LAR, når dette gis i forbindelse med en pasientkontakt i spesialisthelsetjensten. Når helseforetakene innfører datasystemer (kurve) som kan identifisere hvilke medikamenter den enkelte pasient får (type og dose), kan faktisk medikamentkostnad Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 17
21 knyttes til den enkelte pasient Andre forbruksvarer Andre forbruksvarer er opprettet som en samlekategori for alle andre forbruksvarer som benyttes i pasientebehandlingen (døgn, dag og poliklinikk). Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 18
22 6. Kostnadsberegning av tjenester og varer Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 19
23 6.1 Konkretisering av fremgangsmåten For å synliggjøre variasjon i ressursforbruket per pasient, brukes tidsdrevet aktivitetsbasert kostnadsberegning. Mens tradisjonelle regnskap har fokus på kostnadssteder og fordelingsgrunnlag, har aktivitetsbasert regnskapsføring fokusert på aktiviteter, kostnadsdrivere og kostnadsobjekter. Aktivitet - det arbeidet som utføres og som medfører kostnader, f. eks en tjeneste Kostnadsdriver- den faktor som har avgjørende betydning for kostnadsnivået for aktiviteten, f. eks tjenestens varighet eller antall personell involvert Kostnadsobjekt den enhet som tilknyttes et gitt ressursforbruk f. eks en pasient. Det er ønskelig å skille mellom direkte og indirekte kostnader. Direkte kostnader representerer kostnader som kan henføres til kostnadsobjektet (pasient) på en entydig måte. Indirekte kostnader håndteres i en prosess i to trinn. Først omgrupperes tradisjonelle regnskapsposter til hensiktsmessige aktivitetskostnadsgrupper, der også felleskostnader inngår. I trinn to fordeles disse kostnadene til de ulike kostnadsobjektene ved hjelp av kostnadsdriverne. 6.2 Modell for aktivitetsbasert kostnadsberegning Det ideelle for en aktivitetsbasert kostnadsberegning er at man har en entydig kobling mellom ressursforbruk og et kostnadsobjekt. I et sykehus som har et mangfoldig og sammensatt tjenestespekter, er det kun en liten andel av kostnadene som kan tilordnes direkte til den enkelte pasient. Der kostnaden ikke kan tilordnes direkte må større eller mindre deler av kostnadene først beregnes og deretter tilordnes den enkelte pasient indirekte. Innretningen av en slik modell kan gjøres mer eller mindre avansert. De valg som er foretatt har vært styrt av at modellen skal balansere ønsket om enkle beregninger med behovet for et informasjonsgrunnlag som kan nyttiggjøres både på helseforetaksnivå, RHF-nivå og av myndighetene. Det er redegjort for disse valgene nedenfor Direkte tilordnede kostnader Direkte kostnader i KPP-beregningen er innsatsfaktorer som kan tilordnes direkte til valgt kostnadsobjekt (den enkelte pasient), dvs. at beregning ikke er nødvendig. Eksempler på direkte henførbare kostnader er medikamentkostnader, jfr. kapittel 0. Bruk av direkte kostnader er den mest egnete tilnærmingen med tanke på faktisk forbruk og kostnader på pasientnivå, men dette forutsetter en entydig registrering av aktiviteten Indirekte kostnader Mens direkte kostnader kan tilordnes direkte til den enkelte pasient, krever bruk av indirekte kostnader at regnskapsdata først tilrettelegges og fordeles via fordelingsnøkler Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 20
24 til det laveste nivå hvor aktivitet og kostnad kan kobles sammen. Videre fordeles kostnaden på den enkelte pasient etter aktuelle variabler som eksempelvis oppholdsdøgn, per kontakt eller lignende. 6.3 Felleskostnader Helseforetakets brutto driftskostnader i et definert regnskapsår er utgangspunktet for kostnadsgrunnlaget. I SSB-rapporteringen, som også benyttes i SAMDATA, defineres kostnadsgrunnlaget. Det skal være de totale kostnader til aktuelle funksjoner basert på gjeldende funksjonskontoplan, samt den delen av helseforetakets tverrgående tjenester som eksempelvis sentrale stab/administrasjon som skal tillegges funksjonen felleskostnader. Felleskostnader er kostnader knyttet til funksjoner som utføres for mer enn en enhet. Felleskostnader vil oppstå på ulike nivåer i helseforetaket, avhengig av organisering. I en KPP-modell er det viktig å få med alle relevante felleskostnader fra alle nivåer. For å sikre at kostnadsgrunnlaget beregnes riktig, er det viktig at regnskapet avstemmes mot andre rapporteringer. Her skal avstemmingsskjemaet til kostnadsvektarbeidet benyttes. Bruttokostnadene til aktivitet i KPP- modellen skal være lik bruttokostnadene til tilsvarende aktivitet i innrapportering til SSB. Dette medfører at felleskostnader må fordeles likt både i KPP-modellen og ved innrapportering til SSB. Felleskostnadene skal fordeles etter den metodikk som de regionale helseforetakene i samarbeid har besluttes skal benyttes i nasjonale retningslinjer for fordeling av felleskostnader 3. Identifisering og fordeling av felleskostnader kan med fordel gjøres gjennom flere trinn, der en i trinn 1 fordeler kostnader knyttet til sentral stab/administrasjon til de ulike funksjonsområdene. I trinn 2 fordeles fellekostnadene mellom døgn, dag og poliklinikk aktiviteten, samt øvrig aktivitet. Det er viktig at øvrig aktivitet også får tildelt sin andel av felleskostnadene selv om kostnadene for denne aktiviteten i mange tilfeller senere ekskluderes. I kostnadsgrunnlaget for KPP-beregninger skal kun kostnader til pasientbehandlingen inngå. Fordeling i videre trinn er avhengig av både organisering av regnskapene og kompleksiteten i KPP-modellen, men det avgjørende er å få fordelt felleskostnadene til den enkelte tjeneste. Når det gjelder felleskostnader til kostnadselementer som skal ekskluderes, f. eks kostnader til forskning, vil det være behov for å fordele felleskostnader til kostnadselementer som skal ekskluderes på lik med annen fordeling av felleskostnader. 3 Rapport Fordeling av Felleskostnader (KPP), Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 21
25 6.4 Beregning av enhetskostnader Beregningen foregår etter følgende prinsipp: Enhetskostnaden for de ulike tjenestene og valgte kostnadsgrupper beregnes etter følgende enkle prinsippmodell. Enhetskostnaden = kostnad/mengde Kostnad er de totale kostnadene i en kostnadsgruppe (tjeneste), mens mengde både kan være tid der en korrigerer for personellressurser eller antall enheter med hensyn til varekostnader. For tjenestene vil enhetskostnadene også omfatte felleskostnadene, som gjerne også kan være en egen kostnadsgruppe. (Gjør det mulig å spore felleskostnaden.) Ved å multiplisere enhetskostnaden med pasientens faktiske forbruk av tjenesten finner en kostnadene for de ulike tjenestene pasienten mottar. 6.5 Fordeling av behandlerkostnader Behandlerlønn utgjør en vesentlig andel av den totale kostnaden innen PH og TSB. For å knytte riktig behandlerkostnad til riktig pasient er det nødvendig å sikre korrekt fordeling av behandlerlønn mellom de ulike pasientaktivitetene som utføres (sengepost, poliklinikk mv). Dette fordi behandlerlønn ikke nødvendigvis er regnskapsført der behandler har utført sitt virke og fordi de ulike behandlergruppene utfører ulik type pasientbehandling. Utgangspunktet er å finne tilgjengelig behandlertid og hvordan denne tiden fordeles (andelsmessig) mellom tjenestene døgn, dag, poliklinikk og eksterne veiledningsaktiviteter, jf kap 6.1 i høringsnotat om omlegging av finansieringsordningen for poliklinisk aktivitet innen PHV og TSB fra , 16/7560. " Veiledning av andre aktører, herunder i kommunens helse- og omsorgstjeneste, er en viktig oppgave, ikke minst innen BUP. Hovedregelen er at veiledningsaktivitet som finner sted for at den kommunale helse- og omsorgstjenesten skal kunne løse sine oppgaver etter lov og forskrift ikke er omfattet av ISF. Det legges til grunn at veiledningsaktiviteter som primært dreier seg om å gjøre kommunale tjenesteytere i stand til å løse sine oppgaver, ikke skal danne grunnlag for ISF. Dette gjelder uavhengig av om veiledningen finner sted nominativt eller anonymt." Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 22
26 Behandlers tidsbruk knyttet til aktiviteter som skriving av sakkyndigrapporter i barnevernssaker, møter i ulike nemnder, rettsaker etc er også å betrakte som aktiviteter av ekstern karakter og vil inngå i samlet tidsbruk som skal korrigeres ut ved etablering av kostnadsgrunnlaget. Videre må det etableres en modell for hvordan denne tiden fordeler seg på de ulike pasientrelaterte aktivitetene. Dette kan gjøres gjennom ulike metoder og ved bruk av ulike informasjonskilder; arbeidsplaner, lønnsrapporter eller aktivitetsoversikter. For poliklinske konsultasjoner legges det til et tidsanslag på 30 min som kompenserer for forberedelse og etterarbeid. Tid til forskning og utvikling og tid til eksterne veiledningsoppgaver skal korrigeres ut. Kostnadsgrunnlag til fordeling er totalt utbetalt behandlerlønn (sum konto 5 for behandlere) + kostnader knuttet til innleie fra byrå (konto 468), fratrukket kostnader knyttet til tid brukt til forskning og utvikling + kostnader knyttet til eksterne veiledningsoppgaver. 6.6 Gruppering av regnskapsdata i tjenestegrupper og valg av kostnadsdrivere Inndelingen i kostnadsgrupper skal reflekterer de tjenestene som er definert i KPPmodellen, jf kapittel 5. Innen hver tjenestekostnadsgruppe kan kostnadene inndeles i ulike aktivitets undergrupper i samsvar med helseforetakets organisering og inndelingen av regnskapsansvar Basistjenester for inneliggende Kostnadsobjektet er den enkelte pasienten. Kostnadsdriver er tid på henholdsvis dagavdeling eller sengepost. Denne tjenestegruppen skal inneholde alle påløpte driftskostnader som ikke er inkludert i de andre tjenestegruppene under. Andel av felleskostnader skal inkluderes. Kostnader knyttet til polikliniske konsultasjoner, dvs behandlertid og behandlerkostnad, som skjer på langtidsavdelinger, skal anslås og legges til tjenesten poliklinikk. Enkelte innlagte pasienter får ECT-behandling. ECT-behandlingen gis ofte innen den somatiske helsetjensten og registreres med egen prosedyrekode der behandlingen har blitt utført, samtidig som pasienten er innlagt i psyksk helsevern. Å få beregnet og koblet kostnadene knyttet til ECT-behandling til korrekt pasient kan være utfordrende, da HFene gjennom sine finansieringsmodeller har lagt til rette for at slik tverrfaglig behandling skal kunne skje. Det betyr at kostnadene ikke nødvendigvis er kostnadsført ut til den enkelte avdeling/koststed, ei heller at prosedyrekoden for gjennomført ECT-behandling er registret i pasientjournalen. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 23
27 Dokumentasjonen på gjennomførte behandlinger vil være dokumentert i pasientens journal. Kostnaden blir i slike tilfeller å regne som en felleskostnad som fordeles til alle pasienter ved avdelingen(e). En er avhengig av en mer presis registrering på pasientnivå for å bedre kostnadsberegningen her. Kostnader knyttet til ikke møtt, brukerstyre senger/tomme senger, herunder permisjoner skal inkluderes i kostnadsgrunnlaget. Kostnadsgrunnlaget gjenspeiler da faktiske personellmessige kostnadene som er prioritert/avsatt til tjenesten og tildeles de alle pasienter etter antall konsultasjoner i poliklinikken og via døgnskostnaden/liggetiden for de innlagte pasientene. Dersom pleietyngdemålinger er satt i system vil en ha mulighet for å fange opp variasjoner i pleietyngde på pasientnivå og fordeling av pleieressursen vil på en bedre måte fange opp disse variasjonene. I mangel av slike systemer blir pleieressursen å anse som en døgnkostnad og kostnaden per pasient vil være avhengig av liggetiden samt bemanningsfaktoren pr enhet. Kostnader knyttet til pasienter som ligger over årsskiftet utfordrer KPP-modellen. KPPdataene etableres på årsdata og tilordnes pasienter med avsluttede opphold. Pasienter som ligger over årsskiftet har ikke avsluttede opphold. Dette er knyttet til pasienter i langtidsavdelinger, og i hovedsak dreier dette seg om en kombinasjon av kostnader knyttet til pleie/sengepostkostnader og behandlerkostnader. Disse pasientene skal ha sin andel av kostnadene, representert gjennom liggedøgnskostnadene. Problemstillingen er tilsvarende for pasienter som er overliggere fra tidligere år. Modellen bør utformes for å imøtekommet HF-enes egne behov for styringsinformasjon. For rapportering til ISF skal kostnadsgrunnlaget etableres eksklusive både disse pasientene og tilhørende kostnader. Ved etablering av kostnadsgrunnlaget for ISF vil Helsedirektoratet korrigere ut kostnader og liggedøgn som kommer inn under finansieringsordningen for utskrivningsklare pasienter. Dette vil gjøres med basis i registrerte og rapporterte opplysninger til NPR Laboratorier Kostnadsobjektet er pasienten og kostnadsdriver er antall undersøkelser. Kalkulerte standardkost pr undersøkelse/analyse kan benyttes. Kostnadsgruppen skal inkludere alle driftskostnader pr fagområde inkludert andel felleskostnader Poliklinikk Kostnadsobjektet er pasienten og konsultasjonstiden er kostnadsdriver. Kostnadsgrunnlaget er totale kostnader til poliklinikk, herunder kostnader til poliklinikk på døgnavdelinger. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 24
28 Felleskostnader skal inkluderes. Kostnadsgrunnlaget skal korrigeres for kostnader til veiledning av eksterne, jf omtale under punkt 6.5. Behandlerkostnadene tilordnes polikliniske tjenester i samsvar med fastsatt tidsbruk i poliklinikken. I poliklinikk inngår også behandlers tidsbruk til indirekte kontakt med og om pasienten. Videre vil tidsbruk knyttet til pasienter med behov for observasjon i etterkant av medikamentell behandling inngå. Kostnadsgrunnlaget kan etableres ved å anslå observasjonsressursen og komme i tillegg til konsultasjonskostnaden. Koblingen til pasient bør skje via aktuell legemiddelkode (ATC) og prosedyrekode for forordning. En poliklinikk vil bli belastet både for medikamenter som utleveres i poliklinikken og som utleveres i andre ordninger. Spesielt her er kostnader knyttet til LAR-medikamenter. Kostnader til LAR-medikamenter skal ekskluderes fra kostnadsgrunnlaget, da det ikke er en felles praksis mellom HF-ene her. Medikamentutlevering kan finne sted i poliklinikken, i en kommunal ordning, i fengsel, hos andre tjenesteleverandører (f.eks ettervernsenter), på apotek og hos fastlege. Registrering av antall pasienter som er under LAR-ordningen registreres og rapporteres til NPR Ambulant virksomhet Kostnadsobjektet er pasienten og kostnadsdriver er tiden som medgår i reisen til og fra den ambulante kontakten. Kostnadsgruppen skal inkludere alle driftskostnader som påløper for å utøve ambulant aktivitet, herunder behandlerlønn. Kostnader knyttet til tidsbruken for den ambulante kontakten vil på ingen måte gjenspeile faktisk kostnaden. Kostnader til behandler(e) tidsbruk til reisetid, samt kostnader til bruk av bil/transport vil måtte komme i tillegg. Det å finne kostnaden for ambulant virksomhet er utfordrende med dagens registreringer. Det optimale hadde vært at det ble skrevet «reiseregning» for den enkelte kontakt, men med dagens registreringer er det tilstrekkelig at kostnadene fordeles på antall ambulante kontakter Forbruksvarer her legemidler Kostnadsobjektet er pasienten og kostnadsdriver er medikament gitt til pasient, jf punkt Kostnadene skal inkludere alle medikamentkostnader gitt til pasient knyttet til en pasientkontakt. Hvis registrering av medikamentforbruk ikke finnes på pasientnivå, kan gjennomsnittlige medikamentkostnader pr pasientkontakt for enheten benyttes. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 25
29 7. Kobling av data Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 26
30 En KPP-modell forutsetter en teknisk løsning for eksport, bearbeiding og kobling av grunnlagsdata fra det pasientadministrative systemet, fra forskjellige fagsystem og det ordinære driftsregnskapet. Grunnlagsdataene kan inndeles i to hovedkategorier: Fra det pasientadministrative systemet: Pasientdata knyttet til de enkelte behandlingsepisodene, herunder inn- og utskrivningsdata, samt alder, kjønn, diagnose, prosedyrer, avdeling, kommune mv. Denne type data benyttes som underlag for å lage utvalg og rapporter Informasjon om liggetider, konsultasjonstider og eventuelle pleietyngderegistreringer. Disse dataene benyttes til å beregne enhetskostnader for tjenestene Fra lokale fagsystemer: Bruk av tvang Medisinering Evt. andre systemer Disse dataene benyttes til å beregne enhetskostnader for tjenestene. Grunnlagsdataene fra de ulike fagsystemene vil gi informasjon om pasientbehandlingen via registrerte prosedyrekoder, tidsbruk, hvilket personell som har vært tilstede og om medisinsk forbruksmateriell har vært benyttet. Kvaliteten og omfanget på registreringen vil variere mellom institusjoner. Hovedgrepet bør være å benytte de grunnlagsdata man har. I hovedsak er det tre koblinger av data som må gjøres i KPP-beregningen: Kobling av regnskapstall i økonomisystemet og aktivitet i det pasientadministrative systemet, for bl.a. å kunne fordele kostnader. Dette forutsetter en god konsistens mellom enhetene som benyttes i økonomisystemet og i det pasientadministrative systemet. Kobling av tjenestedata fra de enkelte fagsystemer til den enkelte pasient og opphold. Dette forutsetter en gjennomgående unik identifikator for den enkelte pasient og det enkelte opphold. I mangel av dette kan for eksempel personnummer og dato anvendes. Kobling av enhetskostnader per tjeneste til den enkelte pasient. Forutsetter at det er samsvar mellom hvordan aktiviteten (ressursbruken) er definert i fagsystemet og strukturen i regnskapet. Med dette menes at kostnadene er korrekt fordelt til samme enheter hvor tjenestene finner sted. Erfaringer fra helseforetak som har etablert KPP-modell viser at tilgangen til grunnlagsdata fra de ulike fagsystemene kan være vanskelig, og til dels mangelfull. Dette må Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 27
31 håndteres gjennom praktiske lokale løsninger. Erfaringer viser at følgende er viktig: Fjerne usikkerhet hos eierne av systemene med tanke på hvordan denne informasjonen skal forvaltes og anvendes Etablerer klare rutiner for eksport av grunnlagsdata fra de aktuelle fagsystem Identifisere mangler ved IT-løsninger/IT-plattform som vanskeliggjør uthenting og kobling av data fra fagsystemer med det pasientadministrative systemet Fastlagte prinsipper for standardisering vil legge forholdene til rette for kobling av data. En god samhandling mellom de ulike fagmiljøene er nødvendig for å sikre god kvalitet på grunnlagsdata. I forbindelse med oppdatering av KPP-datalagret er det viktig at det gjennomføres kontroller for bl.a. å identifisere om det er mangler i aktivitetsdata, om det finnes dubletter av opphold osv. For institusjoner som mangler en gjennomgående unik identifikator i sine fagsystemer er det svært viktig at koblingen og oppdatering av data kvalitetssikres. Ideelt sett bør det gjennomføres en avstemming av aktiviteten før og etter innlesing når databasen oppdateres, samtidig som det bør tilrettelegges for at aktiviteter med manglende treff vil kunne kobles manuelt. Hvor ofte man legger opp til oppdatering av databasen avhenger av hva man ønsker å anvende disse dataene til, og organisasjonens evner og ressurser til det å utføre dette arbeidet. Dette vil variere fra institusjon til institusjon. Som grunnlag for en nasjonal KPP-database er det tilstrekkelig med en årlig kvalitetssikret oppdatering. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 28
32 8. Etablering av KPP-modell - juridiske vurderinger Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 29
33 En KPP-modell forutsetter bruk av taushetsbelagte helseopplysninger. Helsedirektoratet har foretatt en juridisk vurdering av slik bruk og vår konklusjon er at etablering av en KPPmodell i et helseforetak og bruk av KPP-data, vil være i samsvar med de lover og forskrifter som regulerer behandling av helseopplysninger. Direktoratets vurderinger er også forelagt Datatilsynet, som slutter seg til vår konklusjon. Det er redegjort nærmere for direktoratets vurderinger under. 8.1 Rettslig utgangspunkt Helseopplysninger er opplysninger som er taushetsbelagt i medhold av helsepersonelloven 21. Taushetsplikten gjelder også i forhold til annet helsepersonell og andre institusjoner som ikke er kjent med opplysningene fra før. For at det skal kunne gis tilgang til eller utleveres opplysninger må det foreligge et unntak fra helsepersonells taushetsplikt. Helsepersonelloven 26 gir hjemmel for behandling av taushetsbelagte opplysninger innenfor en virksomhet når formålet er internkontroll eller kvalitetssikring av tjenesten. Formålet med bestemmelsen er å tilrettelegge for nødvendige pasientsystemer slik at tjenesten kan planlegges og gjennomføres på en rasjonell og kvalitativt forsvarlig måte (jf. Ot. prp. nr. 13 ( ) s 230). Helsepersonelloven 26 gir med dette åpning for å opprette interne kvalitetsregistre i ett helseforetak, basert på systematisering av den informasjon som foreligger i en pasientjournal. Dette innebærer at et kvalitetsregister i prinsippet kan defineres som et behandlingsrettet helseregister, og derfor bare være meldepliktig (ikke konsesjonspliktig). Forutsetningen er at registrering, rapportering og tilbakemelding bare benyttes internt i ett helseforetak, og at personidentifiserbare opplysninger ikke kobles til data fra andre virksomheter. Data i et slikt register må defineres som nødvendige for å sikre kvalitet på utredning, diagnostikk og behandling. Opplysningene skal imidlertid så langt som mulig gis uten individualiserende kjennetegn. Pasientene har mulighet til å motsette seg utlevering av personidentifiserbare opplysninger. Dette forutsetter likevel en viss grad av aktivitet fra pasientens side, og det er ikke påkrevet å spørre pasientene med mindre det er grunn til å tro at de ville ha innvendinger hvis de ble spurt (Ot. prp. nr. 13 ( ) s 230). I den grad slik kvalitetssikring skjer ved flere virksomheter, kan ikke opplysninger fra forskjellige virksomheter settes sammen i personidentifiserbar form med hjemmel i helsepersonelloven 26. Slik sammenligning må i så fall fremstilles anonymt som statistikk. Dersom journalopplysningene skal brukes til formål som ikke omfattes av helsepersonelloven 26, kreves annet hjemmelsgrunnlag for tilgang til opplysningene. Det er helt på rene at ikke alle formål med KKP-beregninger kan anses som kvalitetssikring av tjenesten og omfattes av 26. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 30
34 Eksempler på dette kan være styrings- og finansieringsformål mv. Etter Helsedirektoratets oppfatning vil da kun pasientenes samtykke gi hjemmel for bruk av personentydige pasientopplysninger. Dersom opplysningene kan fremstilles anonymt vil de imidlertid kunne utleveres uten hinder av taushetsplikten, jf. helsepersonelloven 23 nr. 3. I anonym form vil ikke opplysningene være å anse som helseopplysninger som er underlagt reglene i helsepersonelloven og helseregisterloven. Anonyme opplysninger defineres i helseregisterloven 2 nr. 3 som opplysninger der navn, fødselsnummer og andre personentydige kjennetegn er fjernet, slik at opplysningene ikke lenger kan knyttes til en enkeltperson. Dersom opplysningene kan knyttes til ett av to individer, er dette i prinsippet en anonym opplysning. For å være på den sikre siden, bruker en i praksis å sette en grense på fire eller fem, dvs. dersom opplysningene kan knyttes til en av fire eller fem individer, føler en seg trygg på at opplysningene er anonymisert. Det er den dataansvarlige sitt ansvar å sikre at det foreligger et rettslig behandlingsgrunnlag som oppfyller vilkårene i personvernforordningen og personopplysningsloven. 8.2 Etablering av en KPP- modell oppfyller lovens krav For å kunne koble kostnader til den behandlingen pasienten har mottatt ved et sykehusopphold må helseopplysningene være personidentifiserbare. Flere forhold tilsier at denne sammenstillingen av data vil kunne utnyttes for kvalitetsformål og slik sett være i samsvar med de lover og regler som gjelder: KPP-data gjør det mulig å identifisere høyt ressursforbruk KPP-data kan utnyttes i arbeidet med å optimalisere behandlingsforløp KPP-data kan belyse/forklare avvik når det er forskjell mellom helsefaglige mål og resultater Det er Helsedirektoratets oppfatning at formålet med etablering av KPP-regnskap og bruk av personidentifiserbar KPP-informasjon er å anse som behandling av helseopplysningene til internkontroll eller kvalitetssikring av tjenesten i medisinsk forstand, og således kan gjøres i medhold av helsepersonelloven Anvendelse av anonyme KPP-data Anonym KPP-informasjon vil i motsetning til personidentifiserbar informasjon kunne benyttes til mange formål. For alle andre formål enn oppfølging og bedring av behandlingskvaliteten, er ikke personidentifiserbare data nødvendig. Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB 31
Revidert versjon Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB
 Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB Begreper og metoder Rapport IS-2756 Innhold Innhold 1 1. Innledning 3 2. Hva er kostnad per pasient 5 3. Hvordan kan KPP-data benyttes
Nasjonal spesifikasjon for KPP-modellering psykisk helsevern og TSB Begreper og metoder Rapport IS-2756 Innhold Innhold 1 1. Innledning 3 2. Hva er kostnad per pasient 5 3. Hvordan kan KPP-data benyttes
Om nasjonal KPP-modell - kan sykehusene allerede nå ta i bruk modellen?
 Om nasjonal KPP-modell - kan sykehusene allerede nå ta i bruk modellen? DRG-konferansen 9. mars 2010 18.03.2010 DRG-konferanse 2010 1 Hva er KPP? 18.03.2010 DRG-konferanse 2010 2 Kostnader per pasient
Om nasjonal KPP-modell - kan sykehusene allerede nå ta i bruk modellen? DRG-konferansen 9. mars 2010 18.03.2010 DRG-konferanse 2010 1 Hva er KPP? 18.03.2010 DRG-konferanse 2010 2 Kostnader per pasient
Status KPP arbeid. Gardermoen 9. mars 2011
 Status KPP arbeid Gardermoen 9. mars 2011 Hva er KPP? Kostnader per pasient (KPP) er en systematisk oppstilling av den behandlingen en pasient mottar under et sykehusopphold og hva denne behandlingen koster.
Status KPP arbeid Gardermoen 9. mars 2011 Hva er KPP? Kostnader per pasient (KPP) er en systematisk oppstilling av den behandlingen en pasient mottar under et sykehusopphold og hva denne behandlingen koster.
Nasjonal spesifikasjon for KPP-modellering 2012
 IS-2033 Nasjonal spesifikasjon for KPP-modellering 2012 Begreper og metoder Heftets tittel: Nasjonal spesifikasjon for KPP-modellering 2012 Utgitt: November 2012 Bestillingsnummer: IS-2033 ISBN-nr. 978-82-8081-273-5
IS-2033 Nasjonal spesifikasjon for KPP-modellering 2012 Begreper og metoder Heftets tittel: Nasjonal spesifikasjon for KPP-modellering 2012 Utgitt: November 2012 Bestillingsnummer: IS-2033 ISBN-nr. 978-82-8081-273-5
Oppfølging av kontroll med lokale kvalitetsregistre - Vurdering av helsepersonelloven 26
 Datatilsynet Postboks 8177 Dep 0034 OSLO Deres ref.: Vår ref.: 12/5062-3 Saksbehandler: Elisabeth Sagedal Dato: 18.12.2012 Oppfølging av kontroll med lokale kvalitetsregistre - Vurdering av helsepersonelloven
Datatilsynet Postboks 8177 Dep 0034 OSLO Deres ref.: Vår ref.: 12/5062-3 Saksbehandler: Elisabeth Sagedal Dato: 18.12.2012 Oppfølging av kontroll med lokale kvalitetsregistre - Vurdering av helsepersonelloven
Kostnadsvektarbeid basert på KPP
 Kostnadsvektarbeid basert på KPP Jostein Bandlien Seniorrådgiver 18.03.2013 Kostnadsvektarbeid basert på KPP 1 Kostnadsvektarbeidet 2013 Kostandsvektarbeidet (KV) Kostnad per pasient (KPP) Bruk av KPP-data
Kostnadsvektarbeid basert på KPP Jostein Bandlien Seniorrådgiver 18.03.2013 Kostnadsvektarbeid basert på KPP 1 Kostnadsvektarbeidet 2013 Kostandsvektarbeidet (KV) Kostnad per pasient (KPP) Bruk av KPP-data
Utvikling av aktivitetsbaserte finansieringsordninger for psykisk helsevern og spesialisert rusbehandling - muligheter på kort og lengre sikt
 Utvikling av aktivitetsbaserte finansieringsordninger for psykisk helsevern og spesialisert rusbehandling - muligheter på kort og lengre sikt Seniorrådgiver Lars Rønningen 04.12.2012 Tema for presentasjonen
Utvikling av aktivitetsbaserte finansieringsordninger for psykisk helsevern og spesialisert rusbehandling - muligheter på kort og lengre sikt Seniorrådgiver Lars Rønningen 04.12.2012 Tema for presentasjonen
Høringssvar - Forslag til ny pasientjournallov og ny helseregisterlov
 Vår dato Vår referanse 15.10.2013 13/00959-2 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 Oslo Deres dato: Deres referanse 13/2992 Saksbehandler: Caroline Ringstad Schultz Høringssvar - Forslag
Vår dato Vår referanse 15.10.2013 13/00959-2 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 Oslo Deres dato: Deres referanse 13/2992 Saksbehandler: Caroline Ringstad Schultz Høringssvar - Forslag
Lovfortolkning - Helsepersonelloven 29c - Opplysninger til bruk i læringsarbeid og kvalitetssikring
 v4-29.07.2015 Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland 30939570 UNIVERSITETSSYKEHUSET NORD-NORGE HF Postboks 100 9038 TROMSØ Deres ref.: Vår ref.: 19/722-2 Saksbehandler:
v4-29.07.2015 Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland 30939570 UNIVERSITETSSYKEHUSET NORD-NORGE HF Postboks 100 9038 TROMSØ Deres ref.: Vår ref.: 19/722-2 Saksbehandler:
KPP - Nasjonal målsetting
 KPP - Nasjonal målsetting Konferanse Soria Moria 29. og 30. mars 2006 Kjell Solstad Seniorrådgiver SINTEF PaFi 1 KPP Hva er det? Kostnad Per Pasient er en betegnelse på en metode for beregning av (spesialist)helsetjenestens
KPP - Nasjonal målsetting Konferanse Soria Moria 29. og 30. mars 2006 Kjell Solstad Seniorrådgiver SINTEF PaFi 1 KPP Hva er det? Kostnad Per Pasient er en betegnelse på en metode for beregning av (spesialist)helsetjenestens
Rettslig regulering av helseregistre
 Rettslig regulering av helseregistre HEL-8020 Analyse av registerdata i forskning 27. april 2016 Juridisk rådgiver Heidi Talsethagen SKDE Senter for klinisk dokumentasjon og evaluering/ FIKS Felles innføring
Rettslig regulering av helseregistre HEL-8020 Analyse av registerdata i forskning 27. april 2016 Juridisk rådgiver Heidi Talsethagen SKDE Senter for klinisk dokumentasjon og evaluering/ FIKS Felles innføring
ISF 2018 Presiseringer og avklaringer
 Versjon 20.07.2018 ISF 2018 Presiseringer og avklaringer 1 Om dokumentet 2 5 FELLESBESTEMMELSER OM KODING, REGISTRERING OG RAPPORTERING 3 5.1 Ambulante konsultasjoner (20.7.2018) 3 5.2 Videokonsultasjoner
Versjon 20.07.2018 ISF 2018 Presiseringer og avklaringer 1 Om dokumentet 2 5 FELLESBESTEMMELSER OM KODING, REGISTRERING OG RAPPORTERING 3 5.1 Ambulante konsultasjoner (20.7.2018) 3 5.2 Videokonsultasjoner
ISF 2018 Presiseringer og avklaringer
 Versjon 20.07.2018 ISF 2018 Presiseringer og avklaringer 1 Om dokumentet 2 5 FELLESBESTEMMELSER OM KODING, REGISTRERING OG RAPPORTERING 3 5.1 Ambulante konsultasjoner (20.7.2018) 3 5.2 Videokonsultasjoner
Versjon 20.07.2018 ISF 2018 Presiseringer og avklaringer 1 Om dokumentet 2 5 FELLESBESTEMMELSER OM KODING, REGISTRERING OG RAPPORTERING 3 5.1 Ambulante konsultasjoner (20.7.2018) 3 5.2 Videokonsultasjoner
Datagrunnlag og definisjoner kostnader og finansiering. Somatisk sektor
 Vedlegg SV3 Datagrunnlag og definisjoner kostnader og finansiering. Somatisk sektor Datagrunnlag Regnskapsdata for institusjoner og helseforetak (HF) som er underlagt regionale helseforetak (RHF), samt
Vedlegg SV3 Datagrunnlag og definisjoner kostnader og finansiering. Somatisk sektor Datagrunnlag Regnskapsdata for institusjoner og helseforetak (HF) som er underlagt regionale helseforetak (RHF), samt
1. februar Foreløpig veileder. Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008
 1. februar 2008 Foreløpig veileder Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008 1. Innledning...2 2. Grupperettet pasientopplæring...2 2.1 Type
1. februar 2008 Foreløpig veileder Om poliklinisk rehabilitering og dagrehabilitering i ordningen med Innsatsstyrt finansiering (ISF) 2008 1. Innledning...2 2. Grupperettet pasientopplæring...2 2.1 Type
Hvilke kostnader benyttes i SAMDATAs beregninger?
 Hvilke kostnader benyttes i SAMDATAs beregninger? Heidi Torvik SINTEF 1 Tema/plan 1. Om SAMDATA 2. Hvordan beregne totale driftskostnader i SAMDATA? Herunder fordeling av felleskostnader 3. Driftskostnader
Hvilke kostnader benyttes i SAMDATAs beregninger? Heidi Torvik SINTEF 1 Tema/plan 1. Om SAMDATA 2. Hvordan beregne totale driftskostnader i SAMDATA? Herunder fordeling av felleskostnader 3. Driftskostnader
Nirvaco og modul for KVA - Kostnadsvektsarbeidet. Olavsgaardseminaret 2008 18. januar 2008
 Nirvaco og modul for KVA - Kostnadsvektsarbeidet Olavsgaardseminaret 2008 18. januar 2008 Oppfølging av kostnader på tvers av avdelinger i et helseforetak / sykehus Oppfølging av den enkelte avdeling /
Nirvaco og modul for KVA - Kostnadsvektsarbeidet Olavsgaardseminaret 2008 18. januar 2008 Oppfølging av kostnader på tvers av avdelinger i et helseforetak / sykehus Oppfølging av den enkelte avdeling /
Oslo universitetssykehus HF
 Oslo universitetssykehus HF Styresak - Sakframstilling Dato dok: 14. februar 2010 Dato møte: 17. februar 2010 Saksbehandler: Viseadministrerende direktør økonomi og finans Vedlegg: 1. Hovedtall aktivitet,
Oslo universitetssykehus HF Styresak - Sakframstilling Dato dok: 14. februar 2010 Dato møte: 17. februar 2010 Saksbehandler: Viseadministrerende direktør økonomi og finans Vedlegg: 1. Hovedtall aktivitet,
Poliklinikk Fredrik A.S.R. Hanssen Seniorrådgiver
 Poliklinikk 2008 Fredrik A.S.R. Hanssen Seniorrådgiver Agenda 1. Begrunnelse for omleggingen 2. Omfang av omleggingen i 2008 3. Hva er i endring? 4. Oversikt over ny DRG-struktur 5. Refusjonsvekter 6.
Poliklinikk 2008 Fredrik A.S.R. Hanssen Seniorrådgiver Agenda 1. Begrunnelse for omleggingen 2. Omfang av omleggingen i 2008 3. Hva er i endring? 4. Oversikt over ny DRG-struktur 5. Refusjonsvekter 6.
Det juridiske rammeverket for helseregistre
 Helse- og omsorgsdepartementet Det juridiske rammeverket for helseregistre Sverre Engelschiøn, fagdirektør Oslo 10. mars 2016 Ny helseregisterlov Erstatter helseregisterloven fra 2001 Prop. 72 L (2013-2014)
Helse- og omsorgsdepartementet Det juridiske rammeverket for helseregistre Sverre Engelschiøn, fagdirektør Oslo 10. mars 2016 Ny helseregisterlov Erstatter helseregisterloven fra 2001 Prop. 72 L (2013-2014)
Høringsbrev. Vennlig hilsen. Olav Isak Sjøflot e.f. avdelingsdirektør
 v4-29.07.2015 Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland 32091223 HELSE MIDT-NORGE RHF Postboks 464 7501 STJØRDAL Deres ref.: Vår ref.: 19/10369-1 Saksbehandler:
v4-29.07.2015 Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland 32091223 HELSE MIDT-NORGE RHF Postboks 464 7501 STJØRDAL Deres ref.: Vår ref.: 19/10369-1 Saksbehandler:
Samdata hvordan kan tallene brukes?
 Samdata hvordan kan tallene brukes? Avd.dir Lars Rønningen Oslo, 5. desember 2016 Disposisjon Hva inngår i publikasjonen Samdata? Hvem er brukere av Samdata? Eksempler på bruk av data i Samdata Kommende
Samdata hvordan kan tallene brukes? Avd.dir Lars Rønningen Oslo, 5. desember 2016 Disposisjon Hva inngår i publikasjonen Samdata? Hvem er brukere av Samdata? Eksempler på bruk av data i Samdata Kommende
Hjemmelsgrunnlag for anonymiseringsprosess i forbindelse med etablering av nasjonal, anonym sekvensvariantdatabase
 v4-29.07.2015 Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland 30483247 Universitetet i Oslo - Det matematisk-naturvitenskapelige fakultet Eivind Hovig Postboks 1032
v4-29.07.2015 Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland 30483247 Universitetet i Oslo - Det matematisk-naturvitenskapelige fakultet Eivind Hovig Postboks 1032
Beskrivelse av prosjektet Formålet med det omsøkte prosjektet er todelt:
 v4-29.07.2015 Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland 30487297 Nasjonalt senter for selvmordsforskning og forebygging (NSFF) Fredrik Walby Sognsvannsveien 21
v4-29.07.2015 Returadresse: Helsedirektoratet, Postboks 220 Skøyen, 0213 Oslo, Norge HDIR Innland 30487297 Nasjonalt senter for selvmordsforskning og forebygging (NSFF) Fredrik Walby Sognsvannsveien 21
opphold Koding, DRG og ISF, har vi skjønt det?
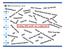 Olafr og Gunnar Glen Thorsen Heldøgns opphold Pasientadministrative system KITH Økonomi og analyse Hovedtilstand Helse Sør- Øst RHF Indeks Nirvaco Helse Midt-Norge RHF Dagpasient Journal Poliklinikk NCSP
Olafr og Gunnar Glen Thorsen Heldøgns opphold Pasientadministrative system KITH Økonomi og analyse Hovedtilstand Helse Sør- Øst RHF Indeks Nirvaco Helse Midt-Norge RHF Dagpasient Journal Poliklinikk NCSP
Prioritering av psykisk helsevern og rusbehandling (TSB) i 2016 «Den gylne regel»
 Nr. 12/2017 Prioritering av psykisk helsevern og rusbehandling (TSB) i 2016 «Den gylne regel» Analysenotat 12/17 SAMDATA Spesialisthelsetjenesten Publikasjonens tittel: Prioritering av psykisk helsevern
Nr. 12/2017 Prioritering av psykisk helsevern og rusbehandling (TSB) i 2016 «Den gylne regel» Analysenotat 12/17 SAMDATA Spesialisthelsetjenesten Publikasjonens tittel: Prioritering av psykisk helsevern
Kostnader og finansiering. Psykisk helsevern
 Vedlegg PV5 Kostnader og finansiering. Psykisk helsevern Datagrunnlag Regnskapsdata for institusjoner og helseforetak (HF) som er underlagt regionale helseforetak (RHF), samt private institusjoner i spesialisthelsetjenesten,
Vedlegg PV5 Kostnader og finansiering. Psykisk helsevern Datagrunnlag Regnskapsdata for institusjoner og helseforetak (HF) som er underlagt regionale helseforetak (RHF), samt private institusjoner i spesialisthelsetjenesten,
Forslag til ny forskrift om kommunal betaling for utskrivningsklare pasienter.
 Eide kommune Rådmannen Helse og omsorgsdepartementet Deres ref: Vår ref Saksbehandler Dato 2011/533-13 Liv Lyngstadaas Naas 03.10.2011 Høringsbrev - samhandlingsreformen - forslag til forskriftsendringer
Eide kommune Rådmannen Helse og omsorgsdepartementet Deres ref: Vår ref Saksbehandler Dato 2011/533-13 Liv Lyngstadaas Naas 03.10.2011 Høringsbrev - samhandlingsreformen - forslag til forskriftsendringer
NORSK LOVTIDEND Avd. I Lover og sentrale forskrifter mv. Utgitt i henhold til lov 19. juni 1969 nr. 53.
 NORSK LOVTIDEND Avd. I Lover og sentrale forskrifter mv. Utgitt i henhold til lov 19. juni 1969 nr. 53. Kunngjort 21. juni 2019 kl. 17.35 PDF-versjon 2. juli 2019 21.06.2019 nr. 789 Forskrift om medisinske
NORSK LOVTIDEND Avd. I Lover og sentrale forskrifter mv. Utgitt i henhold til lov 19. juni 1969 nr. 53. Kunngjort 21. juni 2019 kl. 17.35 PDF-versjon 2. juli 2019 21.06.2019 nr. 789 Forskrift om medisinske
Personidentifiserbart Norsk pasientregister
 Personidentifiserbart Norsk pasientregister DRG-konferansen 2006 Unn E. Huse, SINTEF Norsk pasientregister 1 Prosessen NPR ble etablert i 1997 som et avidentifisert register med konsesjon fra Datatilsynet
Personidentifiserbart Norsk pasientregister DRG-konferansen 2006 Unn E. Huse, SINTEF Norsk pasientregister 1 Prosessen NPR ble etablert i 1997 som et avidentifisert register med konsesjon fra Datatilsynet
Pasientdata og koder. Brukt til hva av hvem og hvordan sikre god kvalitet
 Pasientdata og koder Brukt til hva av hvem og hvordan sikre god kvalitet Hvem samler inn pasientdata? Norsk pasientregister (NPR) opprettet 1997 Pasientdata for Somatisk virksomhet (innlagte og poliklinikk,
Pasientdata og koder Brukt til hva av hvem og hvordan sikre god kvalitet Hvem samler inn pasientdata? Norsk pasientregister (NPR) opprettet 1997 Pasientdata for Somatisk virksomhet (innlagte og poliklinikk,
Standard: Organisasjonsoppsett
 Helse Sør-Øst RHF Teknologi og ehelse/regionale standarder, prosedyrer, brukerveiledninger og opplæring for DIPS/Regionale Standardområder DIPS Standard: Organisasjonsoppsett Utgave: 1.00 Utarbeidet/revidert
Helse Sør-Øst RHF Teknologi og ehelse/regionale standarder, prosedyrer, brukerveiledninger og opplæring for DIPS/Regionale Standardområder DIPS Standard: Organisasjonsoppsett Utgave: 1.00 Utarbeidet/revidert
Datakvalitet poliklinikker. Innrapporterte data pr 2. tertial
 NCMP- STATUS Det nye kodeverket NCMP ble tatt i bruk på poliklinikkene fra 1.1.2006 for rapportering til NPR. Ut fra erfaringer fra registreringen i 2006 gjøres noen endringer i NCMP, bl.a. ved at noen
NCMP- STATUS Det nye kodeverket NCMP ble tatt i bruk på poliklinikkene fra 1.1.2006 for rapportering til NPR. Ut fra erfaringer fra registreringen i 2006 gjøres noen endringer i NCMP, bl.a. ved at noen
Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB)
 Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB) Avdeling helsefaglige kodeverk Regionale informasjonsmøter november 2016 Innledning Formål med denne presentasjonen:
Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB) Avdeling helsefaglige kodeverk Regionale informasjonsmøter november 2016 Innledning Formål med denne presentasjonen:
Om DRG-systemet og ISF-ordningen
 Om DRG-systemet og ISF-ordningen ved Eva Wensaas fra Helsedirektoratet Fagdag i helseøkonomi - 22. april 2010 1 Hvordan finansieres somatisk spesialisthelsetjeneste 60 % behovsbasert 40 % aktivitetsbasert
Om DRG-systemet og ISF-ordningen ved Eva Wensaas fra Helsedirektoratet Fagdag i helseøkonomi - 22. april 2010 1 Hvordan finansieres somatisk spesialisthelsetjeneste 60 % behovsbasert 40 % aktivitetsbasert
Etablering av nasjonal anonym sekvensvariantdatabase - vurdering av anonymitet
 v4-29.07.2015 Returadresse: Helsedirektoratet, Pb. 7000 St. Olavs plass, 0130 Oslo, Norge HDIR Innland 25577360 Helse Sør-Øst RHF Torunn Berge Postboks 404 2303 HAMAR Deres ref.: 16/724 Vår ref.: 17/34742-2
v4-29.07.2015 Returadresse: Helsedirektoratet, Pb. 7000 St. Olavs plass, 0130 Oslo, Norge HDIR Innland 25577360 Helse Sør-Øst RHF Torunn Berge Postboks 404 2303 HAMAR Deres ref.: 16/724 Vår ref.: 17/34742-2
Juridisk regulering av helseregistre brukt til kvalitetssikring og forskningsformål
 Juridisk regulering av helseregistre brukt til kvalitetssikring og forskningsformål HEL-8020-1 Analyse av registerdata i forskning 25. april 2018 Seniorrådgiver/jurist Heidi Talsethagen, SKDE Formål med
Juridisk regulering av helseregistre brukt til kvalitetssikring og forskningsformål HEL-8020-1 Analyse av registerdata i forskning 25. april 2018 Seniorrådgiver/jurist Heidi Talsethagen, SKDE Formål med
DRG-relaterte aktivitetsdata i virksomhetsstyring og - utvikling. Dag Refvem Analyseseksjonen Fagavdelingen UUS
 DRG-relaterte aktivitetsdata i virksomhetsstyring og - utvikling Dag Refvem Analyseseksjonen Fagavdelingen UUS Virksomhetsstyring Etablere standarder og mål / budsjett, måle og håndtere avvik og måloppnåelse
DRG-relaterte aktivitetsdata i virksomhetsstyring og - utvikling Dag Refvem Analyseseksjonen Fagavdelingen UUS Virksomhetsstyring Etablere standarder og mål / budsjett, måle og håndtere avvik og måloppnåelse
Styret Helse Sør-Øst RHF 9. mars 2017 SAK NR KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER JANUAR 2017
 Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 9. mars 2017 SAK NR 019-2017 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER JANUAR 2017 Forslag til vedtak: Styret tar kvalitets-, aktivitets-
Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 9. mars 2017 SAK NR 019-2017 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER JANUAR 2017 Forslag til vedtak: Styret tar kvalitets-, aktivitets-
Styresak. Forslag til vedtak. Føretak: Helse Vest RHF Dato: 17.08.2011
 Styresak Går til: Styremedlemmer Føretak: Helse Vest RHF Dato: 17.08.2011 Sakhandsamar: Hans K. Stenby Saka gjeld: Samhandlingsreformen - høring forslag til forskriftsendringer og nye forskrifter Arkivsak
Styresak Går til: Styremedlemmer Føretak: Helse Vest RHF Dato: 17.08.2011 Sakhandsamar: Hans K. Stenby Saka gjeld: Samhandlingsreformen - høring forslag til forskriftsendringer og nye forskrifter Arkivsak
Høring: NOU 2016:16 - Ny barnevernslov - Sikring av barnets rett til omsorg og beskyttelse
 v4-29.07.2015 Returadresse: Helsedirektoratet, Pb. 7000 St. Olavs plass, 0130 Oslo, Norge HDIR Innland 21500822 Barne- og likestillingsdepartementet Postboks 8036 Dep 0030 OSLO Deres ref.: 16/2961-9 Vår
v4-29.07.2015 Returadresse: Helsedirektoratet, Pb. 7000 St. Olavs plass, 0130 Oslo, Norge HDIR Innland 21500822 Barne- og likestillingsdepartementet Postboks 8036 Dep 0030 OSLO Deres ref.: 16/2961-9 Vår
Hva er KPP? (kostnad pr. pasient)
 Hva er KPP? (kostnad pr. pasient) Toril Rendum controller Økonomiavdelingen, seksjon for analyse, St.Olavs hospital 13. Mars 2018 Kostnad pr. pasient (KPP) fra starten til nå Mitt første møte med KPP var
Hva er KPP? (kostnad pr. pasient) Toril Rendum controller Økonomiavdelingen, seksjon for analyse, St.Olavs hospital 13. Mars 2018 Kostnad pr. pasient (KPP) fra starten til nå Mitt første møte med KPP var
ISF nytt i 2007: Et stykke på vei mot poliklinikk-drg. DRG Forum 6. mars 2007 Leena Kiviluoto
 ISF nytt i 2007: Et stykke på vei mot poliklinikk-drg DRG Forum 6. mars 2007 Leena Kiviluoto Finansiering av somatisk spesialisthelsetjeneste RTV dagkirurgi poliklinikk RTV poliklinikk NAV poliklinikk
ISF nytt i 2007: Et stykke på vei mot poliklinikk-drg DRG Forum 6. mars 2007 Leena Kiviluoto Finansiering av somatisk spesialisthelsetjeneste RTV dagkirurgi poliklinikk RTV poliklinikk NAV poliklinikk
Norsk hjertestansregister forventninger
 Norsk hjertestansregister forventninger Åpning Norsk hjertestansregister 16. mars 2015 Marta Ebbing, avdelingsdirektør, Avdeling for helseregistre, Folkehelseinstituttet 16. mars 2015 Pleiestiftelsen for
Norsk hjertestansregister forventninger Åpning Norsk hjertestansregister 16. mars 2015 Marta Ebbing, avdelingsdirektør, Avdeling for helseregistre, Folkehelseinstituttet 16. mars 2015 Pleiestiftelsen for
Forslag til felles nytt rundskriv om nasjonale tjenester i spesialisthelsetjenesten.
 Forslag til felles nytt rundskriv om nasjonale tjenester i spesialisthelsetjenesten. Helsedirektoratet har med bakgrunn i teksten til gjeldende rundskriv, lagt inn forslag til ny tekst basert på denne
Forslag til felles nytt rundskriv om nasjonale tjenester i spesialisthelsetjenesten. Helsedirektoratet har med bakgrunn i teksten til gjeldende rundskriv, lagt inn forslag til ny tekst basert på denne
ISF for PSYKISK HELSEVERN snart realitet? DRG forum 9.3.2006 Leena Kiviluoto
 ISF for PSYKISK HELSEVERN snart realitet? DRG forum 9.3.2006 Leena Kiviluoto Hva ble sagt i DRG Forum 2004? ISF for psykiatri i Norge er det mulig? (t)ja.., MEN ikke uten samarbeid med andre land ikke
ISF for PSYKISK HELSEVERN snart realitet? DRG forum 9.3.2006 Leena Kiviluoto Hva ble sagt i DRG Forum 2004? ISF for psykiatri i Norge er det mulig? (t)ja.., MEN ikke uten samarbeid med andre land ikke
Kostnader i spesialisthelsetjenesten
 Kostnader i spesialisthelsetjenesten SAMDATA Spesialisthelsetjeneste Rapport IS-2847 Innhold Forord 2 Sammendrag 4 Innledning 5 1. Kostnadsutvikling 2008-2018 6 2. Kostnadsutvikling i somatisk sektor versus
Kostnader i spesialisthelsetjenesten SAMDATA Spesialisthelsetjeneste Rapport IS-2847 Innhold Forord 2 Sammendrag 4 Innledning 5 1. Kostnadsutvikling 2008-2018 6 2. Kostnadsutvikling i somatisk sektor versus
Kommunal medfinansiering og betaling for utskrivningsklare pasienter Praktisk innretning
 Kommunal medfinansiering og betaling for utskrivningsklare pasienter Praktisk innretning NSHs heldagsmøte om helseøkonomi, 5.12.2011 Fredrik A.S.R. Hanssen seniorrådgiver Overordnede tema Informasjonskilder
Kommunal medfinansiering og betaling for utskrivningsklare pasienter Praktisk innretning NSHs heldagsmøte om helseøkonomi, 5.12.2011 Fredrik A.S.R. Hanssen seniorrådgiver Overordnede tema Informasjonskilder
HELSETJENESTEFORSKNING I NORGE HVOR GÅR VI?
 HELSETJENESTEFORSKNING I NORGE HVOR GÅR VI? NPR og fremtidig KHOR: Muligheter for fremtidig helsetjenesteforskning? Olav V. Slåttebrekk 1 Utgangspunktet Spesialisthelsetjenesten NPR, nasjonalt helsetjenesteregister
HELSETJENESTEFORSKNING I NORGE HVOR GÅR VI? NPR og fremtidig KHOR: Muligheter for fremtidig helsetjenesteforskning? Olav V. Slåttebrekk 1 Utgangspunktet Spesialisthelsetjenesten NPR, nasjonalt helsetjenesteregister
Nytt i 2014. DRG- forum 18. mars 2013 v Eva Wensaas. DRG-forum 18.03.2013 1
 Nytt i 2014 DRG- forum 18. mars 2013 v Eva Wensaas DRG-forum 18.03.2013 1 Disposisjon Utrede og videreutvikle Kommunal medfinansiering (KMF) -for psykisk helsevern og tverrfaglig rusbehandling (TSB) Utreder
Nytt i 2014 DRG- forum 18. mars 2013 v Eva Wensaas DRG-forum 18.03.2013 1 Disposisjon Utrede og videreutvikle Kommunal medfinansiering (KMF) -for psykisk helsevern og tverrfaglig rusbehandling (TSB) Utreder
Nasjonal e-helsestrategi
 Nasjonal e-helsestrategi 2017-2022 Nasjonal e-helsestrategi og handlingsplan 2017-2022 består av tre dokumenter: Side 2 Digitalisering av arbeidsprosesser Bedre sammenheng i pasientforløp Felles grunnmur
Nasjonal e-helsestrategi 2017-2022 Nasjonal e-helsestrategi og handlingsplan 2017-2022 består av tre dokumenter: Side 2 Digitalisering av arbeidsprosesser Bedre sammenheng i pasientforløp Felles grunnmur
Det må etableres gode og fremtidsrettede helseregistre som gir formålstjenlig dokumentasjon til kvalitetsforbedrende arbeid og forskning.
 Policydokument nr. 3/2011 Etablering og bruk av helseregistre Legeforeningen arbeider for å bedre kvaliteten i helsetjenesten og for en helsetjeneste som er mest mulig lik for alle. Bruk av valide og kvalitetssikrede
Policydokument nr. 3/2011 Etablering og bruk av helseregistre Legeforeningen arbeider for å bedre kvaliteten i helsetjenesten og for en helsetjeneste som er mest mulig lik for alle. Bruk av valide og kvalitetssikrede
Styret Helse Sør-Øst RHF 27. april 2017 SAK NR KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER FEBRUAR OG MARS 2017
 Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 27. april 2017 SAK NR 038-2017 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER FEBRUAR OG MARS 2017 Forslag til vedtak: Styret tar kvalitets-,
Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 27. april 2017 SAK NR 038-2017 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER FEBRUAR OG MARS 2017 Forslag til vedtak: Styret tar kvalitets-,
Personidentfiserbart pasientregister Øyvind Christensen /
 Personidentfiserbart pasientregister Øyvind Christensen oyc@shdir.no 24 16 35 46 / 922 99 322 Innhold Bakgrunn for et personidentifisert NPR Personvern, sikkerhet og nye rapporteringsrutiner Videreutvikling
Personidentfiserbart pasientregister Øyvind Christensen oyc@shdir.no 24 16 35 46 / 922 99 322 Innhold Bakgrunn for et personidentifisert NPR Personvern, sikkerhet og nye rapporteringsrutiner Videreutvikling
DRG Forum mars 2018 ISF i psykiatri Kvalitetssikring av våre registreringer
 DRG Forum 12. -13. mars 2018 ISF i psykiatri Kvalitetssikring av våre registreringer Carolyn Lambert Dahr, Spesialrådgiver, Divisjon for psykisk helsevern, Ahus Leder, Regionale psykiatrigruppen i HSØ
DRG Forum 12. -13. mars 2018 ISF i psykiatri Kvalitetssikring av våre registreringer Carolyn Lambert Dahr, Spesialrådgiver, Divisjon for psykisk helsevern, Ahus Leder, Regionale psykiatrigruppen i HSØ
DRG og ISF for somatisk poliklinisk virksomhet. Innlegg for på DRG-forum v/ Lars Rønningen og Fredrik A.S.R. Hanssen
 DRG og ISF for somatisk poliklinisk virksomhet Innlegg for på DRG-forum 28.2.2008 v/ Lars Rønningen og Fredrik A.S.R. Hanssen Agenda Generelt om omleggingen Kostnadsvekter Teknisk løsning og NPK Analyse
DRG og ISF for somatisk poliklinisk virksomhet Innlegg for på DRG-forum 28.2.2008 v/ Lars Rønningen og Fredrik A.S.R. Hanssen Agenda Generelt om omleggingen Kostnadsvekter Teknisk løsning og NPK Analyse
Høring - NOU 2016:25 - Organisering og styring av spesialisthelsetjenesten
 v4-29.07.2015 Returadresse: Helsedirektoratet, Pb. 7000 St. Olavs plass, 0130 Oslo, Norge HDIR Innland 21971935 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: 16/6520 Vår ref.:
v4-29.07.2015 Returadresse: Helsedirektoratet, Pb. 7000 St. Olavs plass, 0130 Oslo, Norge HDIR Innland 21971935 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: 16/6520 Vår ref.:
Produktivitetsutvikling i somatisk spesialisthelsetjeneste
 Produktivitetsutvikling i somatisk spesialisthelsetjeneste SAMDATA Spesialisthelsetjeneste Rapport IS-2848 Innhold Forord 2 Sammendrag 3 1. 4 1.1 Nasjonal utvikling 4 1.2 Regional utvikling 6 1.3 Kostnad
Produktivitetsutvikling i somatisk spesialisthelsetjeneste SAMDATA Spesialisthelsetjeneste Rapport IS-2848 Innhold Forord 2 Sammendrag 3 1. 4 1.1 Nasjonal utvikling 4 1.2 Regional utvikling 6 1.3 Kostnad
Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB)
 Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB) Avdeling helsefaglige kodeverk Regionale informasjonsmøter november 2016 Versjon 2 rettet oktober 2017 Innledning Formål
Bruk av medisinske kodeverk i fagområdene psykisk helse og rus (PHBU, PHV-V og TSB) Avdeling helsefaglige kodeverk Regionale informasjonsmøter november 2016 Versjon 2 rettet oktober 2017 Innledning Formål
Saksframlegg. Styret Helse Sør-Øst RHF 14. september 2017 SAK NR KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER JULI Forslag til vedtak:
 Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 14. september 2017 SAK NR 084-2017 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER JULI 2017 Forslag til vedtak: Styret tar kvalitets-, aktivitets-
Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 14. september 2017 SAK NR 084-2017 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER JULI 2017 Forslag til vedtak: Styret tar kvalitets-, aktivitets-
Nytt i de kliniske kodeverkene fra 2017 for somatiske fagområder. Avdeling helsefaglige kodeverk ISF-møtet
 Nytt i de kliniske kodeverkene fra 2017 for somatiske fagområder Avdeling helsefaglige kodeverk ISF-møtet 18.10.2016 Innledning Formål med denne presentasjonen: Gi et overblikk over de endringene som kommer
Nytt i de kliniske kodeverkene fra 2017 for somatiske fagområder Avdeling helsefaglige kodeverk ISF-møtet 18.10.2016 Innledning Formål med denne presentasjonen: Gi et overblikk over de endringene som kommer
Prosedyrekoder psykisk helse, første skritt mot ISF? DRG Forum 4.11.2010 Leena Kiviluoto
 Prosedyrekoder psykisk helse, første skritt mot ISF? DRG Forum 4.11.2010 Leena Kiviluoto Bakgrunn og formål med prosedyrekoding Det hele startet som et ledd i arbeidet med utvikling av DRG-lignende system
Prosedyrekoder psykisk helse, første skritt mot ISF? DRG Forum 4.11.2010 Leena Kiviluoto Bakgrunn og formål med prosedyrekoding Det hele startet som et ledd i arbeidet med utvikling av DRG-lignende system
Dekningsgradsanalyser i NPR hvordan gjøres de?
 hvordan gjøres de? Robert Wiik, seniorrådgiver, Helsedirektoratet Oslo, Systemet Nasjonalt system for validering og dekningsgradsanalyser ble etablert i 2013 Samarbeid mellom SKDE og Norsk pasientregister
hvordan gjøres de? Robert Wiik, seniorrådgiver, Helsedirektoratet Oslo, Systemet Nasjonalt system for validering og dekningsgradsanalyser ble etablert i 2013 Samarbeid mellom SKDE og Norsk pasientregister
Bruk av pasientregisterdata i SINTEF. Fremtidens behov og utfordringer
 HelsIT 2013, Norsk pasientregister-dagen Bruk av pasientregisterdata i SINTEF. Fremtidens behov og utfordringer 19. September 2013 Kjartan Sarheim Anthun SINTEF Teknologi og Samfunn, avd. Helse Gruppe
HelsIT 2013, Norsk pasientregister-dagen Bruk av pasientregisterdata i SINTEF. Fremtidens behov og utfordringer 19. September 2013 Kjartan Sarheim Anthun SINTEF Teknologi og Samfunn, avd. Helse Gruppe
SAMDATA spesialisthelsetjenesten 2014
 SAMDATA spesialisthelsetjenesten 2014 Sørlandet Sykehus Styremøte 19 november 2015 Marit Pedersen Ragnild Bremnes 1 Disposisjon Oppsummering Samdata 2014 (nasjonale utviklingstrekk) - Vekst, prioritering,
SAMDATA spesialisthelsetjenesten 2014 Sørlandet Sykehus Styremøte 19 november 2015 Marit Pedersen Ragnild Bremnes 1 Disposisjon Oppsummering Samdata 2014 (nasjonale utviklingstrekk) - Vekst, prioritering,
Validering av resultater fra dekningsgradsanalyse
 Validering av resultater fra dekningsgradsanalyse Cerebral parese 1 Oversikt Tabell 1. Sentrale opplysninger om valideringen Kategori Register Diagnose ICD-10-koder Norsk pasientregister (NPR) Cerebral
Validering av resultater fra dekningsgradsanalyse Cerebral parese 1 Oversikt Tabell 1. Sentrale opplysninger om valideringen Kategori Register Diagnose ICD-10-koder Norsk pasientregister (NPR) Cerebral
Styret Helse Sør-Øst RHF 1. februar 2018 SAK NR FORELØPIG KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER DESEMBER 2017
 Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 1. februar 2018 SAK NR 007-2018 FORELØPIG KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER DESEMBER 2017 Forslag til vedtak: Styret tar foreløpig
Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 1. februar 2018 SAK NR 007-2018 FORELØPIG KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER DESEMBER 2017 Forslag til vedtak: Styret tar foreløpig
Bilag 7. Helse Midt-Norge RHF. Strategiske hovedmål HMN
 Bilag 7 Helse Midt-Norge RHF Strategiske hovedmål HMN Innhold 1 Strategiske hovedmål... 3 1.1 Standardisering... 3 1.2 Informasjonsdeling gjennom hele pasientforløp... 4 1.3 Journalsystemer i strukturert
Bilag 7 Helse Midt-Norge RHF Strategiske hovedmål HMN Innhold 1 Strategiske hovedmål... 3 1.1 Standardisering... 3 1.2 Informasjonsdeling gjennom hele pasientforløp... 4 1.3 Journalsystemer i strukturert
NPR-melding. Innhold, status og planer
 NPR-melding Innhold, status og planer Innhold Hva er NPR-melding? Bakgrunnen for NPR-melding Dagens innhold Status for bruk Planer fremover Forutsetninger for god kvalitet i data Begrepsmodell som beskriver
NPR-melding Innhold, status og planer Innhold Hva er NPR-melding? Bakgrunnen for NPR-melding Dagens innhold Status for bruk Planer fremover Forutsetninger for god kvalitet i data Begrepsmodell som beskriver
INNHOLD 2 1. INNLEDNING 3 2. OM FINANSIERING AV POLIKLINISKE LABORATORIEANALYSER 3 3. OMFANG AV ORDNINGEN 4 4. MOTTAKER AV REFUSJONEN 5
 Finansieringsordning for polikliniske laboratorieanalyser for statlige helseinstitusjoner regler for fremsettelse av refusjonskrav 1. januar 2018 INNHOLD INNHOLD 2 1. INNLEDNING 3 2. OM FINANSIERING AV
Finansieringsordning for polikliniske laboratorieanalyser for statlige helseinstitusjoner regler for fremsettelse av refusjonskrav 1. januar 2018 INNHOLD INNHOLD 2 1. INNLEDNING 3 2. OM FINANSIERING AV
Somatikk kostnad pr DRG-poeng
 Helse Sør-Øst RHF Gode og likeverdige helsetjenester til alle som trenger det, når de trenger det, uavhengig av alder, bosted, etnisk bakgrunn, kjønn og økonomi. SAMDATA 2011 Oppsummering Helse Sør-Øst
Helse Sør-Øst RHF Gode og likeverdige helsetjenester til alle som trenger det, når de trenger det, uavhengig av alder, bosted, etnisk bakgrunn, kjønn og økonomi. SAMDATA 2011 Oppsummering Helse Sør-Øst
Forskning basert på data fra Norsk pasientregister: Muligheter og utfordringer
 Forskning basert på data fra Norsk pasientregister: Muligheter og utfordringer Nasjonalt nettverk for forskningsstøtte i helseforetakene, Svalbard 28.08.2012 1 100 enheter i BUP 80 somatiske sykehus 1500
Forskning basert på data fra Norsk pasientregister: Muligheter og utfordringer Nasjonalt nettverk for forskningsstøtte i helseforetakene, Svalbard 28.08.2012 1 100 enheter i BUP 80 somatiske sykehus 1500
Kodingsregler i multiaksial klassifikasjon
 Kodingsregler i multiaksial klassifikasjon Ledersamling i BUP Fredrikstad 26/10-2017 Gunhild Rognstad Seniorrådgiver, Avdeling helsefaglige kodeverk Hvorfor koder vi? Formålet med å levere kodet informasjon
Kodingsregler i multiaksial klassifikasjon Ledersamling i BUP Fredrikstad 26/10-2017 Gunhild Rognstad Seniorrådgiver, Avdeling helsefaglige kodeverk Hvorfor koder vi? Formålet med å levere kodet informasjon
Innføring av DRG og ISF. Magne Johnsen Rådgiver
 Innføring av DRG og ISF Magne Johnsen Rådgiver Disposisjon: Innledning om DRG og ISF Et historisk tilbakeblikk: Hovedtrekkene i DRG systemet: Kostnadsvekter: Aggregering: Fremtidige finansieringssystemer:
Innføring av DRG og ISF Magne Johnsen Rådgiver Disposisjon: Innledning om DRG og ISF Et historisk tilbakeblikk: Hovedtrekkene i DRG systemet: Kostnadsvekter: Aggregering: Fremtidige finansieringssystemer:
Registrering og innsamling av helsedata sett opp mot IT - sikkerhet Kvalitetsregisterkonferanse Tromsø
 Registrering og innsamling av helsedata sett opp mot IT - sikkerhet Kvalitetsregisterkonferanse Tromsø 22.09.2008 Per Olav Skjesol Avdelingsleder anvendelse og leder NIKT Fagforum for arkitektur Sikkerhet
Registrering og innsamling av helsedata sett opp mot IT - sikkerhet Kvalitetsregisterkonferanse Tromsø 22.09.2008 Per Olav Skjesol Avdelingsleder anvendelse og leder NIKT Fagforum for arkitektur Sikkerhet
Høringssvar: Forslag til forskrift om IKT-standarder i helse- og omsorgssektoren
 v2.2-18.03.2013 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: 13/2895- Vår ref.: 13/5677-7 Saksbehandler: Hólmar Õrn Finnsson Dato: 01.10.2013 Høringssvar: Forslag til forskrift
v2.2-18.03.2013 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: 13/2895- Vår ref.: 13/5677-7 Saksbehandler: Hólmar Õrn Finnsson Dato: 01.10.2013 Høringssvar: Forslag til forskrift
Helsedirektoratet
 Fra: Helsedirektoratet Sendt: 6. august 2018 14:08 Til: Emne: Postmottak HOD 18/1848 - Høringsuttalelse fra Helsedirektoratet - Høring av forslag
Fra: Helsedirektoratet Sendt: 6. august 2018 14:08 Til: Emne: Postmottak HOD 18/1848 - Høringsuttalelse fra Helsedirektoratet - Høring av forslag
ISF-finansiering av legemiddelbehandling
 ISF-finansiering av legemiddelbehandling Nærmere om grunnlag for ISF-finansiering i 2019 Guri Snøfugl Seniorrådgiver Hva jeg skal snakke om Kort innledning om ISF-finansiering Grunnlaget for ISF Aktivitet
ISF-finansiering av legemiddelbehandling Nærmere om grunnlag for ISF-finansiering i 2019 Guri Snøfugl Seniorrådgiver Hva jeg skal snakke om Kort innledning om ISF-finansiering Grunnlaget for ISF Aktivitet
Styret Helse Sør-Øst RHF 19. oktober 2017 SAK NR KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER SEPTEMBER 2017
 Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 19. oktober 2017 SAK NR 096-2017 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER SEPTEMBER 2017 Forslag til vedtak: Styret tar kvalitets-, aktivitets-
Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 19. oktober 2017 SAK NR 096-2017 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER SEPTEMBER 2017 Forslag til vedtak: Styret tar kvalitets-, aktivitets-
Notat nr analysegruppen HMN
 Vedlegg 72/10 Orienteringssaker Notat nr 2-2010 analysegruppen HMN Hva er SAMDATA? En kort beskrivelse av SAMDATA-prosjektene Dato: 23.august 2010 Forfatter: Kjell Solstad 1. Innledning Dette notatet gir
Vedlegg 72/10 Orienteringssaker Notat nr 2-2010 analysegruppen HMN Hva er SAMDATA? En kort beskrivelse av SAMDATA-prosjektene Dato: 23.august 2010 Forfatter: Kjell Solstad 1. Innledning Dette notatet gir
Finansieringsordninger i spesialisthelsetjenesten
 Helse- og omsorgsdepartementet Finansieringsordninger i spesialisthelsetjenesten 5. desember 2016, dagsmøte om helseøkonomi Avdelingsdirektør Are Forbord Helse- og omsorgsdepartementet Agenda Prinsipper
Helse- og omsorgsdepartementet Finansieringsordninger i spesialisthelsetjenesten 5. desember 2016, dagsmøte om helseøkonomi Avdelingsdirektør Are Forbord Helse- og omsorgsdepartementet Agenda Prinsipper
Anvendelse av helsepersonelloven for hjelpekorpset og ambulansetjeneste
 Norges Røde Kors Avd. Beredskap og utland P.B 1 Grønland 0133 OSLO Deres ref.: Saksbehandler: TMB Vår ref.: 10/5825 Dato: 15.12.2010 Anvendelse av helsepersonelloven for hjelpekorpset og ambulansetjeneste
Norges Røde Kors Avd. Beredskap og utland P.B 1 Grønland 0133 OSLO Deres ref.: Saksbehandler: TMB Vår ref.: 10/5825 Dato: 15.12.2010 Anvendelse av helsepersonelloven for hjelpekorpset og ambulansetjeneste
Finansiering av rehabilitering: Lønnsomhet og faglige mål hånd i hånd?
 Finansiering av rehabilitering: Lønnsomhet og faglige mål hånd i hånd? Regional rehabiliteringskonferanse Ålesund 29. september 2010 Vidar Halsteinli Seniorrådgiver, PhD Helse Midt-Norge RHF, økonomiavdelingen
Finansiering av rehabilitering: Lønnsomhet og faglige mål hånd i hånd? Regional rehabiliteringskonferanse Ålesund 29. september 2010 Vidar Halsteinli Seniorrådgiver, PhD Helse Midt-Norge RHF, økonomiavdelingen
INNHOLD 2 1. INNLEDNING 3 2. OM FINANSIERING AV POLIKLINISKE LABORATORIEANALYSER 3 3. OMFANG AV ORDNINGEN 4 4. MOTTAKER AV REFUSJONEN 4
 Finansieringsordning for polikliniske laboratorieanalyser for private laboratorier regler for fremsettelse av refusjonskrav 1. januar 2018 INNHOLD INNHOLD 2 1. INNLEDNING 3 2. OM FINANSIERING AV POLIKLINISKE
Finansieringsordning for polikliniske laboratorieanalyser for private laboratorier regler for fremsettelse av refusjonskrav 1. januar 2018 INNHOLD INNHOLD 2 1. INNLEDNING 3 2. OM FINANSIERING AV POLIKLINISKE
ISF 2018 Presiseringer og avklaringer
 Versjon 05.01.2018 ISF 2018 Presiseringer og avklaringer 1 Om dokumentet 2 7 SPESIFIKKE RAPPORTERINGS- OG KODINGSREGLER PSYKISK HELSEVERN OG TSB 3 7.1 Kontakttype ved konsultasjon med foresatte eller pårørende
Versjon 05.01.2018 ISF 2018 Presiseringer og avklaringer 1 Om dokumentet 2 7 SPESIFIKKE RAPPORTERINGS- OG KODINGSREGLER PSYKISK HELSEVERN OG TSB 3 7.1 Kontakttype ved konsultasjon med foresatte eller pårørende
Kvalitetssikring i helsetjenesten. Grenseoppganger mellom
 Kvalitetssikring i helsetjenesten Grenseoppganger mellom forskning og kvalitetssikring St Olavs forskningskonferanse, Rica Hell hotell, 16 november 2011 Rolf W. Gråwe forskningsleder temaer Forståelse,
Kvalitetssikring i helsetjenesten Grenseoppganger mellom forskning og kvalitetssikring St Olavs forskningskonferanse, Rica Hell hotell, 16 november 2011 Rolf W. Gråwe forskningsleder temaer Forståelse,
EPJ Standard: Vedtak etter psykisk helsevernloven
 EPJ Standard: Vedtak etter psykisk helsevernloven (HIS 80702:2015) DIPS-forum 2. juni 2016 Torbjørn Nystadnes, Direktoratet for e-helse Innhold Bakgrunn og historikk Formålet med standarden Generelt om
EPJ Standard: Vedtak etter psykisk helsevernloven (HIS 80702:2015) DIPS-forum 2. juni 2016 Torbjørn Nystadnes, Direktoratet for e-helse Innhold Bakgrunn og historikk Formålet med standarden Generelt om
Side 1 av 5. Storgata 38 0182 Oslo. Helse- og omsorgsdepartementet Postboks 8011 Dep. 0030 Oslo
 Side 1 av 5 Mental Helse Storgata 38 0182 Oslo 1. oktober 2013 Helse- og omsorgsdepartementet Postboks 8011 Dep. 0030 Oslo HØRINGSSVAR: FORSLAG TIL NY PASIENTJOURNALLOV OG NY HELSEREGISTERLOV Generelt:
Side 1 av 5 Mental Helse Storgata 38 0182 Oslo 1. oktober 2013 Helse- og omsorgsdepartementet Postboks 8011 Dep. 0030 Oslo HØRINGSSVAR: FORSLAG TIL NY PASIENTJOURNALLOV OG NY HELSEREGISTERLOV Generelt:
Prioritering av psykisk helsevern og rusbehandling (TSB) i 2016 «Den gylne regel»
 Nr. 12/2017 Prioritering av psykisk helsevern og rusbehandling (TSB) i 2016 «Den gylne regel» Analysenotat 12/17 SAMDATA Spesialisthelsetjenesten Publikasjonens tittel: Prioritering av psykisk helsevern
Nr. 12/2017 Prioritering av psykisk helsevern og rusbehandling (TSB) i 2016 «Den gylne regel» Analysenotat 12/17 SAMDATA Spesialisthelsetjenesten Publikasjonens tittel: Prioritering av psykisk helsevern
Tilgang til data fra Reseptregisteret. Olaug Sveinsgjerd Fenne, Seniorrådgiver, Folkehelseinstituttet
 Tilgang til data fra Reseptregisteret Olaug Sveinsgjerd Fenne, Seniorrådgiver, Folkehelseinstituttet 9.9.2019 Tema Hvilke data kan du søke om fra Reseptregisteret? Krav til søknaden Saksbehandlingstid
Tilgang til data fra Reseptregisteret Olaug Sveinsgjerd Fenne, Seniorrådgiver, Folkehelseinstituttet 9.9.2019 Tema Hvilke data kan du søke om fra Reseptregisteret? Krav til søknaden Saksbehandlingstid
Sykehuset Innlandet HF Styremøte 28.02.11 SAK NR 013 2011 VIRKSOMHETSRAPPORT PER 31. JANUAR 2011. Forslag til VEDTAK:
 Sykehuset Innlandet HF Styremøte 28.02.11 SAK NR 013 2011 VIRKSOMHETSRAPPORT PER 31. JANUAR 2011 Forslag til VEDTAK: Styret tar virksomhetsrapport pr 31.01.2011 til etterretning. Brumunddal, 18. februar
Sykehuset Innlandet HF Styremøte 28.02.11 SAK NR 013 2011 VIRKSOMHETSRAPPORT PER 31. JANUAR 2011 Forslag til VEDTAK: Styret tar virksomhetsrapport pr 31.01.2011 til etterretning. Brumunddal, 18. februar
Helsedirektoratet v/prosjektleder Eva Wensaas.
 Oslo, 8. april 2016 Helsedirektoratet v/prosjektleder Eva Wensaas postmottak@helsedir.no Høringssvar fra Norsk psykiatrisk forening - Notat 16/7560: Mulig omlegging av den aktivitetsbaserte finansieringsordningen
Oslo, 8. april 2016 Helsedirektoratet v/prosjektleder Eva Wensaas postmottak@helsedir.no Høringssvar fra Norsk psykiatrisk forening - Notat 16/7560: Mulig omlegging av den aktivitetsbaserte finansieringsordningen
Ny lov nye muligheter for deling av pasientopplysninger
 Ny lov nye muligheter for deling av pasientopplysninger - regelverksendringene - felles journal i Helse Nord 17.09.15 - STYRK Årskonferanse 2015 Juridisk rådgiver Heidi Talsethagen, FIKS Fra én journal
Ny lov nye muligheter for deling av pasientopplysninger - regelverksendringene - felles journal i Helse Nord 17.09.15 - STYRK Årskonferanse 2015 Juridisk rådgiver Heidi Talsethagen, FIKS Fra én journal
DRG forum 16. mars 2017
 DRG forum 16. mars 2017 Fra gjennomsnitt til Kunnskap Per Pasient Fra sykehusperspektiv (UNN) Klassisk revidering av kostnadsvektene; ALT til ALLE til «EN» KPP; EN via LITT til ALLE Noe er ikke forandret
DRG forum 16. mars 2017 Fra gjennomsnitt til Kunnskap Per Pasient Fra sykehusperspektiv (UNN) Klassisk revidering av kostnadsvektene; ALT til ALLE til «EN» KPP; EN via LITT til ALLE Noe er ikke forandret
Høringsnotat: Enklere tilgang til helseopplysninger for kvalitetssikring av helsehjelp og egen læring
 Helse- og omsorgsdepartementet Høringsnotat: Enklere tilgang til helseopplysninger for kvalitetssikring av helsehjelp og egen læring Endringer i helsepersonelloven 29 c Høringsfrist: 19. september 2019
Helse- og omsorgsdepartementet Høringsnotat: Enklere tilgang til helseopplysninger for kvalitetssikring av helsehjelp og egen læring Endringer i helsepersonelloven 29 c Høringsfrist: 19. september 2019
Høring om fritt rehabiliteringsvalg - Helsedirektoratets høringssvar
 v4-29.07.2015 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: Vår ref.: 15/7402-4 Saksbehandler: Bjørnar Alexander Andreassen Dato: 22.09.2015 Høring om fritt rehabiliteringsvalg
v4-29.07.2015 Helse- og omsorgsdepartementet Postboks 8011 Dep 0030 OSLO Deres ref.: Vår ref.: 15/7402-4 Saksbehandler: Bjørnar Alexander Andreassen Dato: 22.09.2015 Høring om fritt rehabiliteringsvalg
Finansieringsmodell for foretak i Helse Midt-Norge
 Finansieringsmodell for foretak i Helse Midt-Norge En oppsummering av sluttrapport Oktober 2008 Finansieringsmodell Helse Midt-Norge Tatt i bruk for somatisk sektor i 2008 Skal tas i bruk for psykisk helse
Finansieringsmodell for foretak i Helse Midt-Norge En oppsummering av sluttrapport Oktober 2008 Finansieringsmodell Helse Midt-Norge Tatt i bruk for somatisk sektor i 2008 Skal tas i bruk for psykisk helse
Styret Helse Sør-Øst RHF 21. april 2016 SAK NR KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER FEBRUAR 2016
 Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 21. april 2016 SAK NR 028-2016 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER FEBRUAR 2016 Forslag til vedtak: Styret tar kvalitets-, aktivitets-
Saksframlegg Saksgang: Styre Møtedato Styret Helse Sør-Øst RHF 21. april 2016 SAK NR 028-2016 KVALITETS-, AKTIVITETS- OG ØKONOMIRAPPORT PER FEBRUAR 2016 Forslag til vedtak: Styret tar kvalitets-, aktivitets-
Ledelsesrapport. Juli 2017
 Helse Sør-Øst RHF Gode og likeverdige helsetjenester til alle som trenger det, når de trenger det, uavhengig av alder, bosted, etnisk bakgrunn, kjønn og økonomi. Ledelsesrapport Juli 2017 18.08.2017 Innhold
Helse Sør-Øst RHF Gode og likeverdige helsetjenester til alle som trenger det, når de trenger det, uavhengig av alder, bosted, etnisk bakgrunn, kjønn og økonomi. Ledelsesrapport Juli 2017 18.08.2017 Innhold
Ledelsesrapport Helse Sør-Øst
 Helse Sør-Øst RHF Gode og likeverdige helsetjenester til alle som trenger det, når de trenger det, uavhengig av alder, bosted, etnisk bakgrunn, kjønn og økonomi. Ledelsesrapport Helse Sør-Øst Januar 2017
Helse Sør-Øst RHF Gode og likeverdige helsetjenester til alle som trenger det, når de trenger det, uavhengig av alder, bosted, etnisk bakgrunn, kjønn og økonomi. Ledelsesrapport Helse Sør-Øst Januar 2017
